宫腹腔镜联合修补剖宫产子宫切口憩室的临床分析
2015-05-16文美莲张全华
文美莲 张全华 郭 潇 王 珊
(1广西凤山县人民医院,凤山县 547600;2广西中医药大学附属瑞康医院,南宁市 530000)
我国剖宫产率居高不下,随着单独二胎政策开放的推动,剖宫产率可能会继续上升,剖宫产术后子宫切口憩室患者常以剖宫产术术前经期、经量正常,剖宫产术后出现月经周期正常而经期延长、阴道流血淋漓不净等,伴或不伴下腹坠胀、腰骶部不适等症状。本病为子宫下段剖宫产手术的远期并发症。据文献报道,阴道超声对剖宫产术后子宫切口显示的敏感性达100%[1]。目前该病尚无统一的治疗方案,主要治疗方案有药物治疗、宫腔镜下子宫切口憩室切除术、经阴道子宫切口憩室切除术等,其疗效有待进一步评价。笔者采用宫腹腔镜联合修补剖宫产子宫切口憩室30例,取得良好效果,现报告如下。
1 资料与方法
1.1 一般资料 选取2010年1月至2013年12月我院收治的剖宫产术后子宫憩室的30例患者作为研究对象。年龄23~42岁,平均32.2岁;剖宫产次数1~3次,平均1.3次,其中剖宫产史1次21例,剖宫产史2次7例,剖宫产史3次2例;患者临床症状以经期延长为主,一般经期为10~21 d,平均月经经期为(12.60±1.6)d;患者术前行B超检查,憩室长度为8~29 mm,平均(16.4±6.4)mm,憩室宽度为5~19 mm,平均(9.1±3.2)mm,憩室深度为4~15 mm,平均(5.8±3.1)mm,使用日本东芝ALOKA-3500型及德国西门子X-300型彩色超声诊断仪检测憩室大小,阴道探头频率为5.0~7.5MHz的B超机测得结果,患者术前检查无明显手术禁忌证,经B超及宫腔镜排除其他引起阴道流血的原因并确诊为本病。
1.2 方法
1.2.1 诊断 本病的诊断主要依据临床表现及辅助检查为主。临床表现为:剖宫产术术前经期、经量正常,剖宫产术后出现月经周期正常而经期延长、阴道流血淋漓不净等,伴或不伴下腹坠胀、腰骶部不适等症状。辅助检查在本病的诊断中具有重要意义。
1.2.1.1 B超影像表现 ①楔形液性暗区;②囊状液性暗区;③裂缝状液性暗区[2]。
1.2.1.2 宫腔镜检查镜像 宫腔镜检查所见典型图像为宫腔距宫颈外口处明显扩大,形成一假腔,有一较深的凹陷,常伴暗红色经血潴留,原剖宫产切口下壁突起,上、下壁不在同一平面,似一“穹”,通过宫颈内口见一正常子宫体腔,双侧宫角及输卵管开口显示清楚,内膜平整[3]。偶可见线头暴露,或肌层内缝线。
1.2.2 手术过程 手术日期选择在月经结束后1周内,均采用全身麻醉。患者膀胱截石位,放置阴道窥器,宫颈钳钳夹宫颈上唇牵引,探子宫位置及深度,逐一扩宫至10号,进宫腔镜探查宫腔:宫颈管形态规则,内壁光滑,宫腔下段可见憩室,壁苍白,瘢痕样结构,双侧宫角及输卵管开口清晰可见,内膜薄,粉红色。腹腔压力设置为12mmHg,于脐孔处做10 mm皮肤切口Veress穿刺形成CO2气腹,trocar穿刺顺利后,置入窥镜观察,于右下腹部约麦氏点处进5 mm trocar,左侧相应部位进5 mm trocar,耻骨联合上2cm左腹直肌旁进5 mm trocar,探查腹腔。充分暴露子宫,在膀胱腹膜反折处注射盐水成水垫,分离打开膀胱腹膜反折,下推膀胱至阴道前穹窿,暴露子宫下段,经宫腔镜内置入探针,由探针顶出,指示出子宫峡部憩室薄弱部分,切除子宫憩室薄弱部分后,用1-0薇荞线连续缝合子宫峡部肌层后再连续褥式缝合1层,2块明胶海绵填塞于膀胱宫颈部后,连续缝合膀胱腹膜反折。再次行宫腔镜检查,确认子宫憩室薄弱部分已修补,子宫峡部平滑无明显凹陷,检查盆腔各创面无渗血,冲洗干净盆腔,清点器械纱布无误,去除气腹,取出各套管及腹腔镜。2-0薇荞线皮内缝合各切口。
1.2.3 随访 术后 1个月、3个月、6个月随访,3个月行宫腔镜检查了解宫腔情况。每次随访,均复查阴道超声,了解憩室清除情况及子宫瘢痕切口愈合情况,详细记录每次月经时间及经期情况、有无术后并发症。详细询问并记录患者月经周期、月经期、月经量等情况。
1.2.4 疗效评估 治愈:经期缩短至7 d以内,复查B超提示子宫憩室处液性暗区消失;好转:经期较前缩短2 d以上,但经期仍>7 d,术后复查B超,提示子宫下段瘢痕处液性暗区消失或缩小;无效:经期较前无明显变化或经期缩短<2 d,复查B超,提示子宫下段瘢痕处液性暗区范围无缩小;复发:术后3个月症状治愈或好转,但术后6个月时症状又恢复同前,B超提示子宫下段瘢痕处液性暗区仍存在。治愈或好转判定为有效[4]。
1.2.5 统计学方法 采用SPSS19.0软件分析,计量资料用(±s)表示,采用t检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 术中情况 所有患者均顺利完成了宫腹腔镜联合修补术,无中转开腹病例,术中无周围脏器、器官损伤,术中无手术并发症的出现。患者手术时间为60~120min,平均(68.1±15.9)min;术中出血量为25~110mL,平均(54.6±19.3)mL。
2.2 术后恢复及随访情况 30例患者术后均无感染、膀胱损伤及膀胱阴道瘘等手术并发症发生。其中29例治愈,治愈率为96.67%;0例无效,无效率为0.00%;1例于术后6月复发,复发率为3.33%;手术总有效率为100.00%(30/30)。与术前比较,术后经期较术前平均减少(7.3±1.7)d,两者比较,差异有统计学意义(P<0.05)。见表1。
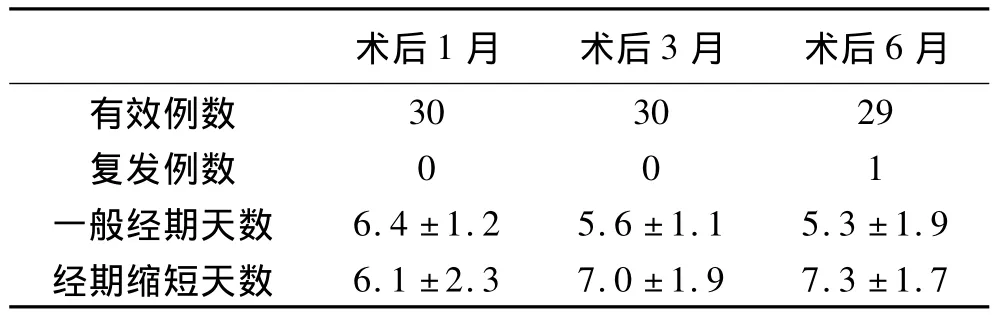
表1 术后恢复及随访情况
3 讨 论
剖宫产术后子宫憩室发生的原因不明,目前认为与以下因素有关。
3.1 切口位置 切口位置过低或过高均是影响切口愈后的不利因素[5,6]。宫颈和宫体肌肉组织的结构不同,切口过高则相当于解剖学内口,切口上缘短且厚,下缘薄且长,影响切口愈合,切口位置接近宫颈或在宫颈上,因血液供应少,加之切口缝合过密、过多则可能致愈合能力差,易缺血、坏死,或切口裂开出血。
3.2 缝合 剖宫产术中最为常用的缝合方式为可吸收线单层连续缝合。一项包括78例患者的前瞻性研究中,Yazicioglu等[7]认为,全层(包括内膜层)缝合较不包括内膜的其他缝合,可以显著降低剖宫产术后子宫憩室的发生率。
3.3 感染 朱琳[8]认为胎膜早破、产程异常、前置胎盘、妊娠高血压疾病、妊娠期糖尿病等因孕妇剖宫产术后抵抗力低下而引起感染,与本病发生有明确关系。
3.4 其他因素 ①多次剖宫产[9~12]是憩室发生的高危因素;②子宫内膜子宫切口异位[13];③宫腔内容物排出受阻,宫内压增加,使切口愈合不良处慢慢向外膨出,形成憩室[13];④贫血、营养不良[6];⑤可能与宫腔操作史有关[14];⑥后倾后屈位子宫[10];⑦子宫切口局部异物残留如线头[10]、胎盘[15]等。
目前国内剖宫产率仍高居不下,预计今后剖宫产率仍会保持在较高水平,其远期并发症—剖宫产术后子宫瘢痕憩室的发生将增多。子宫瘢痕憩室诊断较简单,治疗方法有多种,各有利弊,疗效不一。许多患者最终需要手术治疗,手术方式可选用经腹、经阴及宫腹腔镜联合的手术方式。相比于另外两种手术方式,腹腔镜手术视野广、解剖清晰,配合宫腔镜明确定位,具有手术时间短、术中出血量少、并发症少、术后恢复快、疗效确切、效果满意的特点。局限于本院病例较少,统计上可能存在不足之处,但宫腹腔镜联合修补剖宫产子宫切口憩室的疗效明确,术后恢复良好,值得推广。
[1]傅 绢,黄国诚,徐利云.阴道超声观察剖宫产术后子宫切口愈合情况的临床价值[J].中国妇幼保健,2004,19(11):64-65.
[2]农美芬,陈海宁,王小燕,等.经阴道超声对剖宫产术后子宫切口憩室的诊断价值[J].中国实用医药,2013,8(13):69-71.
[3]张惠玉,曾古清,邓赫男,等.宫腔镜矫形术治疗子宫切口愈合缺陷22例临床分析[J].中国医师杂志,2010,12(10):1401-1403.
[4]陈玉清,常亚杰,姚书忠.阴式手术在子宫切口瘢痕憩室治疗中的应用[J].中华妇产科杂志,2012,47(8):626-628.
[5]Thurmond AS,Havey WJ,Smith SA.Cesarean section scar as a cause of abnormal vaginal bleeding:diagnosis by sonohysterography[J].J Ulrasound Med,1999,18(1):13-16.
[6]邓姬莉,丁依玲,范雪梅.剖宫产术后子宫切口愈合不良56例临床分析[J].实用预防医学,2006,13(2):388-389.
[7]Yazicioglu F,Gokdogan A,Kelekci S,et al.Incomplete healing of the uterine incision after cesarean section:is it preventable[J].Eur J Obstet Gynecol Reprod Bio,2006,124(1):32-36.
[8]朱 琳.剖宫产后子宫切口憩室7例分析[J].中国现代医生,2008,48(3):76,14.
[9]丁景新,陈建亮,张宏伟,等.宫腹腔镜联合修补剖宫产术后子宫切口憩室[J].复旦学报(医学版),2012,39(5):506-510.
[10]苏翠红.剖宫产子宫切口憩室的诊疗进展[J].实用妇产科杂志,2013,29(4):262-264.
[11]Ofiliyebovi D,Bennagi J,Sawyer E,et al.Deficient lowersegment Cesarean section scars:prevalence and risk factors[J].Ultrasound Obstet Gynecol,2008,31(1):72-77.
[12]Wang CB,Chiu WW,Lee CY,et al.Cesarean scar defect:correlation between cesarean section number,defect size,clinical symptoms and uterine position[J].Ultrasound Obstet Gynecol,2009,34(1):85-89.
[13]Surapaneni K,Silberzweig JE.Cesarean section scar diverticulum:appearance on hysterosalpingography[J].American Journal of Roentgenology,2008,190(4):870-874.
[14]唐小玲,田艾军,谌立军.经阴道超声诊断子宫切口假腔的临床价值[J].中国现代医学杂志,2007,3(6):750-755.
[15]杜洁华.宫腔镜下剖宫产术后子宫下段变化观察[J].医药论坛杂志,2008,29(12):54-55.
