不同预处理法对妇科门诊器械清洗质量的影响
2015-05-14施慧,王倩
施 慧,王 倩
当前再生医疗器械要保证高水平的灭菌质量,必须有高水平的清洗质量,如果使用后的器械不彻底清洗残留的污染物,不仅危害病人健康而且造成灭菌困难。为了采取有效的清洗方法,确保消毒灭菌的质量。根据2009年卫生部颁布的行业标准(WS310.3)第二部分:《清洗消毒及灭菌技术操作》相关规定,器械清洗需要经过预洗—加酶清洗—漂洗—终末漂洗程序进行,针对目前妇科器械清洗质量很难达到标准这种状况,我院消毒供应科对当前大多数医院采取的7种清洗方法进行比较,以寻找最佳清洗方法。
1 资料与方法
1.1 一般资料 我院消毒供应科在2014年1月5日—2014年3月20日对妇科门诊使用后的1 400件器械(扩阴器、刮匙、探针、吸引器、扩条、取环器、宫颈钳、直弯血管钳、宫腔刮吸器等妇科器械)采用不同清洗方法,并比较清洗质量。
1.2 方法
1.2.1 分组方法 将器械随机分为A组、B组、C组、D组、E组、F组、G组,每组200件,每组器械类型比较差异无统计学意义,均有明显或不明显的污迹和血迹。
1.2.2 清洗方法 A组采用常规手工刷洗,B组采用加酶手工刷洗,C组采用加酶全自动化清洗机清洗,D组采用加酶手工及全自动化清洗机清洗,E组采用加酶手工+超声振荡机清洗,F组采用加酶超声振荡机+全自动化清洗机清洗,G组采用加酶手工+超声振荡机+全自动化清洗机3者联合清洗。具体方法:A组将使用后的器械进行常规清洗,先用流动水冲掉肉眼可见的有机物和污染物后,放在500mg/L的含氯消毒剂中浸泡30min后由专业清洗人员用手工刷洗方法清洗,去离子水冲洗,软水终末漂洗,最后干燥。B组、C组、D组、E组、F组、G组的器械回收后先用流动水冲掉可见污物后,打开各类器械齿牙或关节咬合处,浸泡于去离子水加多酶清洗剂(1∶270的浓度)中浸泡10min[1],水温调节至40℃左右,如果器械污染严重,则适当增加酶的浓度或延长浸泡时间[2]。浸泡后取出器械,B组器械使用纯手工刷洗方法清洗,先用软毛刷将器械的螺纹和凹槽处刷洗,并用高压水枪反复冲洗带有管腔的宫腔器械,再用去离子水冲洗表面,软水终末漂洗,然后依次给器械上润滑油,最后进行干燥。C组将器械是直接放入全自动化清洗机按标准流程清洗,即清洗机自动进行加酶加温预洗、碱性清洗液喷洒冲洗、冷水一次漂洗、热水二次漂洗、终末漂洗、干燥等流程[3]。D组是先按手工流程刷洗,再放入全自动化清洗机按流程清洗。E组是手工刷洗后放入超声振荡清洗15min,超声振荡机主要通过频繁的振动,使附着在器械表面的血迹、污迹和有机物分解、流动,然后用流动纯水冲净,达到提高清洗质量的目的。F组是去掉手工刷洗环节,直接使用超声振荡机配合全自动化清洗机清洗。G组是手工刷洗后,放入超声振荡机清洗,再使用全自动化清洗机按标准流程清洗。
1.2.3 评价方法 由在消毒供应科工作5年以上,受过专业培训的人员对本次研究中清洗后的器械进行检查。①在带光源5倍放大镜下目测:观察器械表面及各缝隙、衔接处、关节齿牙处光洁度,无污渍、血迹、锈迹、水垢;螺丝部位用纱布擦拭无污迹;镀洛层无氧化;螺母无脱落,活动度良好;扩阴器上下舌叶内无污渍、闭合对齐。达到以上标准为合格,任一处不达标视为不合格[4]。②使用生物荧光技术(ATP)进行采样和检测。用生物荧光测试管中专用采样棒在器械轴节、夹缝、吸引器内管壁等污染物不易去除的位置反复涂擦取样,再将取样的采样棒放入生物荧光测试管中,同时一并挤入荧光素酶,接着用监测仪测定数值,可以判断清洗后器械表面有机物和细菌残留量,合格器械表面相对光单位(RLU)值≤45[5],以此判定清洗质量。
1.2.4 统计学方法 采用χ2检验。
2 结果(见表1、表2)

表1 7组妇科器械放大镜检测合格率比较
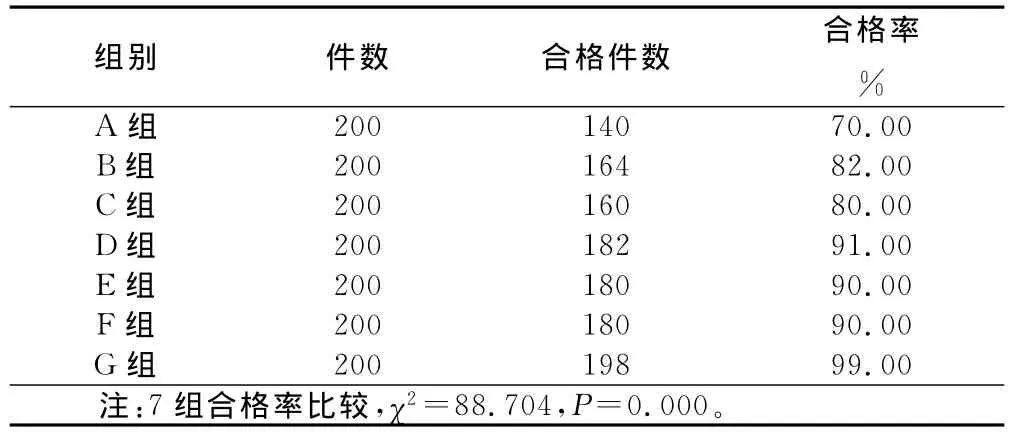
表2 7组器械ATP法检测合格率比较
7组合格率进行两两比较,结果可见,G组合格率高于其他组,B组、C组、D组、E组、F组、G组合格率均高于A组。
3 讨论
3.1 门诊妇科器械清洗很难达到标准的原因分析
3.1.1 妇科器械结构特殊 妇科门诊病人量大,器械使用率高,妇科器械结构复杂、特殊、螺纹关节细小、管腔吸引器内腔狭长,分泌物易黏附,产生大量的病原微生物,加之女性的生殖环境有大量的乳酸菌作用,偏酸性,所以使用后的器械若未及时处理有机物和污染物,很容易黏在器械表面上干涸,形成一层生物膜,阻碍灭菌因子穿透,导致灭菌失败,造成交叉传播疾病的隐患[6]。
3.1.2 清洗人员对多酶液清洗剂性能不太了解 在本次研究中,我科对A组的污染器械用含氯消毒液浸泡,并未做加酶处理,而B组则做了加酶浸泡处理。含氯消毒液会使器械表面有机物凝固变性,影响清洗效果,并易腐蚀器械表层,造成器械损坏。两组虽使用同一种手工刷洗方法,但结果显示B组清洗合格率大于A组,提示加入多酶清洗液是提高清洗质量的好方法。但使用多酶液清洗剂时应现配现用,时间过长会使酶生物降解而失效。另外,水温要控制在40℃左右,温度过高会使有机物蛋白质凝固变性,而温度过低则会影响酶与蛋白质的作用,出现以上情况清洗效果都得不到保证。
3.1.3 手工清洗不彻底 在清洗工作中发现,手工刷洗法不固定因素太多,不同的工作人员的清洗习惯和工作经验存在差异,清洗质量无法保证一致性[7];如果对器械处理不当,如使用钢丝球、硬毛刷刷洗会损坏器械表面镀铬层,不能有效保证清洗质量。
3.1.4 单一清洗方法效果不明显 当前一些自动清洗设备给清洗工作带来了很多便利,但是这些清洗设备不是万能的,对污染严重、管腔较多、结构复杂的器械难以彻底清洗干净。本次研究中分别将7种清洗方法做了对比研究,结果显示单一手工刷洗清洗机清洗质量较差。
3.2 妇科门诊器械清洗方法改进对策
3.2.1 建立规范化清洗质量控制制度 加强环节质量控制,如通过培训各类人员岗位职责,规范清洗流程,严格执行清洗质量标准[8,9],并成立医院感染防控小组[10],督促检查各环节质量的落实情况,并提出改进措施,使清洗工作更具常态化、标准化、规范化。
3.2.2 加入多酶清洗液正确浸泡 多酶清洗液具有迅速消化松解人体各种分泌物、有机物、无机物、微生物,如血迹、蛋白质、黏多糖、脂肪等,使有机物分解成悬浮颗粒后被流动水冲净[11]。器械使用后打开轴节和关节处,放在以1∶270配比的多酶液中,使多酶清洗液充分接触器械分解器械上的有机物,水温控制在40℃左右,使酶的活性最强,洗涤质量更高。
3.2.3 彻底的手工刷洗 对结构复杂、缝隙较多且齿槽、关节、齿牙、管腔部位污染严重,如宫颈钳的齿牙、取环钩、刮匙的刮环处、窥阴器舌叶的上下面等部位用单一机器清洗难以彻底清洗干净,应打开关节,撑开舌叶,用软毛刷配合多酶清洗液手工刷洗[12]。
3.2.4 多种清洗方法联合清洗 机器清洗不能完全代替手工刷洗,但也不能完全依靠手工刷洗。在清洗妇科器械时还需先手工刷洗再配合多种清洗方法,清洗质量明显优于清洗方法;但3种清洗方法相互联合,效果非常显著,有效地保证了清洗效果,提高了清洗合格率。本次研究结果显示,G组采用在加多酶清洗液的纯水中先手工初洗和超声振荡清洗,再进行标准化机器清洗,效果最理想,无论是带光源放大镜检测还是ATP检测,清洗质量合格率均在99.00%以上,而A组在常规清洗之前未放入加酶液中浸泡,只放在含氯消毒液中浸泡,所以A组放大镜检测和ATP检测合格率最低;B组和C组只使用了单一清洗方法,放大镜检测合格率分别是95.00%、95.00%,ATP法检测合格率分别是82.00%、80.00%;D组、E组、F组在手工清洗和超声振荡清洗,全自动机器清洗中只选择两种方法互相搭配,所以放大镜检测合格率分别是98.00%、97.00%、97.00%,ATP检测合格率分别是91.00%、90.00%、90.00%,合格率要比单一清洗方法要高。但是本次研究证明,妇科器械由于结构和用途的特殊性,清洗方式不仅需要3种方法联合清洗,还要有正确的清洗剂、合适的清洗工具以及正规的操作流程,这些因素相互作用,珠联璧合,清洁度最高。
[1] 时韵.浅谈鲁沃夫多酶在手术器械清洗中的运用[J].医学信息,2011,24(7):4649-4650.
[2] 庄敏,林萍,夏婷玉.术后手术器械两种清洗流程对比研究[J].中华医院感染学杂志,2010,20(6):830.
[3] 保建芳,何东平,徐晓耘.不同预处理方法对妇科器械清洗效果的影响[J].护理研究,2012,26(3B):719-720.
[4] 中华人民共和国卫生部.WS310.1-2009,中华人民共和国卫生行业标准[S].2009-10-06.
[5] 易万美,陈兰,杨江萍,等.两种清洗方法对宫腔吸引管清洗质量的比较[J].中外医学研究,2013,11(18):136-137.
[6] 林志润,廖祥芳.清洗质量是保证消毒灭菌质量的关键[J].中华医院感染学杂志,2008,18(11):1647.
[7] 刘维,禇延魁.不同清洗方法对器械清洗质量影响的实验分析[J].中国医药导报,2012,13(9):161-162.
[8] 吴秋菊.全自动清洗机清洗器械质量缺陷原因分析及对策[J].中国消毒学杂志,2014,31(4):426-427.
[9] 岑琼,史春香,陈颖超.口腔医院消毒供应中心质量管理的方法与效果[J].护理管理杂志,2013,13(2):102-103.
[10] 汪晓攀,邓闪.我院感染防控小组的实践与效果[J].护理管理杂志,2011,11(2):136-137.
[11] 张瑞明.多酶清洗剂在供应室的应用[J].中华医院感染学杂志,2003,13(5):445-446.
[12] 陈培琴,郭惜珍.手术器械清洗方法的对比研究[J].中华医院感染学杂志,2010,20(18):2806.
