腹腔灌注联合静脉化疗与单纯静脉化疗对晚期卵巢上皮性癌的疗效
2015-05-06邹果芳胡红波罗萍香何剑芬
邹果芳,胡红波,罗萍香,何剑芬
(汕头大学医学院附属韶关市粤北人民医院妇科,广东 韶关 512026)
腹腔灌注联合静脉化疗与单纯静脉化疗对晚期卵巢上皮性癌的疗效
邹果芳,胡红波,罗萍香,何剑芬
(汕头大学医学院附属韶关市粤北人民医院妇科,广东 韶关 512026)
目的 探讨腹腔灌注联合静脉化疗与单纯静脉化疗对晚期卵巢上皮性癌(简称卵巢癌)患者的疗效及不良反应。方法 将76例晚期卵巢癌患者按用药方法的不同分为2组:联合化疗组(36例)和静脉化疗组(40例)。联合化疗组采用腹腔灌注加静脉联合化疗:第1天给予紫杉醇135 mg·m-2静脉滴注,于3 h内输完;卡铂按血药浓度-时间曲线下面积(AUC)计算取值6,于第2天腹腔给药,每3周1次为1个疗程。静脉化疗组采用单纯静脉化疗:第1天给予紫杉醇135 mg·m-2溶于500 mL生理盐水中静脉滴注 3 h,间隔1 h 给予卡铂(按AUC计算取值6,溶于5%葡萄糖注射液 500 mL中)静脉滴注。每3周1次为1个疗程,共6~8次。观察患者生存期与临床、组织分期、化疗疗程关系;对2组患者血清CA125水平变化、近期疗效及2、5年生存率进行比较。结果 76例患者2年生存率为53.95%,5年生存率为34.21%。术后1年内化疗≥6个疗程的2年生存率为68.63%,<6个疗程的2年生存率为24.00%,≥6个疗程的2年生存率明显高于<6个疗程的2年生存率(χ2=13.45,P=0.001)。术后1年内化疗≥6个疗程的5年生存率为47.06%,<6个疗程的5年生存率为8.00%,≥6个疗程的5年生存率明显高于<6个疗程的5年生存率(χ2=11.37,P=0.001) 。联合化疗组总有效率为66.7%,静脉化疗组总有效率为62.5%,2组比较差异无统计学意义 (χ2=0.144,P>0.05)。2组患者血清CA125均有下降,联合化疗组总有效率为94.4%,静脉化疗组总有效率为90.0%,2组比较差异无统计学意义 (χ2=0.515,P>0.05)。联合化疗组血液系统毒性Ⅰ—Ⅲ级发生率及消化系统反应Ⅰ—Ⅲ级发生率分别为47.22%及72.22%,静脉化疗组分别为75.00%及90.00%。2组血液系统及消化系统不良反应发生率比较差异均有统计学意义(均P<0.05)。结论 晚期卵巢癌患者的预后与临床分期、病理组织分级及化疗疗程数有关;腹腔灌注联合静脉化疗治疗晚期卵巢癌能明显减少药物不良反应,并且达到与单纯静脉化疗相同的疗效。
卵巢癌; 化疗; 预后
卵巢上皮性癌(简称卵巢癌)是妇科最常见的恶性肿瘤之一,病死率居妇科恶性肿瘤之首位。卵巢上皮性癌的首次治疗以手术治疗为多,但由于就诊时患者多属Ⅲ、Ⅳ期,临床医生除了做到最大程度的肿瘤细胞减灭术以外,如何在术后恰当地应用化疗方案,提高患者5年生存率,降低化疗药物不良反应,改善患者生存质量,已日益引起重视[1-2]。 随着20世纪90年代新化疗药物如紫杉类(多西紫杉醇、紫杉醇)的出现,卵巢癌一线化疗方案也上升到一个新的台阶[3]。但紫杉醇静脉化疗联合卡铂腹腔灌注化疗与单纯静脉化疗及不同化疗疗程对晚期卵巢癌患者生存期的影响如何?两者在临床应用上不良反应有无差异?本研究对2006年1月至2008年12月,汕头大学医学院附属韶关市粤北人民医院收治的36例晚期卵巢癌术后患者采用紫杉醇静脉化疗联合卡铂腹腔灌注双途径治疗,并与常规静脉化疗的患者(40例)进行对照研究,报告如下。
1 对象与方法
1.1 研究对象
选择在本院治疗的初治晚期卵巢癌患者76例,年龄42~71 岁,中位年龄48岁。按照国际妇产科联盟( FIGO)1988制定的手术及病理分期标准[4]分期:Ⅲ期64例,Ⅳ期12例。病理类型:浆液性乳头状囊腺癌48例,黏液性囊腺癌11例,低分化腺癌9例,子宫内膜样癌6例,混合性癌2例。组织分期:G1 33例,G2 18例,G3 25例。临床分期:Ⅲa 25例,Ⅲb 9例,Ⅲc 30例,Ⅳ期12例。入院后行B超、CT检查均发现有卵巢占位及大量腹水,腹水细胞学检查找到卵巢癌细胞65例;血CA125>500 U·mL-1(正常值为135 U·mL-1)68例。无明显心、肝、肾功能及血液学检查异常,无同时使用其他化疗药物或抗癌药物。所有患者均在满意的肿瘤细胞减灭术7 d后即开始化疗。将76例患者按治疗方法的不同分为2组,腹腔灌注加静脉联合化疗组(联合化疗组,36例)和单纯静脉化疗组(静脉化疗组,40例)。2组一般资料比较差异无统计学意义(P>0.05)。
1.2 化疗方法
联合化疗组:第1天给予紫杉醇注射液(深圳万乐药业有限公司,批号:20110027)135 mg·m-2溶于500 mL 生理盐水中静脉滴注,于3 h内输完;卡铂注射液(山东齐鲁制药有限公司,批号:201411027)按血药浓度-时音曲下面积(AUC)计算:卡铂剂量(mg)=所设定的AUC(mg·mL-1·min-1)×[肌肝清除率(mL·min-1)+25],AUC取值:5~7。笔者取值6于第2天腹腔给药,3周为1个周期,2个周期后评价疗效及不良反应。腹腔化疗方法:采用单次直接腹腔穿刺法,穿刺成功后,尽量少抽腹水,抽到患者腹胀减轻即可,将化疗药物卡铂直接注入腹腔,冲洗针管后拔针,嘱患者变换体位。当腹水减少时接输液器,先灌入5%葡萄糖注射液1 000 mL,确保穿刺针在腹腔内,后注入卡铂,最后用5%葡萄糖注射液冲管拔针,嘱患者变换体位以利于化疗药物在腹腔内均匀分布。每3周1次为1个疗程,至少完成3个疗程。为了预防使用紫杉醇注射液时发生过敏反应,在紫杉醇治疗前12 h和6 h均分别口服地塞米松5 mg。
静脉化疗组:第1天给予紫杉醇135 mg·m-2溶于500 mL 生理盐水中静脉滴注 3 h,间隔1 h 给予卡铂(按AUC计算取值6溶于5%葡萄糖注射液500 mL中)静脉滴注。为预防紫杉醇可能出现的过敏反应,采取预防措施与联合化疗组相同。每3周1次为1个疗程,共6~8次。
1.3 化疗疗效及药物不良反应评价
按照WHO抗肿瘤药物客观疗效标准评价疗效。完全缓解(CR):所有病变完全消失并维持4周以上;部分缓解(PR):肿瘤病灶最大垂直两径乘积缩小≥50%,并维持4周以上;稳定(SD):临床病灶无变化持续4周以上,缩小<50%,增加不大于25%,并且未出现新的病灶;进展(PD):所有病灶中任何的一个增加25%以上,或出现新的病灶;无效:术后肿瘤再次增大(至少为原大小的50%)或出现新的病灶。总有效=CR+PR。
血清CA125水平测定标准:降至正常为完全缓解(CR);明显下降(下降≥50%)为部分缓解(PR);下降不明显(下降<50%)为下降缓慢(SD);均升高为疾病进展(PD]。治疗总有效=CR+PR。
药物不良反应按WHO抗癌药物亚急性与急性反应分度标准[5]进行,分为0—Ⅳ度。
1.4 观察项目
治疗前1周内完成心电图、血常规、肝肾功能检查;治疗中复查血常规、肝肾功能。术前及术后1个月内每疗程前采用放射免疫法动态监测患者血清CA125水平,以6个疗程作为一个区间,统计不同区间的有效率,不足6个疗程取化疗前及化疗最后一次医疗检验记录作前后对比疗效分析。分析晚期卵巢癌患者生存期与临床、组织分期、化疗疗程关系,观察患者2、5年生存期及药物的不良反应。
1.5 随访
2组患者均随访至2013年12月31日,中位随访期为51个月(2组各有2例随访未满1年,其余病例随访均>1年)。
1.6 统计学方法
2 结果
2.1 晚期卵巢癌患者生存期与临床、组织分期、化疗疗程关系
76例患者2年生存率为53.95%,5年生存率为34.21%。术后1年内化疗≥6个疗程的2年生存率为68.63%,<6个疗程的2年生存率为24.00%(χ2=13.45,P=0.001)。 术后1年内化疗≥6个疗程的5年生存率为47.06%,<6个疗程的5年生存率为8.00%(χ2=11.37,P=0.001)。见表1。
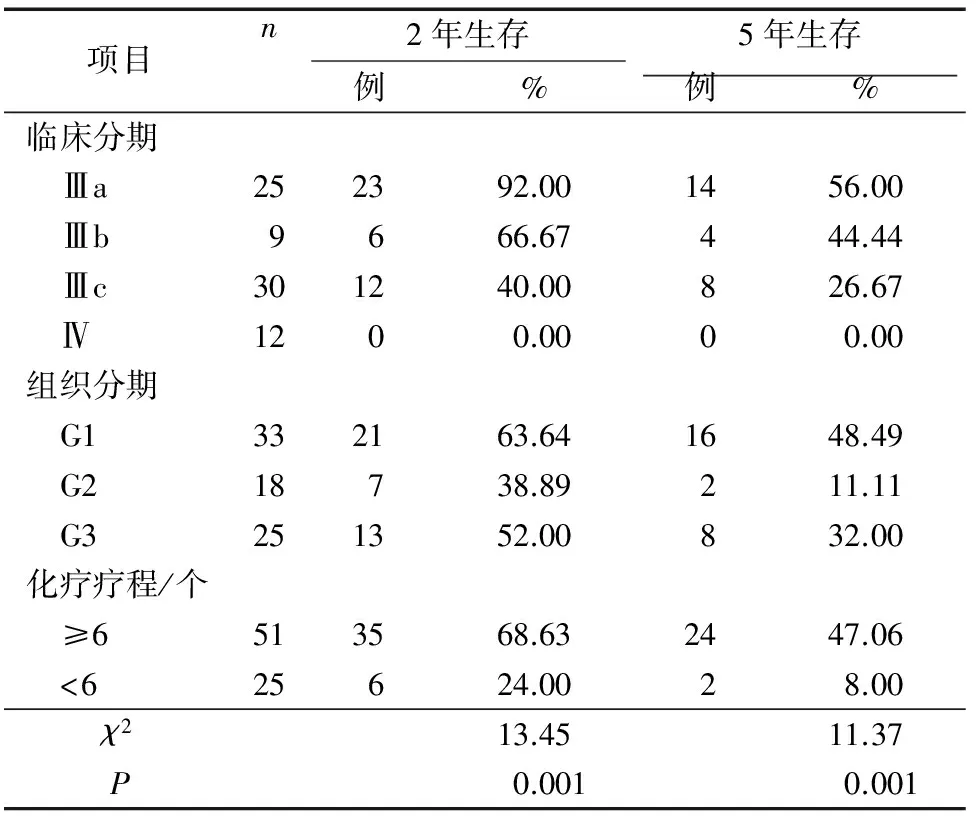
表1 76例晚期卵巢癌生存期与临床、组织分期及化疗疗程的关系
2.2 2组近期疗效的比较
联合化疗组总有效率为66.7%,静脉化疗组总有效率为62.5%,2组比较差异无统计学意义 (χ2=0.144,P>0.05)。见表2。完成化疗疗程后76例患者均可评价疗效,总有效率为64.47%。

表2 2组近期疗效的比较 例
2.3 2组化疗后CA125水平变化的比较
2组患者血清CA125均有下降,2组总有效率比较差异无统计学意义 (χ2=0.515,P>0.05),见表3。

表3 2组化疗后CA125水平变化的比较 例
2.4 2组药物不良反应的比较
2组血液系统毒性Ⅰ—Ⅲ级发生率及消化系统不良反应Ⅰ—Ⅲ级发生率比较差异均有统计学意义(均P<0.05)。2组心血管毒性及过敏反应比较差异无统计学意义(P>0.05)。见表4。

表4 2组药物不良反应的比较 例
3 讨论
如何提高晚期卵巢癌患者的生存率成为妇科医生需要面对的挑战。卵巢癌是一种对化疗较为敏感的实体瘤,选择适当的化疗方案进行充分的化疗对患者预后有着重要的作用[6]。本研究观察分析了应用2种不同的给药途径对晚期卵巢癌患者行肿瘤细胞减灭术后的疗效、生存率及化疗不良反应等进行比较,结果发现:腹腔灌注化疗联合静脉化疗治疗晚期卵巢癌患者能明显减少药物不良反应,并且达到与单纯静脉化疗相同的疗效。在所有病例中,肿瘤细胞减灭术后1年内化疗的疗程数≥6个的5年生存率为47.06%,明显高于术后1年内化疗的疗程数<6个的5年生存率8.00%(χ2=11.37,P=0.001)。提示晚期卵巢癌患者实施肿瘤细胞减灭术和完成6个疗程以上化疗的疗效明显优于化疗<6个疗程的患者。有文献[7]报道,最重要的预后影响因素是手术彻底性和化疗疗程数,晚期患者术后化疗的疗程数以6~8个为宜。本研究中2组患者的生存率均较低,分析其原因可能与本研究病例中Ⅲc和Ⅳ期病例较多[55.3%(42/76)]有关,手术残余病灶导致手术的彻底性较低而影响了总生存率。
晚期卵巢癌患者由于盆腔内的种植转移灶融合形成较大病灶,易发生腹膜转移形成腹水,行根治性切除困难,临床上多行最大限度肿瘤细胞减灭术,术后辅助全身或腹腔灌注化疗。有研究[8]结果显示,腹腔化疗对肿瘤患者术后减少复发与转移、控制腹水生长、提高生存质量及延长生存期等均有积极的意义;腹腔灌注化疗使腹腔内抗癌药物浓度高于血浆浓度的12~15倍,腹腔内肿瘤暴露在高浓度的药物中,腹膜吸收后经毛细血管渗透杀伤肿瘤,化疗作用增强,并经门静脉系统循环入肝,经肝脏代谢后进人体循环,降低了全身毒性作用。本研究结果显示:联合化疗组与静脉化疗组的近期疗效评价比较差异无统计学意义,与文献[9-10]资料报道不一致,可能与化疗疗程不足[本研究中坚持6个疗程以上者51例(68.0%)],治疗的最佳药物、剂量及治疗时机有关。在化疗药物不良反应方面,与静脉化疗组相比,联合化疗组能明显降低血液系统及消化系统的不良反应。因此,值得临床进一步研究。
[1] Ye H,Karim A A,Loh X J.Current treatment options and drug delivery systems as potential therapeutic agents for ovarian cancer:a review[J].Mater Sci Eng C Mater Biol Appl,2014,45:609-619.
[2] Schwab C L,English D P,Roque D M,et al.Past,present and future targets for immunotherapy in ovarian cancer[J].Immunotherapy,2014,6(12):1279-1293.
[3] Edwards S J,Barton S,Thurgar E,et al.Topotecan,pegylated liposomal doxorubicin hydrochloride,paclitaxel,trabectedin and gemcitabine for advanced recurrent or refractory ovarian cancer: a systematic review and economic evaluation[J].Health Technol Assess,2015,19(7):1-480.
[4] 林仲秋.FIGO/IGCS妇科恶性肿瘤分期及临床实践指南(六):卵巢癌[J].国际妇产科学杂志,2008,35(6):459-461.
[5] 孙燕.抗癌药急性及亚急性毒性反应分度标准(WHO)[J].癌症,1992,11(3):2.
[6] Boere I A,van der Burg M E.Review of dose-intense platinum and/or paclitaxel containing chemotherapy in advanced and recurrent epithelial ovarian cancer[J].Curr Pharm Des,2012,18(25):3741-3753.
[7] Wright J D,Herzog T J,Neugut A I,et al.Effect of radical cytoreductive surgery on omission and delay of chemotherapy for advanced-stage ovarian cancer[J].Obstet Gynecol,2012,120(4):871-881.
[8] Helm C W.Current status and future directions of cytoreductive surgery and hyperthermic intraperitoneal chemotherapy in the treatment of ovarian cancer[J].Surg Oncol Clin N Am,2012,21(4):645-663.
[9] Teo M Y,Power D G,Tew W P,et al.Doublet chemotherapy in the elderly patient with ovarian cancer[J].Oncologist,2012,17(11):1450-1460.
[10] Chan D L,Morris D L,Rao A,et al.Intraperitoneal chemotherapy in ovarian cancer: a review of tolerance and efficacy[J].Cancer Manag Res,2012,4:413-422.
(责任编辑:周丽萍)
Intravenous Chemotherapy alone or in Combination with Intraperitoneal Perfusion for Advanced Epithelial Ovarian Cancer
ZOU Guo-fang,HU Hong-bo,LUO Ping-xiang,HE Jian-fen
(1.DepartmentofGynecology,theAffiliatedYuebeiPeople’sHospitalofShaoguan,MedicalCollegeofShantouUniversity,Shaoguan512026,China)
Objective To explore the curative efficacies and adverse reactions of intravenous chemotherapy alone or in combination with intraperitoneal perfusion in the treatment of advanced epithelial ovarian cancer.Methods Seventy-six patients with advanced ovarian cancer were divided into two groups according to administration methods.The combined chemotherapy group (n=36) was given intravenous drip of paclitaxel (135 mg·m-2,completion within 3 hours) on the first day,followed by intraperitoneal perfusion of carboplatin (AUC 6) on the second day.The intravenous chemotherapy group (n=40) was given 3-hour intravenous drip of paclitaxel (135 mg·m-2in 500 mL normal saline),followed by intravenous drip of carboplatin (AUC 6 in 500 mL 5% glucose injection) 1 hour after paclitaxel treatment.The treatments were repeated 6-8 times once every 3 weeks.The relationships of survival time to clinical stage,pathological grade and chemotherapy cycles were observed in patients with advanced ovarian cancer.In addition,serum CA125 levels,short-term effects and 2-year and 5-year survival rates were compared between the two groups.Results The 2-year and 5-year survival rates were 53.95% and 34.21% in the 76 patients,respectively.The 2-year and 5-year survival rates in patients who underwent postoperative chemotherapy≥6 cycles (68.63% and 47.06%,respectively) were significantly higher than those in patients who underwent postoperative chemotherapy<6 cycles (24.00% and 8.00%,respectively) (χ2=13.45 andχ2=11.37,respectively;P=0.001).There was no significant difference in the total effective rate between combined chemotherapy group and intravenous chemotherapy group (66.7% vs 62.5%,χ2=0.144,P>0.05).Serum CA125 levels decreased after treatment in both groups,and the overall response rate was not obviously different between combined chemotherapy group and intravenous chemotherapy group (94.4% vs 90.0%,χ2=0.515,P>0.05).However,the incidences of gradeⅠ-Ⅲ hematological toxicity and gradeⅠ-Ⅲ gastrointestinal reaction in combined chemotherapy group (47.22% and 72.22%,respectively) were significantly lower than those in intravenous chemotherapy group (75.00% and 90.00%,respectively) (P<0.05).Conclusion The prognosis of advanced ovarian cancer is correlated with clinical stage,pathological grade and chemotherapy cycles.The combination of intraperitoneal perfusion and intravenous chemotherapy can reduce adverse drug reactions and achieve the same efficacy with intravenous chemotherapy.
ovarian cancer; chemotherapy; prognosis
2014-12-16
邹果芳(1973—),女,学士,副主任医师,主要从事妇科肿瘤与腔镜治疗的研究。
胡红波,主任医师,E-mail:sgwq122@163.com。
R737.31
A
1009-8194(2015)05-0046-04
10.13764/j.cnki.lcsy.2015.05.021