糖尿病患者围手术期使用胰岛素泵治疗的临床效果
2015-04-17于凯
于凯
牡丹江市第二人民医院神经外科,黑龙江牡丹江 157000
糖尿病是一种主要以高血糖代谢为特征的代谢性疾病,据统计约50.00%糖尿病患者一生中会因各种原因经受至少1次手术,而糖尿病患者手术死亡率、并发症发生率比非糖尿病患者高5倍[1]。良好的血糖控制对减少手术死亡率及并发症发生率具有重要意义,由此可知,对糖尿病患者围手术期血糖的良好控制至关重要。采用胰岛素泵持续皮下注射胰岛素(CSⅡ)治疗是模拟正常人体胰岛素B细胞生理性胰岛素分泌方式的一项治疗方案,可根据患者机体血糖水平随时调节胰岛素剂量,在糖尿病患者外科手术治疗中备受重视[2]。该研究采用资料回顾性分析该院糖尿病患者围手术期使用胰岛素泵治疗临床效果,进一步探索该方案的应用价值,取得较满意结果,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2013年12月—2015年6月该院诊治的100例糖尿病患者临床资料,均接受手术治疗。按照围术期胰岛素不同治疗方法分为对照组(43例)和研究组(57例),对照组男女比例25:18,年龄48~78岁,平均(55.21±3.25)岁,病程2~15 y,平均(7.58±1.26)y;研究组男女比例 31:26,年龄47~76岁,平均(53.21±2.14)岁,病程1~14 y,平均(6.04±0.95)y。所有患者主要来源于普外科、骨科、五官科、妇科、泌尿科;两组上述各项基线因素比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
对照组采用多次皮下胰岛素注射(MSⅡ)治疗:于患者每日三餐前进行皮下注射30IU胰岛素(拜耳医药保健有限公司,S20100035,10 mL)。研究组选择美国美敦力快易达712型号胰岛素泵,经过导管埋于患者腹部皮下,根据患者血糖水平、体重等情况设定每日胰岛素治疗剂量。每日总量的50.00%以基础输入量输注,其余50.00%设定为餐前剂量,按照三餐前1/3、1/3、1/3分配。两组治疗过程中根据患者血糖水平控制情况,合理调整饮食、运动计划,并进行个体化胰岛素剂量调整。采用血糖仪每日监测患者空腹血糖、三餐前后血糖,当患者空腹血糖<8.0 mmol/L,餐后2 h血糖<8.0 mmol/L时,方可开展手术治疗。
1.3 观察指标
血糖指标:空腹血糖(FBG)、餐后2 h血糖(2 hPG)及糖化血红蛋白(HbAlc);综合指标:术前血糖达标时间、待手术时间、胰岛素用量、拆线时间及住院时间;不良事件:术口感染及低血糖。
1.4 统计方法
数据用SPSS 21.0软件分析,计量资料用均数标准差(±s)表示,t检验;计数资料用百分比(%)表示,χ2检验,P<0.05表示差异有统计意义。
2 结果
2.1 两组治疗前后血糖指标水平变化情况
治疗后,两组血糖的FBG、2 hPG及HbAlc均显著降低,但研究组的变化优于对照组,比较差异有统计学意义(P<0.05),见表1。
表1 两组治疗前后血糖指标水平变化情况(±s)
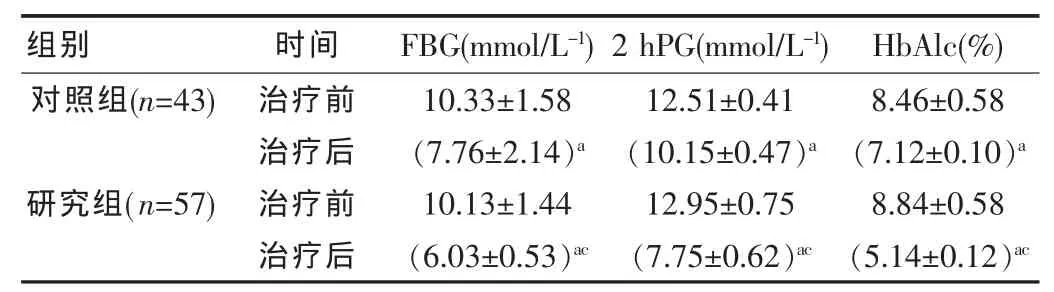
表1 两组治疗前后血糖指标水平变化情况(±s)
注:组内比较,aP<0.05;组间比较,cP<0.05。
组别 时间 FBG(mmol/L-1)2 hPG(mmol/L-1) HbAlc(%)对照组(n=43)研究组(n=57)治疗前治疗后治疗前治疗后10.33±1.58(7.76±2.14)a 10.13±1.44(6.03±0.53)ac 12.51±0.41(10.15±0.47)a 12.95±0.75(7.75±0.62)ac 8.46±0.58(7.12±0.10)a 8.84±0.58(5.14±0.12)ac
2.2 两组综合指标对比
研究组的术前血糖达标时间、待手术时间、胰岛素用量、拆线时间及住院时间优于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组综合指标对比(±s)

表2 两组综合指标对比(±s)
注:与对照组比较,dP<0.05。
组别 例数术前血糖达标时间(d)待手术时间(d)胰岛素用量(U/d)拆线时间(d)住院时间(d)对照组研究组43 57 7.52±2.14(3.85±1.25)d 9.85±2.14(4.36±1.68)d 51.23±8.47(35.21±9.14)d8.96±2.14 6.25±1.87 24.66±5.41(17.54±3.47)d
2.3 两组不良事件发生率对比
对照组不良事件发生率比研究组高,差异有统计学意义(P<0.05),见表3。

表3 两组不良事件发生率对比[n(%)]
3 讨论
糖尿病可导致机体代谢紊乱,会增加临床手术治疗难度与风险,而且外科手术会进一步加重患者机体代谢功能紊乱[3-4]。由于围术期糖尿病患者机体处于应激状态,若未良好控制血糖,则可明显增加手术并发症率。由此可知,如何控制血糖直接关系到手术能否顺利开展,乃至预后的好坏。为糖尿病患者手术治疗探索出临床最佳控糖治疗方案,该研究采用资料回顾性方式对比行糖尿病患者围手术期多次皮下胰岛素注射治疗的对照组,与行胰岛素泵持续皮下注射胰岛素治疗的研究组临床治疗效果,得出结论:糖尿病患者围手术期采用胰岛素泵持续皮下注射胰岛素治疗效果明确,即研究组在两组治疗后FBG、2 hPG及HbAlc指标水平均较治疗前明显降低的基础上,其降低幅度更大,亦即血糖改善情况优于对照组。糖尿病患若合并外科疾病,可加重糖尿病病情,容易引发应激性高血糖状态,血糖水平较难控制[5-6]。而传统皮下注射胰岛素治疗方法,术前控糖过程缓慢,待手术时间长,术中血糖波动较大,在术后禁食治疗中极容易引发低血糖、延迟术口愈合等缺点。胰岛素泵治疗是通过模拟人体胰腺分泌胰岛素的模式向患者机体持续性输注胰岛素,且能够根据患者血糖情况灵活调整餐前大剂量与基础输入剂量,可降低血糖,并维持血糖稳定,是目前糖尿病患者临床最合理有效治疗方案。
该研究结果显示:对照组血糖达标时间、待手术时间、拆线时间及住院时间全部显著长于研究组,且胰岛素用量(51.23±8.47)U/d 比研究组高(35.21±9.14)U/d,差异有统计学意义,说明糖尿病患者围手术期使用胰岛素泵治疗效果确切。同时该研究结果与郑宝玲、王晓东等[7-8]人临床研究所得结论类似,进而验证该治疗方案的积极有效性。另外,研究组术口感染率5.26%,低血糖发生率10.53%明显低于对照组17.39%、23.91%。考虑可能是该研究中研究组医师根据患者病情调整胰岛素合理应用数据后采用胰岛素泵24 h持续皮下注射治疗,以模拟正常胰腺胰岛素分泌生理模式,即小剂量胰岛素持续泵入,以每日胰岛素使用剂量50%为基础量,并且该基础量根据生理模式予以合理调整,分段输入方式,使胰岛素治疗更加个体化,减少血糖波动、低血糖发生[9-10]。相较于对照组的胰岛素皮下注射治疗,胰岛素泵治疗更接近生理模拟胰岛素分泌,能够更快、更有效的控制高血糖。更利于保证手术顺利进行,减少手术风险,降低术后感染率,使患者安全顺利度过围手术期,促进手术伤口更好地愈合,缩短住院时间。基于上述研究结果建议,胰岛素泵持续皮下注射胰岛素治疗可作为糖尿病患者围手术期常规控糖方案。该研究受时间、环境、样本量等因素限制,未对患者术后并发症发生情况进行观察分析,还有待进一步临床深入研究予验证补充,并做出合理改善。
综上所述,胰岛素泵治疗糖尿病患者围手术期临床效果确切,可保证手术顺利进行,促使术后康复,缩短住院时间,并且可降低感染、低血糖发生率,使用安全可靠,值得临床推广应用。
[1]高晶,娄锡恩,张丽萍,等.胰岛素泵和多次胰岛素皮下注射在2型糖尿病患者择期手术围手术期临床应用的比较[J].中国糖尿病杂志,2013,21(9):807-808.
[2]曾艺鹏,王爱华,徐冬香,等.胰岛素泵临床路径对围术期2型糖尿病血糖控制的疗效观察[J].中华老年心脑血管病杂志,2013,15(7):701-702.
[3]马学毅.胰岛素泵治疗糖尿病[M].北京:人民军医出版社,2006:254.
[4]潘长玉.Joslin糖尿病学[M].北京:人民卫生出版社,2007:686.
[5]吴雪艳,左致煌,王琼莲,等.胰岛素泵在糖尿病患者围手术期的应用研究[J].四川医学,2013,34(9):1385-1386.
[6]何爱琼.胰岛素泵在2型糖尿病强化治疗中的护理体会[J].内蒙古中医药,2012,31(2):154-155.
[7]郑宝玲,刘淑艳,常燕.胰岛素泵与常规皮下注射胰岛素在糖尿病围手术期的应用效果观察[J].现代中西医结合杂志,2013,22(28):3105-3106.
[8]王晓东.胰岛素泵强化治疗2型糖尿病的护理研究[J].国际医药卫生导报,2013,19(19):3053-3054.
[9]沈春瑾,朱颖,饶颖臻,等.围手术期调整胰岛素注射时间对2型糖尿病合并胃轻瘫患者预后的影响[J].中国基层医药,2013,20(13):2062-2063.
[10]张颖,曾朝阳,田晓年.胰岛素泵在糖尿病患者围术期的临床应用[J].现代医学,2012,17(1):74-76.
