大涎腺恶性肿瘤患者术后放疗的效果及其预后影响因素分析
2015-04-14王文彬邹佳华汪井龙宋建林
王文彬,邹佳华,汪井龙,宋建林
(黄冈市中医医院肿瘤科,湖北黄冈438000)
大涎腺恶性肿瘤患者术后放疗的效果及其预后影响因素分析
王文彬,邹佳华,汪井龙,宋建林
(黄冈市中医医院肿瘤科,湖北黄冈438000)
目的分析大涎腺恶性肿瘤患者术后实施放疗的临床疗效和影响患者术后生存的相关因素。方法选取我科2002年1月至2009年1月收治的58例大涎腺恶性肿瘤患者,随机分为手术+放疗组(30例)和单纯手术组(28例),比较两组患者术后1年的肿瘤区CT灌注成像情况、术后3、5年的无瘤生存率、总生存率和复发率,采用Log-rank进行单因素检验。结果手术+放疗组术后1年的血流量(BF)、对比血容量(BV)和表面通透性(PS)显著低于单纯手术组,而平均通过时间(MTT)显著多于单纯手术组,差异均具有显著统计学意义(P<0.01);两组患者的术后3、5年的无瘤生存率、总生存率和复发率比较差异均无统计学意义(P>0.05);采用Log-rank检验, T分期、病理类型、手术切除范围和放疗剂量为影响大涎腺肿瘤患者预后的因素(P<0.05)。结论采用手术+术后放疗的方法治疗大涎腺恶性肿瘤疗效优于单纯手术治疗,肿瘤早期、黏液表皮样癌、广泛切除和≥60 Gy的放疗剂量可能是增加生存率的影响因素。
大涎腺;肿瘤;术后放疗;预后;影响因素
涎腺恶性肿瘤指的是发生在腮腺、颌下腺、舌下腺的恶性病变,其中还有一部分发生在分布口腔及口腔黏膜下的小涎腺部位,研究显示涎腺恶性肿瘤可占到全身恶性肿瘤发病的0.7%~1.6%,占到头颈部恶性肿瘤的2.3%~10.4%,占到口腔颌面部病变的6%左右,近年来发病率有逐年提升的趋势[1]。以往在临床上主要是通过手术切除,但是由于颜面部结构与组织特殊性,单纯的手术切除无法在完全的边界完整的切除恶性肿瘤,部分患者可能需要牺牲面部神经或者较大范围切除面部的骨质结构,因此术后的复发率相对较高,严重的影响了患者的生活质量[2]。本文回顾性分析大涎腺恶性肿瘤患者术后实施放疗的临床疗效,并探讨影响患者术后生存的相关因素,现报道如下:
1 资料与方法
1.1 一般资料选取我科2002年1月至2009年1月收治的58例大涎腺恶性肿瘤患者的临床资料,所有患者均经过术后病理确诊。本次研究征得患者及家属同意,随机将其分为手术+放疗组和单纯手术组。其中手术+放疗组30例,男性17例,女性13例;年龄12~73岁,平均(41.3±4.1)岁;按UICC(2002)分期标准进行评估:Ⅰ期8例,Ⅱ期13例,Ⅲ期7例,Ⅳ期2例。腮腺20例,颌下腺7例,舌下腺3例。病理亚型:黏液表皮样癌14例,腺样囊腺癌8例,腺泡细胞癌4例,腺癌2例,鳞癌2例。单纯手术组28例,男性15例,女性13例;年龄13~70岁,平均(40.9±3.8)岁;Ⅰ期7例,Ⅱ期14例,Ⅲ期6例,Ⅳ期1例。腮腺19例,颌下腺5例,舌下腺4例。病理亚型:黏液表皮样癌12例,腺样囊腺癌9例,腺泡细胞癌2例,腺癌3例,鳞癌2例。组间患者的一般资料比较差异均无统计学意义(P>0.05),具有可比性。
1.2 治疗方法(1)对照组:给予患者单纯手术治疗,Ⅰ、Ⅱ期患者采取颈部联合根治手术,Ⅲ、Ⅳ期患者采取腺体和患侧颈部联合根治手术,部分术前面瘫患者不保留面神经。(2)观察组:在对照组手术治疗的基础上联合给予放射治疗,部分患者采取常规放射肿瘤,包括使用二野对穿照射、二维电子线+X线混合照射,部分患者采用调强适形放射治疗,放射剂量在50~66 Gy,中位剂量为60 Gy,治疗4周。
1.3 观察指标
1.3.1 肿瘤区CT灌注成像两组患者在术后1年均行双侧肿瘤区CT灌注扫描。具体参数为:0.5 s/圈、120 kV、80 mA、5 mm层厚×4、电影模式、延迟时间和总扫描时间分别为5 s、50 s。采用Perfusion 3软件包和GE AW 4.2工作站分析所得图像信息,测量并对比血容量(Blood volume,BV)、血流量(Blood flow,BF)、表面通透性(Permeability surface,PS)和平均通过时间(Mean transmit time,MTT)。
1.3.2 无瘤生存率、总生存率和复发率两组患者均进行术后为期5年的随访,对比两组患者术后3、5年的无瘤生存率、总生存率和复发率。
1.4 统计学方法应用SPSS18.0统计软件进行数据分析,计量资料以均数±标准差(±s)表示,两组间比较采用t检验;计数资料以百分率表示,两组间比较采用χ2检验,以P<0.05表示差异具有统计学意义。
2 结果
2.1 两组患者术后1年的肿瘤区CT灌注成像比较手术+放疗组术后1年的BF、BV和PS显著低于单纯手术组,而MTT显著多于单纯手术组,差异均有显著统计学意义(P<0.01),见表1。
表1 两组患者术后1年的肿瘤区CT灌注成像对比(±s)
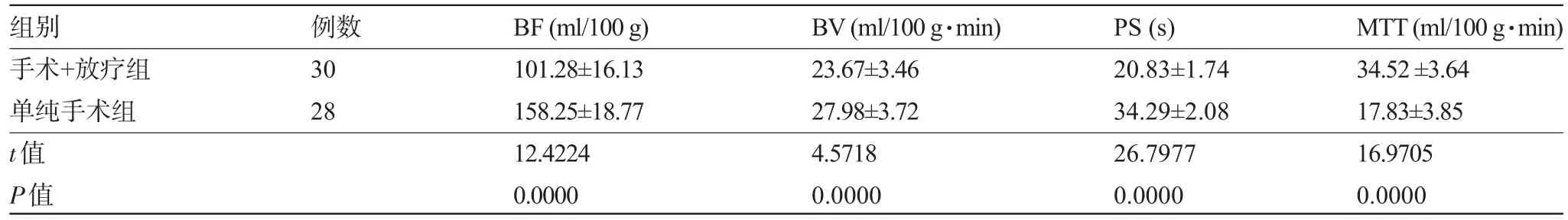
表1 两组患者术后1年的肿瘤区CT灌注成像对比(±s)
组别手术+放疗组单纯手术组t值P值例数30 28 BF(ml/100g) 101.28±16.13 158.25±18.77 12.4224 0.0000 BV(ml/100g·min) 23.67±3.46 27.98±3.72 4.5718 0.0000 PS(s) 20.83±1.74 34.29±2.08 26.7977 0.0000 MTT(ml/100g·min) 34.52±3.64 17.83±3.85 16.9705 0.0000
2.2 两组患者术后3、5年的无瘤生存率、总生存率和复发率比较两组患者术后3年、5年的无瘤生存率、总生存率和复发率比较差异均无统计学意义(P>0.05),见表2。

表2 两组患者术后3、5年的无瘤生存率、总生存率和复发率对比[例(%)]
2.3 影响大涎腺肿瘤患者预后的单因素分析T分期、病理类型、手术切除范围和放疗剂量为影响大涎腺肿瘤患者预后的因素(P<0.05),见表3。

表3 影响大涎腺肿瘤患者预后的单因素分析[例(%)]
3 讨论
放射治疗是临床上治疗恶性肿瘤的重要方法,目前有60%左右患者采取放射治疗或者以放疗为主的综合治疗方案。以往在临床上对于涎腺恶性肿瘤主要采用手术切除,多数临床医师认为该恶性肿瘤对放射线不敏感,但是随着研究的深入,他们发现放射治疗同样也可以让患者获得长期生存的机会[3]。80%左右的涎腺肿瘤发生于腮腺,其次为颌下腺与舌下腺,所有的涎腺肿瘤占到头颈部癌症的3%左右,其中有近十分之一的患者由于肿瘤侵犯到颞肌或者翼肌产生疼痛,而且不同病理类型的肿瘤表现的侵袭性不尽相同,比如腺样囊性癌多数低度恶性,淋巴结转移的概率低,但是局部侵犯很强,容易侵袭到神经和血管向周围扩概散[4]。而涎腺鳞癌、未分化癌等更容易出现淋巴结转移;腺泡细胞癌则容易侵犯淋巴结和包膜,因此涎腺恶性肿瘤的术后复发率极高[5]。放射治疗则正好弥补了手术治疗术后复发率高的情况,放射线同手术相比无伤口,不需要切除组织,同时可以通过解剖面神经腺体切除术结合放疗的方法来替换以往的将面神经切除的根治手术,能够保留患者器官的功能,进而提升患者生活质量[6]。此外放射治疗还可以减少由于解剖部位带来的限制,放射也可以足够的大,对于已经侵犯到肿瘤外部的组织散在癌症细胞或者沿着神经、血管扩散肿瘤细胞杀灭,同时还可以对淋巴引流的区域开展治疗[7]。近年来随着放射治疗的深入开展三维适形和调强放疗作为新技术在临床上开始使用,可以在不减少靶区放射剂量的同时减少脊髓、健侧腮腺、颞颌关节以及咀嚼肌肉等正常组织的放射剂量,使得患者出现的并发症降低,减轻了患者的痛苦。
我院对患者临床资料从性别、年龄、病理类型、肿瘤分期、放射治疗剂量和手术切除范围几个方面进行了单因素的分析,研究发现年龄和性别对患者术后3、5年生存率没有影响,但是部分研究发现年龄对于患者的影响较大,一般女性患者生存期要高于男性,而大涎腺黏液表皮样癌的男性生存率低,年龄大的患者较为容易出现转移与死亡,和本研究显示显示不尽相同,考虑可能和样本量大小有一定关系。其次,肿瘤分期也是影响患者生存时间的重要因素,对于分期是Ⅰ、Ⅱ期的患者生存期要明显长于Ⅲ、Ⅳ期患者,说明肿瘤分期越靠后出现了远处转移,因此患者的生存率下降。第三,不同的病理类型与分化的程度也是影响预后的因素,高分化黏液表皮样癌与腺泡细胞癌的预后相对要好,而腺样囊性癌对于神经和血管的侵袭较常见,因此即使手术复发率也很高,而未分化癌属于高度恶性肿瘤,因此预后均较差。对于手术切除的范围临床上主张对于腮腺癌采取浅叶或全叶的切除术结合面神经解剖手术,或者将受到侵袭的面神经总干与分支切除,而对于高分化或者术前无明显神经受累的患者可以采取保留面神经腮腺全叶切除,对于中低分化或者术前由明显的面神经受累患者则需要采取全切除术,而本研究显示了广泛切除的患者术后生存期较长[8]。我科以放射剂量60 Gy作为分界点,发现超过60 Gy放射剂量治疗的患者生存期要长于低于60 Gy剂量的患者,同修元德等报道相似,其研究显示照射剂量低于60 Gy的头颈部腺样囊性癌患者5年生存率低于照射剂量高于60 Gy的患者[9]。因此对于大涎腺恶性肿瘤患者具有术后放疗指征的患者应积极的采取以放射治疗为主的综合治疗方案,提高患者远期生存率[10]。本研究显示通过对患者术后1年肿瘤区域的CT灌注成像比较发现,手术联合放疗组患者BF(101.28±16.13)ml/100 g,BV (23.67±3.46)ml/100g·min,PS(20.83±1.74)s,均低于对照组,MTT(34.52±3.64)ml/100 g·min,高于对照组,说明联合治疗可以提高患者治疗的效果。对患者进行随访,联合组术后3年、5年的无瘤生存率、总生存率和复发率分别为76.67%、46.67%,86.67%、63.33%,23.33%、53.33%,同对照组比较差异无统计学意义,说明联合治疗对患者远期生存无显著影响。通过单因素分析患者的病例资料发现,Ⅲ、Ⅳ期患者、黏液表皮样癌患者患者预后较差,手术切除范围广泛和术后放疗剂量超过60 Gy的患者预后较好,说明大涎腺恶性肿瘤的生存期同病理类型、分期、手术切除范围和放射治疗的剂量相关。
综上所述,采用手术+术后放疗的方法治疗大涎腺恶性肿瘤疗效优于单纯手术治疗,肿瘤早期、黏液表皮样癌、广泛切除和≥60 Gy的放疗剂量可能是增加生存率的影响因素。
[1]杜忠洪.127例腮腺肿瘤临床治疗分析[J].口腔医学研究,2011,27 (5)∶417-419.
[2]王建淦,吴宇.涎腺肿瘤规范化治疗52例分析[J].福建医药杂志,2011,33(4)∶39-41.
[3]周亚燕,李先明,龚龙,等.52例腮腺恶性肿瘤患者的临床分析[J].中国癌症杂志,2013,23(4)∶302-307.
[4]史璐,陈新明.88例涎腺粘液表皮样癌临床病理分析[J].河南医学研究,2013,22(3)∶321-324.
[5]唐坚清,张声,陈林莺.38例涎腺基底细胞腺瘤临床病理学观察[J].重庆医学,2013,42(21)∶2530-2533.
[6]葛明华,王佳峰,夏庆民,等.涎腺腺样囊性癌76例预后因素分析[J].中华耳鼻咽喉头颈外科杂志,2012,47(3)∶202-206.
[7]叶炳飞,徐明耀,万飞.影响腺样囊性癌患者预后因素的分析[J].临床口腔医学杂志,1997,13(3)∶166-167.
[8]农晓琳,陈琦,黎燕宁,等.63例涎腺腺样囊性癌患者预后相关因素的Cox模型分析[J].口腔医学,2011,31(1)∶1-4,8.
[9]修元德,于爱卿,袁胜利,等.头颈部腺样囊性癌的放射治疗[J].中华放射肿瘤学杂志,1993,2(3)∶162-164.
[10]热孜亚·艾尼,迪丽努尔·阿西木,孙振柱,等.涎腺腺样囊性癌的局部复发及远处转移因素分析[J].实用口腔医学杂志,2011,27 (5)∶649-652.
Clinical effect of postoperative radiotherapy in patients with major salivary gland tumors and the influence factors of prognosis.
WANG Wen-bin,ZOU Jia-hua,WANG Jin-long,SONG Jian-lin.Department of Oncology, Traditional Chinese Medicine Hospital of Huanggang City,Huanggang 438000,Hubei,CHINA
ObjectiveTo analyze the clinical effect of postoperative radiotherapy in patients with major salivary gland tumors and the related factors of postoperative survival.MethodsFifty-eight patients with malignant neoplasm in major salivary glands in our department from Jan.2002 to Jan.2009 were selected and randomly divided into operation combined with radiotherapy group(30 cases)and simple operation group(28 cases).The patients were compared between the two groups after operation in 1-year CT perfusion imaging of tumor area,3-,5-year disease-free survival rate,total survival rate and recurrence rate.Log-rank was used to carry on the single factor test.ResultsBlood flow(BF),blood volume(BV)and permeability surface(PS)one year after operation in the operation combined with radiotherapy group were significantly lower than that of simple operation group,while the mean transit time(MTT) were significantly more than the simple operation group,and the differences were statistically significant(P<0.01). The two groups showed no statistically significant difference in 3-,5-year disease-free survival rate,total survival rate and recurrence rate(P>0.05).Log-rank test showed that T staging,pathological type,operation scope of resection and radiotherapy influenced the prognosis of patients(P<0.05).ConclusionOperation combined with postoperative radiotherapy has better curative effect in the treatment of malignant neoplasm in major salivary glands than simple operation.Early stage of tumor,radiotherapy dose(≥60 Gy),mucoepidermoid carcinoma,wide excision might be the factors that increase the survival rate.
Major salivary glands;Tumor;Postoperative radiotherapy;Prognosis;Influence factors
R739.8
A
1003—6350(2015)12—1735—04
2014-12-03)
湖北省自然科学基金(编号:2011CDA023)
王文彬。E-mail:fl81955664715@sina.com
doi∶10.3969/j.issn.1003-6350.2015.12.0622
