骨髓涂片检查诊断输入性恶性疟疾临床及血液学分析
2015-03-15陈万新鲁才红
陈万新,薛 梅,晏 妮,鲁才红
(华中科技大学同济医学院附属协和医院,武汉 430022)
·论 著·
骨髓涂片检查诊断输入性恶性疟疾临床及血液学分析
陈万新,薛 梅,晏 妮,鲁才红△
(华中科技大学同济医学院附属协和医院,武汉 430022)
目的 为了防止输入性恶性疟的误诊及漏诊,提高诊疗水平,特对输入性恶性疟的特点作一分析。方法 回顾性分析该院2013年收治的2例输入性恶性疟疾患者的临床及血象和骨髓象特征。结果 2例均为从非洲回国人员,回国时无不适,出现发热后当地医院仅以抗病毒及退热治疗。至该院诊治时均不发热,外周血两系血细胞减少,骨髓象增生活跃至明显活跃,幼红细胞明显增生,于外周血及骨髓象查到恶性疟原虫。结论 从非洲等疟疾疫区回来的人员,如出现发热,应首先考虑输入性疟疾,应做外周血涂片,必要时做骨髓涂片查找疟原虫,有利于疾病的诊断及鉴别诊断。
疟疾; 输入性; 骨髓象
经过几十年的防治,疟疾的发病率在我国已逐年减少,2011年全国疟疾总发病率已低至0.033 4/万[1],目前本地感染的三日疟及卵形疟已十分罕见,恶性疟仅限于云南省[1],间日疟在本省已属少见[2]。随着我国经济建设的发展,商贸活动、旅游及劳务输出人员的增加,输入性疟疾也呈逐年增加的趋势,并且以输入性恶性疟疾为主[1,3]。疟疾的诊断主要根据发热等临床表现及外周血涂片找到疟原虫而确诊,但有些患者就诊时其临床症状不典型,常常怀疑造血系统疾病而做骨髓象检查,但骨髓象检查也易漏诊或误诊为其他疾病[4-6]。现报道2例输入性恶性疟疾患者的临床及骨髓象特征,并结合文献分析报道如下。
1 资料与方法
1.1 一般资料
1.1.1 病例1,患者,男,43岁,河南省新县人。2012年12月从安哥拉打工回国近3个月,无不适。2013年3月2日出现发热伴寒战,具体体温不详。发热时当地医院给以双黄连、维生素B12、利巴韦林等治疗,时有好转。现不发热,在家干农活,但自感腿发肿、消瘦。自发病以来食欲未减。既往在安哥拉曾患疟疾,并治愈。2013年3月15日在当地医院查血常规:白细胞计数(WBC) 1.88×109/L,红细胞计数(RBC) 2.44×1012/L,血红蛋白(Hb) 75 g/L,血小板计数(PLT) 46×109/L。肝功能:总蛋白59.7(60~80)g/L;清蛋白34.0 g/L,球蛋白25.7 g/L,白球比1.32;其余正常。心电图正常。B超:肝脏大小正常,实质回声增粗,胆囊壁毛糙;脾大,厚约5.0 cm,肋下6.7 cm;双肾、胰腺大小形态正常。胸片:双肺纹理增粗、结构模糊,考虑支气管炎。患者因三系减少于2013年3月18日来本院血液科门诊就诊。
1.1.2 病例2,患者,男,26岁。湖北省汉川市人,近期在非洲加纳工作过,回国时无不适。于2013年4月25日晚出现发热,体温38.5 ℃,无寒战、头痛,无心慌、胸闷,无咳嗽、咳痰,无腹痛、腹胀、腹泻,无尿频、尿急、尿痛。于当地医院使用退热针后,体温恢复正常。2 d后患者再次出现发热,口服退热药后体温恢复正常,为求进一步诊治而来本院。查体:体温36.5 ℃,神志清楚,浅表淋巴结不肿大,心音正常、心率齐,各瓣膜区未闻及杂音。双肺呼吸音清晰,未闻及湿啰音及胸膜摩擦音。腹部平软,未触及包块,肝脾肋下未触及。全身皮肤、巩膜明显黄染,双下肢不肿。自发病以来,精神、食欲、睡眠欠佳,小便偏黄,近4 d未解大便,体力下降,体质量未见明显减轻。查血常规:WBC 3.45×109/L,RBC 4.59×1012/L,Hb 116 g/L,PLT 72×109/L。疟原虫抗体IgG(+),IgM(+)。门诊以“乏力、食欲缺乏、间断发热”收本院感染科住院诊治。
1.2 诊断标准 按卫生部《疟疾诊断标准》WS259-2006,有流行病学史加上不典型临床症状为疑似病例;有流行病学史加上有临床症状或抗疟治疗有效者为临床诊断病例;疑似病例或临床诊断病例加上病原形态学检查阳性者为确诊病例。病原学检查根据疟原虫薄血膜形态特征及判断标准对恶性疟原虫进行形态诊断识别。小滋养体(环状体):小环状体较小,约占红细胞直径1/6,大环状体与间日疟原虫相似;核1个或2个。雌配子体:较大,新月形,两端尖锐;核1个,较小,深红色,位于中央;胞质深蓝色,色素呈黑褐色,紧密分布于核周围。雄配子体:较大,腊肠形,两端钝圆;核1个,较大,淡红色,位于中央;胞质浅蓝色或淡红色;色素呈黑褐色,松散分布于核周围。
1.3 实验室检查及方法 血常规及肝功能等检查按本院常规方法进行。细胞形态学检查,涂片采用Wright-Giemsa染色,骨髓涂片每例分类计数200个有核细胞,计算各系统各阶段细胞的百分比;外周血涂片分类计数100个有核细胞;仔细观察记录各类细胞的形态学特征;按照《疟疾诊断标准》WS259-2006关于疟原虫的形态特征及判断标准,对各发育阶段的疟原虫形态进行仔细辨认及鉴别,确定疟原虫的类型。
2 结 果
2.1 一般血液学检查结果
2.1.1 病例1 血常规WBC 3.15×109/L,RBC 2.24×1012/L,Hb 71 g/L,PLT 108×109/L。肝功能:总胆红素21.8(3.4~20.5)μmol/L,直接胆红素10.0(0~8.5)μmol/L;总蛋白64.1(60~80 )g/L;清蛋白35.6 g/L,球蛋白28.5 g/L,白球比1.2;乳酸脱氢酶(LDH)502(109~245)U/L。
2.1.2 病例2 血常规WBC 3.75×109/L,RBC 4.75×1012/L,Hb 120 g/L,红细胞压积32.9(40~50)%,PLT 87×109/L。外周血涂片找疟原虫3次,前2次为阴性,第3次找到疟原虫。肝功能:碱性磷酸酶35(38~126)U/L,总蛋白56.5(63~82)g/L,清蛋白30.3(35~50)g/L,球蛋白26.2(23~32)g/L,LDH 368(114~240)U/L,其余正常。尿酮体++,尿胆原++。红细胞沉降率16 mm/h。肝炎病毒(-),血细菌培养(-)。
2.2 外周血涂片细胞形态学检查结果
2.2.1 病例1 外周血涂片有核细胞分类:杆状核粒细胞7%,分叶核粒细胞63%,淋巴细胞14%,单核细胞16%。成熟红细胞大小不等,部分细胞体积偏大,可见疟原虫环状体,形态特征符合恶性疟疾(图1);血小板散在、小丛较易见。

图1 病例1外周血涂片,示恶性疟疾环状体
2.2.2 病例2 外周血涂片有核细胞分类:中性粒细胞 57%,单核细胞 6%,淋巴细胞 36%,异型淋巴细胞1%。成熟红细胞大小不等,可见疟原虫环状体,偶见配子体,形态特征符合恶性疟疾;血小板散在、小丛较易见。
2.3 骨髓涂片细胞形态学检查结果
2.3.1 病例1 骨髓有核细胞分类:原始粒细胞1.0%,早幼粒细胞1.0%,中幼粒细胞5.5%,晚幼粒细胞6.5%,杆状核粒细胞15.0%,分叶核粒细胞2.5%;嗜酸性粒细胞3.0%;原始红细胞1.0%,早幼红细胞2.5%,中幼红细胞28.0%,晚幼红细胞22.5%;成熟红细胞大小不等,少数细胞可见疟原虫环状体,易见疟原虫配子体,形态特征符合恶性疟疾(图2、3)。淋巴细胞8.0%,单核细胞1.5%,浆细胞1.5%,网状细胞0.5%。骨髓象特征:有核细胞增生明显活跃;粒系细胞占34.5%,杆状核及分叶核粒细胞比值减低;有核红细胞占54.0%,部分细胞轻度至中度类巨幼变。巨核细胞易见,血小板散在、小丛易见。骨髓象诊断:(1)幼红细胞比值增高;(2)疟疾(恶性疟疾)。
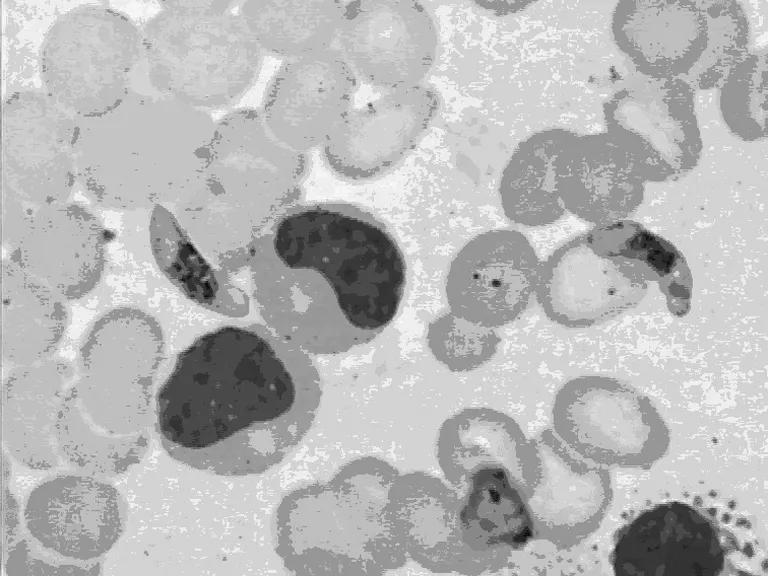
图2 病例1骨髓涂片,示恶性疟疾配子体及环状体
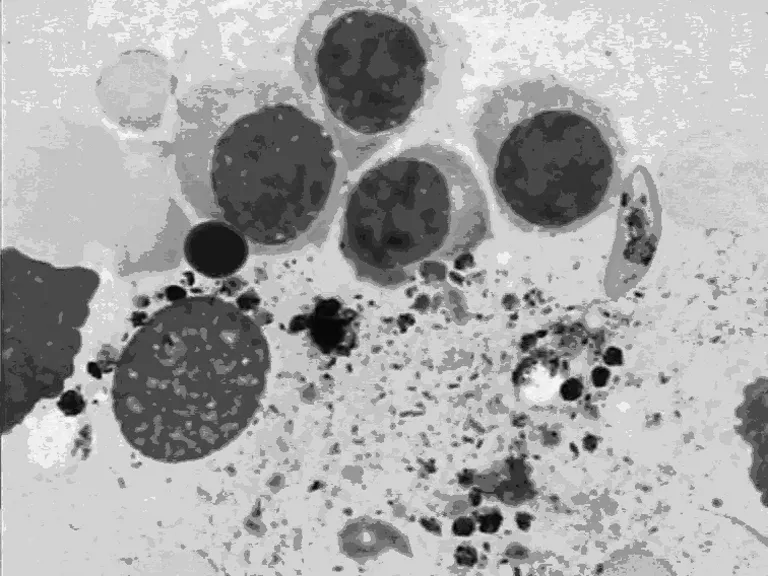
图3 病例1骨髓涂片,示恶性疟疾配子体及巨噬细胞
2.3.2 病例2 骨髓有核细胞分类:原始粒细胞1.5%,早幼粒细胞2.0%,中幼粒细胞7.0%,晚幼粒细胞7.5%,杆状核粒细胞13.5%,分叶核粒细胞4.5%,嗜酸性粒细胞2.0%;原始红细胞1.0%,早幼红细胞2.5%,中幼红细胞18.0%,晚幼红细胞22.5%;淋巴细胞11.0%,单核细胞0.5%,浆细胞2.5%,网状吞噬细胞4.0%。骨髓象特征:有核细胞增生活跃;粒系细胞占38.0%,杆状及分叶核粒细胞比值减低;幼红细胞占44.0%,比值增高,以中晚幼红细胞为主,形态大致正常。成熟红细胞轻度大小不等,可见疟原虫环状体,形态特征符合恶性疟疾。网状吞噬细胞比值增高,可见噬血细胞,吞噬红细胞、中性粒细胞及血小板;浆细胞比值增高;巨核细胞易见。骨髓象诊断:(1)疟疾(恶性疟疾);(2)幼红细胞比值增高。
2.4 诊断及治疗 2例患者均为赴非洲务工回国人员,而非洲是全球疟疾主要疫区之一,不同种族、性别、年龄和职业的人,除具有某些遗传特征的人群外,对疟原虫普遍易感。2例患者回国时均无不适,起病时均有发热史,其中病例1在安哥拉曾有疟疾患病史。均符合疟疾的流行病学特征和临床表现,加之外周血及骨髓涂片细胞学检查找到了病原体疟原虫,其形态符合恶性疟疾。根据诊断标准,2例均为恶性疟疾的确诊病例。病例1为本院门诊患者,确诊后回当地抗疟治疗。病例2为本院住院患者,住院期间体温波动在36.5~38.3 ℃,诊断明确后,向疾控中心报告疫情,给予抗疟药物口服,监测肝肾功能,并给予护肝,抗感染及对症支持治疗,3 d后患者病情好转,不发热,生命体征平稳,一般情况好,准予出院,回当地继续治疗,嘱患者定期复查,不适随诊。
3 讨 论
近10年来,世界各国疟疾的发病率和病死率均呈下降趋势,其中下降幅度较大的为欧洲、美国、西太平洋和非洲地区[5]。我国疟疾总发病率近几年也呈明显下降趋势,2009、2010、2011年下降幅度分别为46.1%、45.8%、43.0%[6,5,1]。但湖北、河南等省输入性疟疾则逐年上升,至2011年山东、浙江、江西和辽宁等省以输入性疟疾为主,四川、湖南、广西、广东、福建、上海、甘肃、新疆、北京、河北等省的疟疾病例全部为输入性[1],各省均以来源于非洲的输入性疟疾最多。本组2例输入性恶性疟疾分别为来自湖北省及河南省的患者,发病前曾经在非洲加纳和安哥拉工作或打工。
河南省2010年输入性疟疾106例,占所报告疟疾病例的11.8%,在其输入性病例中,恶性疟疾占76.4%[7]。湖北省2005~2009年输入性疟疾占所报告疟疾病例的比例由0.13%上升至4.76%,平均为1.71%,在输入性疟疾中,恶性疟疾占50.4%,平均每年增加幅度为140%以上[8]。有些回国后发病的务工人员,由于缺乏及时就医意识,加上基层医院对疟疾了解不多,误诊误治者也时有发生[7]。有作者建议劳务输出单位或中介机构要加强对出国人员的疟防知识宣传,提高他们的自我防护意识,减少感染,一旦感染上疟疾要及时治疗;劳务人员回国后应主动到医院或疾控机构进行健康检查,做到早期发现和治疗。对从高疟区回国人员病原学检查阴性者也应进行医学观察,随访1个月,一旦出现发冷、发热症状应及时就诊[8]。有作者报告115例输入性疟疾,57.39%的病例在0~3 d内发现,但最长者140 d,该患者体内的疟原虫配子体占原虫数量的60%以上[8]。本组2例患者从非洲回国时均无不适,其中例1在回国近3个月才出现发热症状,骨髓涂片中也可见较多配子体。
恶性疟疾临床表现多样,且大多不典型,急性病例肝脾肿大不明显,容易误诊为上呼吸道感染、肺炎、流感、肾综合征出血热、伤寒,有研究报道误诊率为32.5%[9]。本组2例恶性疟疾患者因发热于当地医院就诊,均未疑及疟疾,而仅仅考虑“感冒”等普通发热性疾病,给予抗病毒或退热治疗,而患者来本院诊疗时均不发热,其确诊得益于外周血及骨髓涂片找到了疟原虫。流行病学资料对诊断也具有十分重要的意义,对来自疟疾疫区的发热患者,即使外周血涂片未发现疟原虫也不可轻易排除恶性疟疾的可能,应多次在不同时间段做外周血涂片检查,特别是畏寒、寒战时。但即便如此,有时恶性疟疾患者的外周血中也找不到疟原虫,这时只能通过诊断性抗疟治疗或从深部血管床找到疟原虫来诊断[9]。
疟疾初次急性发作时,WBC可超过10×109/L,中性粒细胞可显著增高;多次发作后,WBC大多减低,RBC及Hb呈进行性降低。WBC分类中性粒细胞大多正常或减低,单核细胞比值增高[10]。作者曾报道29例间日疟,其WBC减低占58.6%,Hb减低占82.8%,PLT减少占89.7%;其中三系减少占55.2%[4]。有研究报道13例恶性疟疾患者,其WBC升高3例(23.1%),贫血7例(53.8%),PLT减少11例(84.6%)[11]。本组2例发病时均为三系血细胞减少,其中病例1的单核细胞比例明显增高,与文献报告相一致[10]。成熟红细胞主要以糖酵解供能,LDH是一种糖酵解酶,在成熟红细胞内水平较高,当疟原虫导致红细胞破裂时,其内的LDH释放入血,使血清LDH升高。本组2例患者的血清LDH也均增高,有研究认为血清LDH水平升高,对恶性疟疾的诊断有重要提示价值[9]。
本组2例恶性疟疾患者骨髓象及血象的共同特征为有核细胞增生活跃或明显活跃、幼红细胞比值增高、幼粒细胞比值正常、杆状及分叶核粒细胞比值减低、巨核细胞不少;虽然骨髓象是增生的,但外周血两系或三系细胞减少。2例患者外周血及骨髓涂片中疟原虫滋养体(环状体)的分布区别不大,但病例1的骨髓中见较多的配子体,而外周血中却少见。红细胞的减少,除了疟原虫对红细胞的破坏导致的溶血外,有研究认为贫血与疟色素引起的骨髓无效红细胞生成有关[11],可能还与免疫因素相关[4]。引起PLT减少的原因,有作者认为疟原虫作为抗原刺激机体免疫系统产生PLT相关抗体所致[4,12]。脾功能亢进及噬血细胞也是引起血细胞减少的重要原因[4]。中性粒细胞的减少,除了脾功能亢进引起外,是否存在免疫因素或由于贫血,机体通过调节,优先支持红细胞造血,导致骨髓幼红细胞显著增生,从而相对减弱了粒细胞的造血,还有待进一步研究。
[1]夏志贵,杨曼尼,周水森.2011年全国疟疾疫情分析[J].中国寄生虫学与寄生虫病杂志,2012,30(6):419-422.
[2]林文,毛宗福.湖北省2009~2011年疟疾疫情分析[J].公共卫生与预防医学,2012,34(2):15-17.
[3]陈霜,陶岚,朱蕴玲,等.输入性恶性疟疾2例流行病学及临床分析[J].检验医学与临床,2013,10(9):1097-1098.
[4]陈万新,樊丽华,刘军,等.29例疟疾患者的外周血象及骨髓象分析[J].中国寄生虫学与寄生虫病杂志,2003,21(5):292-292.
[5]丁俊.疟疾流行现状研究进展[J].中国公共卫生,2012,28(5):717-718.
[6]周水森,王漪,夏志贵.2009年全国疟疾疫情分析[J].中国寄生虫学与寄生虫病杂志,2011,29(1):1-3.
[7]刘颖,钱丹,邓艳,等.2010年河南省疟疾疫情分析[J].中国病原生物学杂志,2011,6(12):922-923.
[8]黄光全,袁方玉,林文,等.湖北省2005-2009年输入性疟疾发病态势分析[J].公共卫生与预防医学,2010,21(6):25-27.
[9]张锁才,邵幼林,陈国春,等.恶性疟疾40例临床表现与血液生化学分析[J].中华临床感染病杂志,2012,5(6):371-372.
[10]余振玉.血液病形态诊断学[M].北京:战士出版社,1981:213-214.
[11]田李均,韩旭东,黄晓英.输入性恶性疟疾13例临床分析[J].江苏医药,2012,38(11):1334-1335.
[12]Aguilar R,Moraleda C,Achtman AH,et al.Severity of anaemia is associated with bone marrow haemozoin in children exposed to Plasmodium falciparum[J].Br J Haematol,2014,164(6):877-887.
Bone marrow smear examination in the diagnosis of imported falciparum malaria and clinical hematology analysis
CHENWan-xin,XUEMei,YANNi,LUCai-hong△
(UnionHospital,TongjiMedicalCollege,HuazhongUniversityofScienceandTechnology,Wuhan,Hubei430022,China)
Objective To prevent misdiagnosis and missed diagnosis of imported malaria,enhance the accuracy of diagnosis by analyzing characteristics of imported malaria.Methods The clinical,hemogram and myelogram features of two patients with imported falciparum malaria were analyzed retrospectively.Results Two patients both were staff returning from Africa,firstly without discomfort.When they got a fever,only treated with the anti-viral and antipyretic in local hospitals.When they came to Union Hospital,they had no fever,but peripheral blood cells were reduced,bone marrow proliferated actively to significant actively,young red blood cell proliferated significantly,the malaria parasite Plasmodium falciparum were checked out in peripheral blood and bone marrow at end.Conclusion If person backing from malaria endemic areas such as Africa get a fever,imported malaria should be considered firstly.A peripheral blood smear and a bone marrow smear should be used to look for Plasmodium.
malaria; import; bone marrow
陈万新,男,硕士,副主任技师,主要从事血液细胞形态学及肿瘤细胞形态学诊断研究。
△通讯作者,E-mail:632331613@qq.com。
10.3969/j.issn.1672-9455.2015.04.014
A
1672-9455(2015)04-0468-03
2014-06-15
2014-09-20)
