全心舒张末容积指数在不同呼气末正压区间预测机械通气感染性休克患者液体反应性准确性比较
2015-03-14代庆春苗晓云吴忠荣张晓卫
韩 玉,代庆春,苗晓云,回 志,吴忠荣,张晓卫
(河北省沧州市中心医院重症医学科,河北 沧州061001)
容量治疗是感染性休克患者治疗的基础措施之一。维持有效循环血量,提高心输出量,提高氧供,改善组织灌注,是容量治疗的关键[1]。液体反应性是临床最常用来评估容量治疗的指标。液体反应阳性常指通过扩容治疗后,心脏指数(cardiac index,CI)或每搏输出量 (stroke volume,SV)增加 ≥15%[2-3]。根据Frank-Starling曲线,只有在全心处于心功能曲线上升支,增加心脏前负荷,心输出量才能显著提高[4],即液体反应性好;而只要有一心室处于Frank-Starling曲线平台支时,增加心脏前负荷,则难以增加心输出量。因此,在容量治疗的过程中,心脏前负荷的判断非常重要。以全心舒张末容积指数(global end diastolic volume index,GEDVI)等为代表的容积指标,因在压力变化过程中相对独立,被认为能够更可靠地反映心脏前负荷[5-6]。但对于机械通气的患者,不同的胸腔内压力是否会对GEDVI预测液体的反应性产生影响尚未定论。本研究探讨不同呼吸末正压(positive end expiratory pressure,PEEP)区间预测机械通气感染性休克患者液体反应性的准确性,以指导临床容量治疗。
1 资料与方法
1.1 一般资料 选择2011年6月—2014年1月我院感染性休克后并发呼吸衰竭患者50例,均符合重度脓毒症和感染性休克的诊断标准[7],包括外科术后感染、肺部感染、急性重症胰腺炎合并腹腔感染和中心静脉导管相关性感染。男性26例,女性24例,年龄18~66岁,平均(52±11)岁。急性生理和慢性健康状况评分14~33分,未合并急性心肌梗死或严重心脏瓣膜疾病。根据PEEP水平不同分为低PEEP(5~10cmH2O)组25例与高PEEP(11~15 cmH2O)组25例。本研究已获医院医学伦理委员会批准,患者或家属均签署知情同意书。
1.2 方法 进行气管插管,接Evta4型呼吸机(Draeger公司,德国),进行容量控制通气,潮气量8~10mL/kg,吸气流速为30L/min,PEEP 5~15cmH2O(1cmH2O=0.098kPa),通气频率14~20次/min,吸入氧浓度40%~100%,维持脉搏血氧饱和度>90%,容量治疗前30min内不调整PEEP。
1.3 血流动力学监测方法 行右颈内静脉或锁骨下静脉穿刺,置入双腔静脉导管,股动脉放置4F热敏电阻丝的导管(德国Pulsion公司),静脉及动脉导管均接压力换能器及内嵌脉搏指示连续心输出量(pulse-induced contour cardiac output,PiCCO)模块的MP30监测仪(荷兰Philips公司)监测有创动脉压,并采用经肺温度稀释与脉搏轮廓分析技术,自中心静脉导管快速(经5s)注入0~8℃生理盐水15mL,连续3次,取3次测定结果的平均值,每次误差小于10%,计算CI及GEDVI。
经右颈内静脉或锁骨下静脉以6mL/kg 30min输注6% 羟乙基淀粉200/0.5(批号:810M021,德国Fresenius Kabi公司)。记录容量治疗前和容量治疗后GEDVI及CI。计算容量治疗后与治疗前CI的差值△CI。以△CI≥15%作为液体反应阳性的标准,分为无反应者和有反应者。评价在不同PEEP区间治疗前GEDVI与△CI相关性。
1.4 统计学方法 应用SPSS18.0统计学软件进行数据分析,计量资料以±s表示,组间比较采用成组设计的t检验。P<0.05为差异有统计学意义。
2 结 果
低PEEP组有反应者11例,无反应者14例,对比容量治疗前GEDVI差异无统计学意义(P>0.05);高PEEP组容量治疗有反应者12例,无反应者13例,对比容量治疗前GEDVI差异有统计学意义(P<0.05)。见表1。
表1 不同PEEP组初始GEDVI比较Table 1 Comparison in initial GEDVI between different PEEP groups(±s,mL/m2)
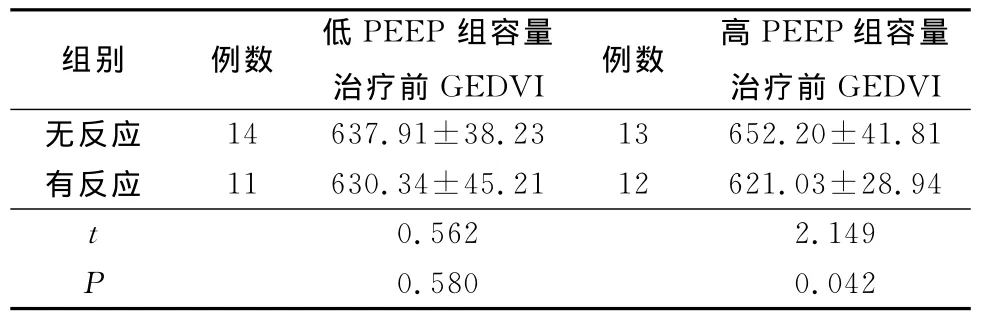
表1 不同PEEP组初始GEDVI比较Table 1 Comparison in initial GEDVI between different PEEP groups(±s,mL/m2)
?
3 讨 论
PiCCO是一种相对准确、重复性好的有创血流动力学监测方法,目前已广泛应用于临床。它通过上腔静脉注入冰生理盐水,随着血流方向分布于胸腔各腔室,再经过体循环到达股动脉,由股动脉内的温度探头探知血液温度改变,绘制温度衰减曲线,测出各血流动力学指标。GEDVI是全心舒张末容积与体表面积的比值,已有研究表明GEDVI与CI有高度的相关性,能更好地反映心脏前负荷,在机械通气状态下依然能准确反映心脏前负荷状态[8]。
正压通气对循环的影响临床上早已观察到,本研究选择GEDVI来预测液体反应性是由于应用PEEP时,胸腔内压力升高,压力可以从气道传导至胸腔内和大血管,因此传统心脏前负荷指标中心静脉压受到胸腔内压的影响升高并不代表心脏前负荷的增加,中心静脉压与心脏前负荷的相关性并不可靠[9-11]。相比而言,GEDVI受PEEP的影响较小,能够更客观反映前负荷状态[12]。液体反应阳性指通过扩容治疗后,CI或SV增加≥15%。本研究结果显示,高PEEP组容量治疗有反应者治疗前GEDVI低于容量治疗无反应者,差异有统计学意义。表明与低PEEP水平相比,在高PEEP水平,GEDVI能够更准确预测液体反应性。考虑可能原因:首先,在高PEEP存在的情况下,胸腔内压力升高,静脉回流减少致右心室充盈及射血均减少,同时胸内压力升高减低心室跨壁压力,降低左心室后负荷,改善心脏功能[13]。在此状态下予容量治疗,更易增加SV,由容量变化引发SV的变化将更大。其次,胸腔内压力升高,回心血量减少,容量自身调节减低,容量治疗后GEDVI变化值与△CI相关性更密切。
综上所述,对于机械通气的感染性休克患者,GEDVI在高PEEP水平,能够更准确预测液体反应性,指导容量治疗。
[1] Dellinger RP,Levy MM,Rhodes A,et al.Surviving sepsis campaign:international guidelines for management of severe sepsis and septic shock,2012[J].Intensive Care Med,2013,39(2):165-228.
[2] Osman D,Ridel C,Ray P,et al.Cardiac filling pressures are not appropriate to predict hemodynamic response to volume challenge[J].Crit Care Med,2007,35(1):64-68.
[3] Michard F,Alaya S,Zarka V,et al.Global end diastolic volume as an indicator of cardiac preload in patients with septic shock[J].Chest,2003,124(5):1900-1908.
[4] Kobirumaki-Shimozawa F,Inoue T,Shintani SA,et al.Cardiac thin filament regulation and the Frank-Starling mechanism[J].J Physiol Sci,2014,64(4):221-232.
[5] Wiesenack C,Fiegl C,Keyser A,et al.Continuously assessed right ventricular end-diastolic volume as a marker of cardiac preload and fluid responsiveness in mechanically ventilated cardiac surgical patients[J].Crit Care,2005,9(3):R226-233.
[6] Kumar A,Anel R,Bunnell E,et al.Pulmonary artery occlusion pressure and central venous pressure fail to predict ventricular filling volume,cardiac performance,or the response to volume infusion in normal subjects[J].Crit Care Med,2004,32(3):691-699.
[7] Levy MM,Fink MP,Marshall JC,et al.2001SCCM/ESICM/ACCP/ATS/SIS international sepsis definitions conference[J].Crit Care Med,2003,31(4):1250-1256.
[8] Boussat S,Jacques T,Levy B,et al.Intravascular volume monitoring and extravascular lung water in septic patients with pulmonary edema[J].Intensive Care Med,2002,28(6):712-718.
[9] Michard F,Teboul JL.Predicting fluid responsiveness in ICU patients:a critical analysis of the evidence[J].Chest,2002,121(6):2000-2008.
[10] Saner FH,Pavlakovic G,Gu Y,et al.Effects of positive endexpiratory pressure on systemic haemodynamics,with special interest to central venons and common iliac venous pressure in liver transplanted patients[J].Eur J Anaesthesiol,2006,23(9):766-771.
[11] Rex S,Brose S,Metzelder S,et al.Prediction of fluid responsiveness in patients during cardiac surgery[J].Br J Anaesth,2004,93(3):782-788.
[12] Broch O,Renner J,Gruenewald M,et al.Variation of left ventricular outflow tract velocity and global end-diastolic volume index reliably predict fluid responsiveness in cardiac surgery patients[J].J Crit Care,2012,27(3):325.e7-13.
[13] Luecke T,Pelosi P.Clinical review:positive end-expiratory pressure and cardiac output[J].Crit Care,2005,9(6):607-621.
