麻醉深度指数在腹腔镜胆囊切除术中麻醉监测中的作用
2015-03-11李志刚于金辉李明颖王振元
李志刚 于金辉 李明颖 王振元
(首都医科大学附属北京朝阳医院麻醉科,北京 100043)
·临床论著·
麻醉深度指数在腹腔镜胆囊切除术中麻醉监测中的作用
李志刚*于金辉 李明颖 王振元
(首都医科大学附属北京朝阳医院麻醉科,北京 100043)
目的 观察麻醉深度指数(cerebral state index,CSI)监测在腹腔镜胆囊切除术(laparoscopic cholecystectomy, LC)中的作用。 方法 60例择期LC,按就诊顺序编号,按随机数字表随机分为2组:实验组(n=30)和对照组(n=30),对照组采用常规全麻诱导,术中维持吸入异氟烷和笑气复合麻醉,实验组诱导和术中维持采用丙泊酚、瑞芬太尼血浆靶控给药,术中通过调节异氟烷浓度及丙泊酚和瑞芬太尼血浆靶控浓度,使CSI维持在45±5,MAP、HR在基础值±20%的范围内。观察并记录入室静卧10 min(T0)、气腹开始(T1)、气腹后5 min(T2)、气腹后10 min(T3)、气腹后15 min(T4)、气腹后20 min(T5)、气腹停止时(T6)各时点MAP、HR,比较T1、T2、T3、T4、T5、T6各时点CSI值。 结果 2组CSI在T1~T6时点组内、组间比较无统计学差异(P>0.05)。实验组T0~T6MAP和HR均无显著性变化(F=0.92,P=0.485;F=0.41,P=0.870),对照组MAP和HR T0~T6有显著性差异(F=10.19,P=0.000;F=10.44,P=0.000)。实验组T2~T5时点MAP、HR明显低于对照组(P<0.05)。手术结束后及术后8~12 h询问所有患者,术中知晓均为0级,无不良感受,对麻醉效果满意。 结论 与吸入全麻比较,依靠CSI监测能较好地调控靶控输注丙泊酚、瑞芬太尼用于LC术中的麻醉深度。
麻醉深度指数; 丙泊酚; 瑞芬太尼; 靶控输注; 腹腔镜胆囊切除术
随着现代麻醉技术的发展,麻醉不仅要满足手术的需要和安全,还要符合个体化用药,让患者舒适和对伤害性刺激无反应和回忆,即达到合适的麻醉深度。麻醉深度指数(cerebral state index,CSI)是一个新的监测麻醉深度的指标,可动态及时反映大脑生理功能变化[1],通过麻醉诱导期间及术中镇静深度的变化,从而指导全麻药物在围术期的合理应用[2,3]。本文探讨在腹腔镜胆囊切除术(laparoscopic cholecystectomy, LC)中靶控输注(target-controlled infusion,TCI)丙泊酚-瑞芬太尼,应用CSI监测麻醉深度的作用。
1 临床资料与方法
1.1 一般资料
本研究经我院伦理委员会审批(批文号:20111003)。择期LC 60例,男31例,女29例。年龄20~60岁,(46.6±10.0)岁。ASA Ⅰ~Ⅱ级,BMI 23.3±2.6。将60例按就诊顺序编号,随机数字表随机分为2组,对照组和实验组各30例。2组患者一般资料无统计学差异(P>0.05),有可比性,见表1。
病例选择标准:择期LC,BMI 20.0~25.0,术前血压、心率、心电图、血电解质及生化指标均在正常范围,患者签署知情同意书。排除标准:心肝肺肾功能不全者;消化系统肿瘤、溃疡及糖尿病等病史;听力障碍;精神及神经系统疾患;内分泌疾病;术前15天内服用单胺氧化酶抑制剂者;已知阿片药、丙泊酚过敏或高敏者,长期服用阿片或安定类药物者,术中使用血管活性药者。

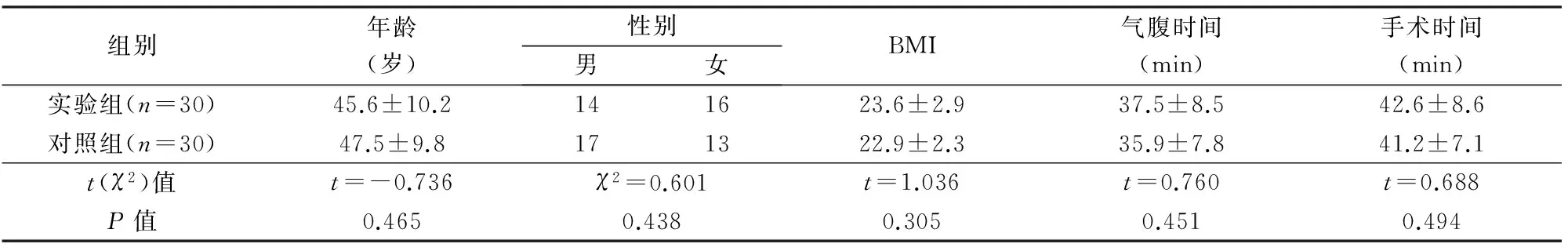
组别年龄(岁)性别男女BMI气腹时间(min)手术时间(min)实验组(n=30)45.6±10.2141623.6±2.937.5±8.542.6±8.6对照组(n=30)47.5±9.8171322.9±2.335.9±7.841.2±7.1t(χ2)值t=-0.736χ2=0.601t=1.036t=0.760t=0.688P值0.4650.4380.3050.4510.494
1.2 方法
全麻诱导:对照组采用常规全麻诱导,丙泊酚1.5~2.5 mg/kg、芬太尼2~3 μg/kg、琥珀胆碱2 mg/kg;实验组采用靶控输注(TCI-Ⅰ型输注泵,北京思路高有限公司,内嵌Minto药代动力学参数)全凭静脉麻醉全麻诱导,丙泊酚(意大利AsteraZeneca公司,批文号:20120613)2~3 μg/ml,瑞芬太尼(宜昌人福药业有限责任公司)2~4 ng/ml血浆靶控给药,待患者意识消失后静注琥珀胆碱2 mg/kg气管插管。麻醉维持:对照组采用常规吸入异氟烷和笑气复合麻醉,异氟烷吸入浓度1.5%~2.5%,50%笑气;实验组血浆靶控给药丙泊酚3~4 μg/ml,瑞芬太尼4~6 ng/ml。术中通过调节异氟烷浓度、丙泊酚和瑞芬太尼血浆靶控浓度,使麻醉期间MAP、HR维持在基础值±20%范围内[4]。美国Stryker自动气腹机以1~2 L/min充气建立气腹,维持腹内压13~15 mm Hg(1 mm Hg=0.133 kPa)。2组患者均于诱导前开通静脉,以10 ml·kg-1·h-1滴入乳酸钠林格氏注射液,维库溴铵0.08 mg/kg间断静脉注射维持肌松。气管插管后接Ohmeda7000麻醉呼吸机行机械通气(潮气量10 ml/kg,呼吸频率12~16次/min,呼吸比1∶2,维持PETCO2在35~45 mm Hg)。应用Datex-Ohmeda气体分析仪(Datex-Ohmeda公司,美国)监测呼气末二氧化碳分压(PETCO2)及异氟烷呼气末浓度。2组病人均采用CSM监护仪(丹麦Danmeter公司)监测CSI,通过2种麻醉方法,使术中CSI在45±5。
1.3 观察指标
①MAP、HR:观察并记录入室静卧10 min(T0)、气腹开始(T1)、气腹后5 min(T2)、气腹后10 min(T3)、气腹后15 min(T4)、气腹后20 min(T5)、气腹停止(T6)各时点的监测值。②CSI:观察并记录T1、T2、T3、T4、T5、T6各时点的监测值。同时记录各时点麻醉过程中深麻醉状态例数(CSI<40)。③麻醉满意度及术中知晓调查:Mashour等[5]将术中知晓分为0~5级:0级,无知晓;1级,仅能感知听觉;2级,感知触觉(例如手术操作或气管插管);3级,感知疼痛;4级,感知麻痹(例如患者感觉不能活动、讲话或者呼吸);5级,感知麻痹和疼痛。手术结束后询问患者麻醉后术中有无疼痛等不良感受和回忆,术后8~12 h再次随访。
1.4 统计学处理

2 结果
2.1 MAP、HR、CSI各时点变化
①MAP、HR:实验组T0~T6MAP和HR均无显著性差异(F=0.92,P=0.485;F=0.41,P=0.870),对照组MAP和HR T0~T5有显著差异(F=10.19,P=0.000;F=10.44,P=0.000)。②MAP:实验组T2~T5时点HR明显低于对照组(P<0.05)。HR:实验组T2~T6时点明显低于对照组(P<0.05),见表2。③CSI:2组在T1~T6时点组内、组间比较无统计学差异(P>0.05),见表3。CSI一过性<40实验组8人次,对照组12人次。
2.2 麻醉满意度及术中知晓调查
手术结束后及术后8~12 h询问所有患者,术中知晓均为0级,无不良感受,对麻醉效果满意。


观察指标组别T0T1T2T3T4T5T6F,P值MAP实验组92.5±9.593.8±8.598.5±12.497.5±13.896.6±14.797.4±14.295.4±12.50.92,0.485(mmHg)对照组94.3±10.294.9±11.5110.5±11.6108.2±12.1110.6±13.5108.6±14.7100.3±12.910.19,0.000t值0.707-0.416-3.871-3.193-3.8423.001-1.494P值0.4820.6790.0000.0020.0000.0040.141HR实验组74.8±12.376.9±11.278.5±13.177.8±14.278.2±13.578.9±14.175.7±2.60.41,0.870(次/min)对照组72.4±14.279.3±12.688.2±13.890.5±15.794.6±14.895.2±15.482.5±13.210.44,0.000t值0.7000.780-2.792-3.286-4.484-4.276-2.041P值0.4870.4390.0070.0020.0000.0000.046
T0:入室静卧10 min;T1:气腹开始;T2:气腹后5 min;T3:气腹后10 min;T4:气腹后15 min;T5:气腹后20 min;T6:气腹停止

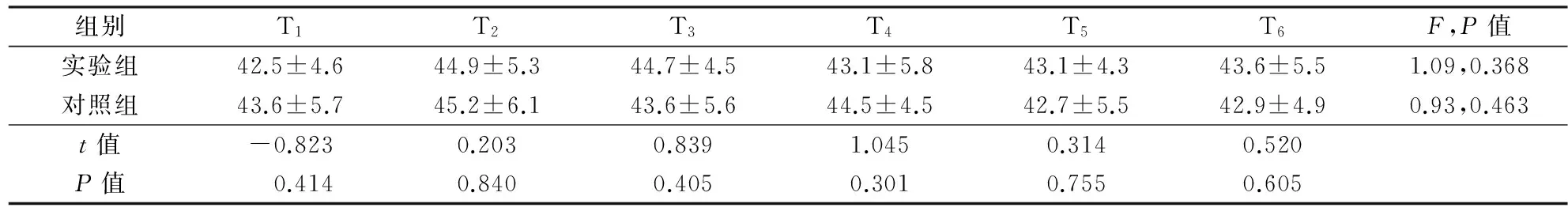
组别T1T2T3T4T5T6F,P值实验组42.5±4.644.9±5.344.7±4.543.1±5.843.1±4.343.6±5.51.09,0.368对照组43.6±5.745.2±6.143.6±5.644.5±4.542.7±5.542.9±4.90.93,0.463t值-0.8230.2030.8391.0450.3140.520P值 0.4140.8400.4050.3010.7550.605
T0:入室静卧10 min;T1:气腹开始前;T2:气腹后5 min;T3:气腹后10 min;T4:气腹后15 min;T5:气腹后20 min;T6:气腹停止
3 讨论
麻醉深度是伤害性刺激的激惹和麻醉药物抑制之间相互作用的一种中枢神经系统功能状态,随着麻醉药剂量的增加,意识逐级变化,表现为认知功能和对麻醉中事件回忆的逐级变化[6]。麻醉深度是一个包含许多要素的概念,意识消失和神经反射抑制是最基本的2个要素,二者不可或缺,目前的麻醉往往是以意识的深度抑制来达到自主神经反射的适当抑制,往往导致用药过量,引起呼吸、循环抑制,因此,麻醉深度监测对完善麻醉具有重要意义。CSI是一种新的监测麻醉深度的指标,可应用麻醉深度监护仪(CSM)监测,每秒能测量约2000次大脑的活动,将脑电图信号的4种子参数结合于自适应的神经模糊推论信号,用0~100的某一数字反映麻醉中的镇静深度,数值越小镇静程度越高,数值越大,镇静程度越低[7]。一般认为,CSI值100属于清醒,80~90为嗜睡,60~80为镇静或浅麻醉,40~60为临床麻醉状态,<40为深麻醉状态。CSI作为一种新的麻醉深度/镇静程度监测指数,与BIS一样反映大脑意识成分。Anderson等[3]报道单纯TCI丙泊酚时,CSI与BIS相关性良好,提示CSI可以反映丙泊酚镇静深度的改变。TCI通过计算机的帮助直接控制靶位(血浆或效应室)浓度,从而控制麻醉深度。与传统给药方式比较,TCI方法简便,可控性强,安全有效,不良反应发生率低,是LC比较理想的麻醉方法[8]。
王晓宁等[9]报道丙泊酚输注复合吸入笑气行LC时,在保证MAP波动在基础值±20%范围内时,15例中深麻醉发生12人次,1例脑电波甚至出现等电位即爆发性抑制。本研究显示,TCI丙泊酚-瑞芬太尼行LC时,虽然CSI也偏低,有一过性<40的情况发生,但30例中只出现8人次。对照组CO2气腹后MAP、HR T2~T5时点与术前比较显著提高(P<0.05),实验组T1~T6时点与术前比较无统计学差异(P>0.05),表明在CO2气腹等强烈刺激下,异氟烷复合笑气即使在CSI值偏低的情况下也不能很好地抑制机体的应激反应,TCI丙泊酚-瑞芬太尼既达到较理想的麻醉深度又使术中的血流动力学相对平稳,提示LC这类刺激较强的手术伍用具有抑制应激反应的麻醉性镇痛药是十分必要的,这样既能避免麻醉过深又能抑制机体的应激反应,也进一步说明TCI静脉给药技术的优势。本研究对照组CSI值偏低,一过性CSI<40有12人次,但即使在这种较深的麻醉状态下,机体的应激反应也没有得到很好地抑制,这对老年人或伴合并原发性高血压、心脑血管疾病的患者尤为危险,因此,围术期血流动力学平稳非常重要。目前,我国已经步入老龄社会,60岁以上的老年患者逐年增加,特别是需要手术治疗的高龄患者,他们大多数合并有不同程度的心脑血管疾病,因此,先进的给药方法和麻醉深度监测是他们平安度过手术期的有力保障。
本研究结果说明在缺少麻醉深度监测的条件下,以传统的血流动力学指标作为麻醉深度调节的依据,会出现以意识的深度抑制为代价而达到自主神经反射的过度抑制,容易导致麻醉药物过量,显然背离平衡麻醉的要求,同时还可能导致患者术后苏醒延迟的可能性。临床上应根据患者年龄、心肺功能及肝肾代谢状况等具体情况及手术对机体的刺激强弱来分析判断,选择合理的麻醉方案,并根据麻醉深度监测选择镇痛、镇静及肌松药物,同时根据血流动力学监测灵活地运用血管活性药物,从而达到平衡麻醉的要求。以血压、心率平稳为重点的监测并不能客观地反映麻醉深度,结合CSI综合判断对于临床麻醉监测是十分必要的。
综上所述,通过CSI监测调节TCI丙泊酚-瑞芬太尼的血浆靶控浓度,可获得比较平稳的麻醉深度,能更好地指导围麻醉期合理用药,既保证理想的麻醉深度又安全、节省费用。
1 Drummond JC. Monitoring depth of anesthesia: With emphasis on the application of the bispectral index and the middle Latency evoked response to the prevention of recall. Aneatheaiology,2000,93(3):876-882.
2 Zhong T, Guo QL, Pang YD, et al. Comparative evaluation of the cerebral state index and the bispectral index during target-controlled infusion of propofol. Br J Anaesth,2005,95(6):798-802.
3 Anderson RE, Barr G, Jakobsson JG. Cerebral state index during an-aesthetic induction: a comparative study with propofol or nitrous oxide. Acta Anaesthesiol Scand,2005,49(6):750-753.
4 郁丽娜,谢俊然,张 焰.丙泊酚靶控输注诱导时的EC50与听觉诱发电位指数的变化.临床麻醉学杂志,2004,20(10):601-603.
5 Mashour GA, Esaki RK, Tremper KK, et al. A novel classification instrument for intraoperative awareness events. Anesth Analg,2010,110(3):813-815.
6 夏江燕,景 亮.麻醉深度监测技术及其临床应用.东南大学学报(医学版),2004,10(6):421-424.
7 Anderson RE, Jakobsson JG. Cerebral state monitor, a new small handheld EEG monitor for determining depth of anaesthesia: a clinical comparison with the bispectral index during day-surgery. Eur J Anaesthesiol,2006,23(3):208-212.
8 张熙哲,吴新民.丙泊酚靶控输注时雷米芬太尼抑制气管插管反应的半数有效浓度.中华麻醉学杂志,2006,26(3):204-206.
9 王晓宁,张丽红,何东峰.听觉诱发电位在麻醉深度监测中的作用.临床麻醉学杂志,2007,23(7):541-543.
(修回日期:2015-03-05)
(责任编辑:李贺琼)
Value of Cerebral State Index During Anesthetic Monitoring in Laparoscopic Cholecystectomy
LiZhigang,YuJinhui,LiMingying,etal.
DepartmentofAnesthesiology,BeijingChaoyangHospital,Beijing100043,China
LiZhigang,E-mail:hbkccx@163.com
Objective To observe the value of cerebral state index (CSI) during laparoscopic cholecystectomy (LC).Methods A total of 60 patients undergoing LC were randomly divided into two groups according to random number table: experimental group (n=30) and control group (n=30). The control group was given conventional induction of general anesthesia with intraoperative isoflurane inhalation and nitrous oxide compound anesthesia, and the experimental group was given propofol induction and intraoperative maintenance, plasma target controlled infusion with remifentanil, and intraoperative adjusting the concentration of isoflurane and target controlled concentration of propofol and remifentanil to keep CSI between 45±5, plus MAP and HR within scopes of the basic value plus or minus 20%. The MAP and HR values at operation room repose for 10 min (T0), pneumoperitoneum (T1), 5 min after pneumoperitoneum (T2), 10 min after pneumoperitoneum (T3), 15 min after pneumoperitoneum (T4), 20 min after pneumoperitoneum (T5), and stopping pneumoperitoneum (T6) of the two groups were observed and recorded. The CSI measures at each time point were observed and compared. Results The CSI at T1-T6points had no statistical difference between the two groups (P>0.05). In the experimental group, the MAP and HR at T0-T6had no significant difference (F=0.92,P=0.485;F=0.41,P=0.870), while in the control group, the MAP and HR at T0-T6had significant difference (F=10.19,P=0.000;F=10.44,P=0.000). At T2-T5time points, the MAP and HR in the experimental group were significantly lower than those in the control group (P<0.05). All the patients were required at the end of surgery and 8-12 h after surgery,showing grade of intraoperative awareness,no negative feelings,and satisfying anesthetic effects. Conclusion Cerebral state index reflects objectively the target controlled infusion of propofol and remifentanil and can be used in laparoscopic cholecystectomy.
Cerebral state index; Propofol; Remifentanil; Target controlled infusion; Laparoscopic cholecystectomy
R614.2
A
1009-6604(2015)04-0298-04
10.3969/j.issn.1009-6604.2015.04.003
2014-10-22)
*通讯作者,E-mail:hbkccx@163.com
