抗GABABR 脑炎5 例病例报告及文献复习
2015-03-10张海宁杨洪梅宋晓南
张海宁 ,曹 杰,杨 宇,金 涛,张 颖,杨洪梅,宋晓南
1 材料和方法
随着抗神经元表面抗原抗体检测技术的开展与完善,一些既往认为是特发性的脑炎或癫痫现在被认为是与免疫介导相关的疾病。边缘性脑炎(Limbic encephalitis,LE)是一种可累及海马、杏仁核、岛叶及扣带回皮质等边缘结构,以急性或亚急性起病,临床表现为近记忆缺损、精神行为异常和癫痫发作的自身免疫性疾病。LE 曾被认为是罕见病、与肿瘤相关及难治的疾病,而目前认为是比较常见的、常与肿瘤无关及对免疫治疗反应不同的疾病。除外病毒或者系统自身免疫病,许多LE 患者存在脑脊液炎性改变,颞叶脑电图或者MRI 异常以及存在抗神经元抗体。这些抗体按其针对抗原主要分为两大类:(1)细胞内或经典的副肿瘤抗原(如:Hu,Ma2,CV2/CRMP5 及amphiphysin 等)。此类LE 主要是细胞毒性T 细胞的脑内浸润,对治疗反应有限;(2)抗细胞膜抗原:包括VGKC、NMDAR、GABABR 等。系抗体介导发病,对免疫治疗反应较好[1]。现将我院收治的5 例抗GABABR 脑炎病例报告如下。
2 病例报告
2014 年8 月~2015 年1 月吉林大学第一医院神经内科共收治住院的5 例抗GABABR 脑炎患者,2 男3 女,年龄52 岁~64 岁,平均58.2 岁。亚急性起病、病前无明确感染史,均以抽搐起病,有2 例伴有精神症状,表现为脾气暴躁、动手打人、咬人、不认识亲属,不知羞耻等。其中1 男2 女有30 年吸烟史,20~40 支/d。5 例均完成头部MRI 检查,其中1例患者(例1)头部MRI 右侧海马FLAIR 异常高信号。3 例长程脑电提示部分性发作脑电图特点,1 例视频脑电图偶见高幅尖波,1 例未做脑电检查。腰穿:CSF 压力110~310 mmH2O(2 例腰穿压力升高),无色透明;蛋白:1 例0.96 g/L,余正常;白细胞20~116 ×106/L,单核为主;糖正常。脑脊液+血抗GABABR 抗体:阳性或强阳性。肺部CT 检查1 例发现肺部占位,要求择期手术,1 例患者PET-CT 扫描提示周围型肺癌伴淋巴结转移癌未能手术及取病理。2 例选择糖皮质激素冲击治疗、2 例患者应用丙种球蛋白治疗,患者病情平稳。其中1 例(例1)1 m后随访无抽搐发作、生活可自理;1 例遗留记忆障碍;1 例患者未系统治疗,出院1 m 后去世。汇总见表1。
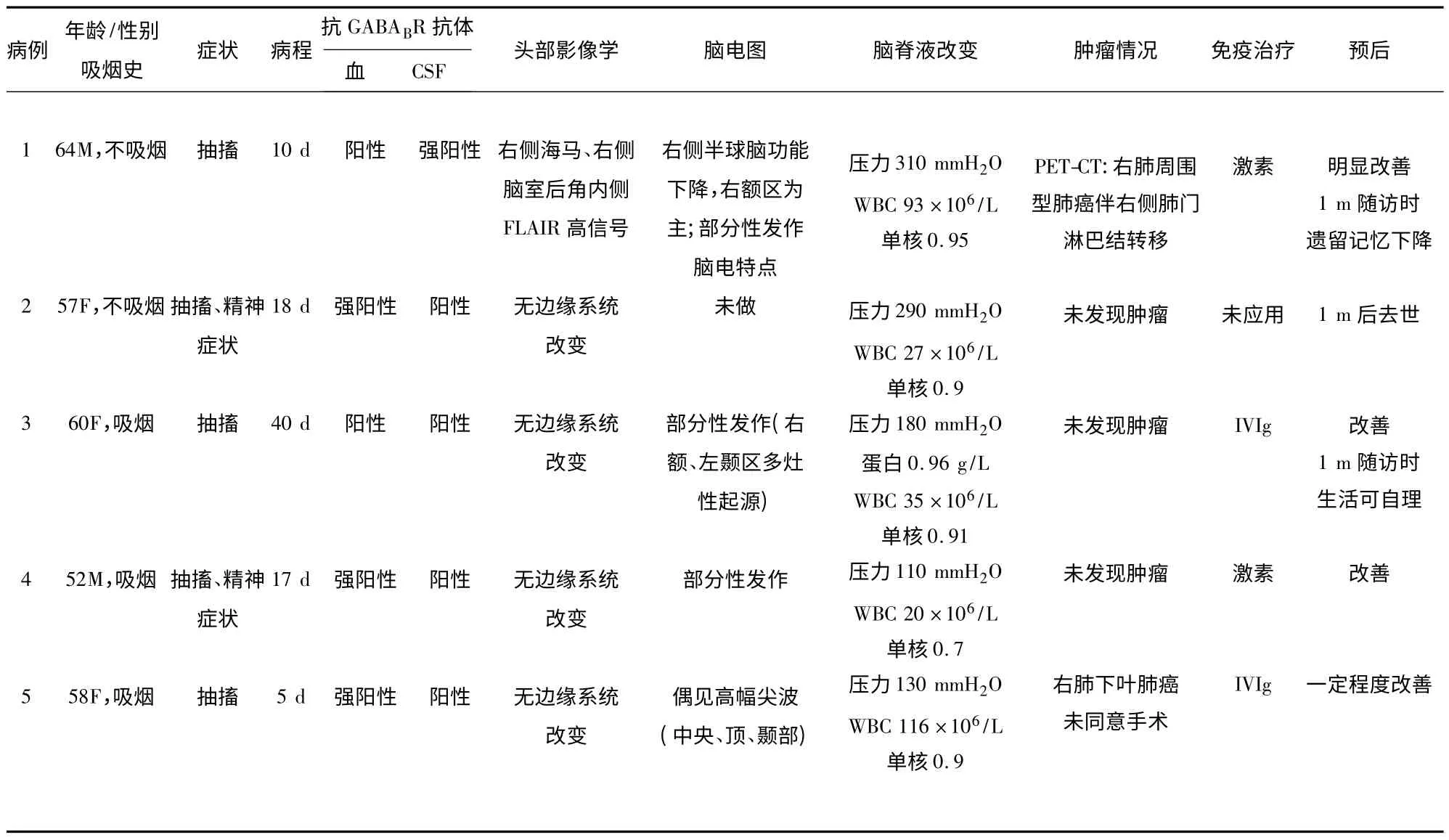
表1 5 例抗GABABR 脑炎患者临床资料汇总
典型病例:例1,男,64 岁,退休工人,因间断抽搐10 d 门诊以“抽搐待查”于2014 年12 月29 日入院。
入院前10 d 无明显诱因出现抽搐,表现为四肢强直、双眼上翻,伴意识丧失、口吐白沫,持续2~5 min 后缓解,共发作10 余次,抽搐停止约30~40 min后意识恢复,曾就诊于当地医院查头部CT 及MRI 未见异常,对症治疗后抽搐持续时间较前缩短,但发作频率无减少。入院前6 d 出现咳嗽,有痰咳不出,查肺部CT 提示“肺炎”,自服“甘草片”后咳嗽减轻。入院前4 d 出现发热,体温波动在37.0~38.0℃,遂来我院就诊,待诊时再次抽搐,形式同前,急诊以“抽搐、II 型呼吸衰竭”入我院ICU 住院,行气管插管及间断呼吸机辅助通气,经治疗2 d 后呼吸衰竭纠正,转入我科。病程中尿失禁1 次,无舌咬伤、呕吐及精神行为异常。
既往史:高血压病史2 y,血压最高达190/100 mmHg,规律服用“珍菊降压片”,血压控制在140/80 mmHg 左右;否认糖尿病、心脏病病史,否认结核、肝炎病史及接触史;否认吸烟、饮酒史;有磺胺类药物过敏史,否认食物过敏史。入院查体:体温37.5 ℃,血压147/74 mmHg,脉搏血氧饱和度97%(气管插管,间断呼吸机辅助通气)。听诊:双肺散在干、湿啰音。心、腹部查体未见明显异常。
神经系统查体:昏睡,双侧瞳孔等大同圆,直径2.5 mm,对光反射灵敏,双侧鼻唇沟对称。双上肢肌力3~4 级,双下肢肌力2 级,病理反射未引出,项强2 横指,右侧克氏征可疑阳性。
辅助检查:头部核磁3.0T 示双侧额叶、左侧颞叶、右侧海马及右侧侧脑室后内侧可见略长或等T1、长T2信号影,FLAIR 呈略高信号,其中后两者病灶局部脑组织略肿胀(见图1)。双侧侧脑室旁可见对称性斑片稍状长T1、稍长T2信号影,FLAIR 呈高信号。影像诊断:脑内多发点状缺血灶。右侧海马、右侧脑室后角内侧异常信号,考虑炎性。肺部多排CT平扫(2014-12-30):(1)考虑双肺炎症,建议复查,待除外并其它;(2)双侧胸腔少量积液;(3)纵隔淋巴结肿大。复查肺部多排CT 平扫(2015-01-04):双肺纹理增强,肺内支气管壁增厚,双肺各叶见斑片样、条片样高密度影。双侧胸腔背侧见窄带样液体密度影。纵隔内见肿大淋巴结影。气管内见管状高密度影。食管内见细管状高密度影。食管末段右旁见结节样软组织影。PET-CT(2015-1-9)提示:(1)右肺下叶内基底段脊柱旁,高代谢节结节,考虑周围型肺癌;右侧肺门及纵膈(7 组)淋巴结肿大伴代谢增高,考虑淋巴结肿大伴代谢增高,考虑淋巴结转移癌。(2)大脑镰钙化;双肺散在炎症及炎性索条;右肺上叶可疑小结节,代谢不高,注意复查;双侧胸及右侧叶间积液;双侧胸膜增厚,右侧胸膜钙化;主动脉及冠脉硬化。
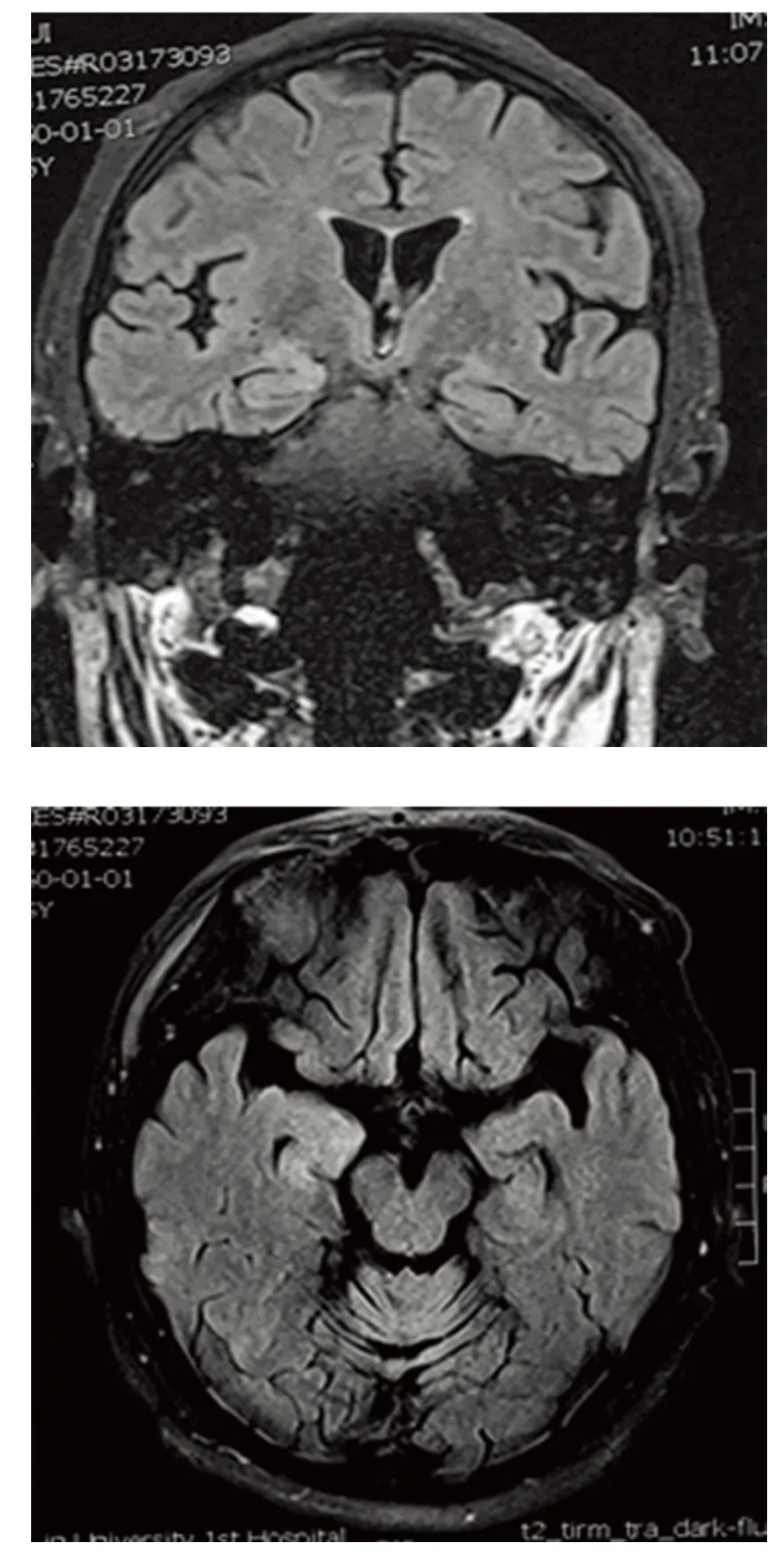
图1 例1 头部MRI FLAIR 像见右侧海马高信号,局部略肿胀
4 h 录像脑电图示:(1)背景脑电调节调幅欠佳,双侧导联波幅不对称,右侧低于左侧;未监测到完整睡眠的分期。(2)发作间期右额区阵发性出δ/θ 活动;监测到数次脑电发作,考虑为部分性发作(右额、中央区起源可能性大)。(3)异常脑电图,右侧半球脑功能下降,右额区为主;部分性发作脑电特点。
脑脊液检查:压力310 mmH2O,蛋白0.33 g/L,葡萄糖、氯正常,潘氏反应:阴性,白细胞:93 ×106/L,多核:0.05,单核:0.95。脑脊液免疫球蛋白IgG:73.10 mg/L。脑脊液TORCH 病毒、结核、梅毒抗体、细菌涂片、细菌培养均阴性。抗自身免疫性脑炎抗体检测:脑脊液抗GABABR 抗体:强阳性(⧺~⧻)。血清抗GABABR 抗体:阳性(⧺)。抗神经元抗谱抗体IgG 检测:阴性。免疫五项:免疫球蛋白G:16.30 g/L,免疫球蛋白A 4.67 g/L,超敏C 反应蛋白40.20 mg/L。血沉:66 mm/1 h。ANA2:正常。甲功五项:正常。
入院后患者短暂抗病毒治疗(阿昔洛韦抗病毒4 d)、丙戊酸钠口服液控制抽搐,患者临床诊断抗GABABR 脑炎后,因经济原因未应用丙种球蛋白,选择激素治疗,给予甲强龙1000 mg 3 d,500 mg 3 d,250 mg 3 d后症状明显好转,出院继续减量1 m 减完,随访仅遗留记忆力减退。肺部病变未同意取病理及手术,要求去肿瘤医院治疗。
3 讨论
在记忆、学习和认知中神经元突触可塑性依赖于突触的受体和离子通道的相互作用,包括:NMDAR,AMPAR,和抑制性的γ 氨基丁酸B 型受体(γ-aminobutyric acid receptor type B,GABABR)。GABABR 是G 蛋白偶联受体,被激活后通过G-蛋白效应酶、脑内第二信使等组成的信号转导系统起作用,产生较缓慢的生理反应,在控制神经元兴奋性方面发挥重要作用。GABA 是中枢神经系统主要抑制性递质,约50%的中枢突触部位以GABA 作为介质。抗GABABR 抗体是一种抗神经元表面抗原抗体。GABA 受体功能障碍与神经和精神紊乱如抑郁、失眠、焦虑、癫痫等密切相关。抗GABABR 脑炎临床表现为LE,发病率无性别差异,早期以癫痫发作为主要表现,也可出现记忆力和行为异常。在动物模型中,药物阻断受体或者基因的敲除这些受体可以导致癫痫、记忆、学习及行为的改变[2~4],针对这些受体的免疫反应,即可导致上述的症状。约有66%的患者头部MRI 检查FLAIR 序列显示颞叶异常高信号。约60%的患者可合并小细胞肺癌。抗GABABR血清中滴度较低,故推荐血、CSF 同时检测[5]。
本文报道的5 例抗GABABR 脑炎患者年龄52~64 岁,平均58.2 岁,男女比例无明显差异,亚急性起病,病前无明确感染史,以抽搐、精神症状为主症。抽搐、精神症状出现于发热、头痛之前。1 例头部MRI 右侧海马及右侧侧脑室后内侧FLAIR 呈略高信号。4 例完成脑电图检查者均有改变(部分性发作脑电图)。2 例通过肺CT 及PET 检查发现肺癌。血及脑脊液抗GABABR 抗体均阳性。临床排除其他自身免疫病伴随的LE。2 例曾于当地医院按病毒性脑炎治疗无效,4 例对免疫调节治疗有一定效果(2 例应用激素冲击,2 例应用丙种球蛋白),1 例未治疗者出院后死亡。
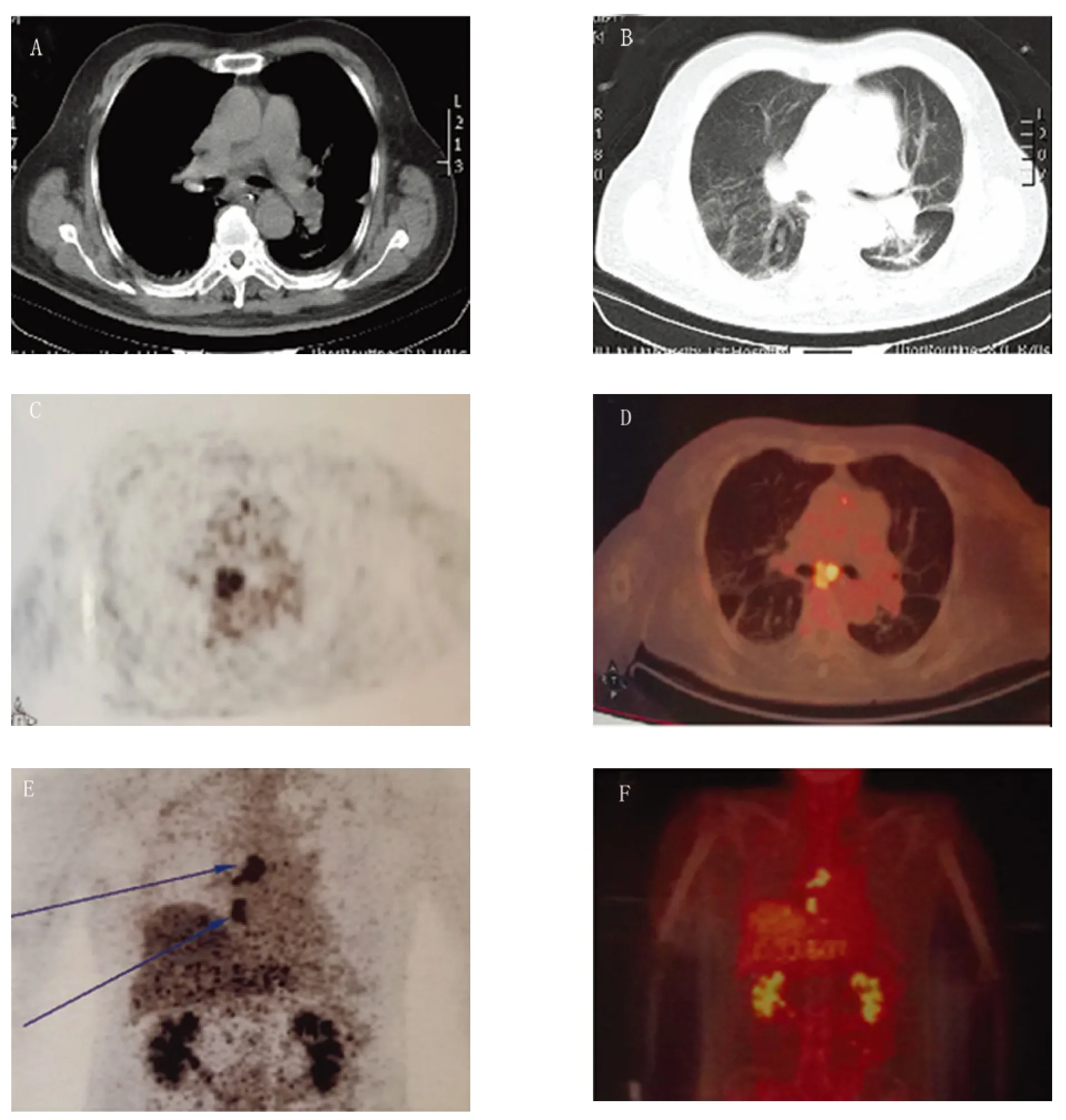
图2 例1 肺部CT 及PET-CT
Lancaster 等报道的15 例抗GABAB1R 脑炎患者平均年龄62 岁(24~75 岁),临床症状以癫痫为主,头部MRI 多以颞叶内侧面改变为主,免疫治疗有效[2]。本组5 例患者中1 例头部MRI 右侧海马、右侧脑室后角内侧长T1、长T2异常信号,FLAIR 呈高信号(见图1),存在典型边缘系统改变。其相应长程脑电提示:右侧半球脑功能下降,右额区为主;部分性发作脑电特点。其余4 例患者虽未发现头部MRI 边缘系统改变,但3 例脑电图提示为部分性发作,其起源部位在额区、颞区。因此,应尽量完善长程脑电图检查,对于无条件的单位应尽量完善视频脑电图。文献提示反复的20 min 视频脑电图非常必要[6]。头部MRI FLAIR 像改变较T1WI 及T2WI 更为明显,部分报告T1WI 及T2WI 像正常,这可能由于边缘系统位于侧脑室颞角深处,为脑脊液包绕,致使T1WI 及T2WI 像显示病灶稍差,FLAIR 序列消除了高信号的游离水,使得病灶部分及范围得以更好的显示[7]。
对于仅以精神症状起病的自身免疫性LE 虽然相对少见,但在急性精神症状患者中应考虑到此病可能,其预后依赖于发病至治疗的延误情况,提示精神科医生应该意识到自身免疫性脑炎的情况[8]。
抗GABABR 经常出现在LE 及小细胞肺癌患者中[9]。本报告中2 例患者发现肺癌。例1 两次肺CT 提示纵隔淋巴结肿大,肺部炎症,抗炎后复查肺CT 见食管末段右旁见结节样软组织影。PET-CT 发现右肺下叶内基底段脊柱旁,高代谢节结节,考虑周围型肺癌;右侧肺门及纵膈(7 组)淋巴结肿大伴代谢增高,考虑淋巴结肿大伴代谢增高,考虑淋巴结转移癌(见图2)。Lancaster 等发现部分PET-CT 发现的纵隔淋巴结病变证实系小细胞肺癌[2]。提示对于抗GABABR 脑炎患者应常规检查肺部CT,建议有条件的完善PET-CT 将有助于肺CT 检查阴性者肿瘤的发现。
国外学者曾对10 例合并非小细胞肺癌且未检测出传统肿瘤神经元抗体的LE 患者进行临床观察,结果显示,7 例患者血清和(或)脑脊液抗GABABR抗体(其他3 例可见抗AMPAR 抗体)呈阳性反应。因此既往被诊断为传统肿瘤神经元抗体阴性的LE患者,需完善的相应抗体检测。
LE 的治疗选择依赖于病因学。由副肿瘤自身抗体引起的LE,治疗选择有限。然而有些LE 的发生可以与肿瘤无关,系离子通道和表面抗原引起的LE,免疫治疗有效,需要免疫调节治疗。尽管有些治疗是有效的,但许多患者可遗留后遗症,亦可能再发[10]。及早诊断及治疗可明显缓解或逆转边缘性脑炎的症状,如延误了治疗,患者可能会出现不可逆的认知功能受损或癫痫持续状态甚至死亡。例2 虽然死因不详,但考虑其与未进行免疫治疗及有效控制癫痫发作有关。目前临床免疫调节或免疫抑制包括静注免疫球蛋白、血浆置换、皮质类固醇激素、环磷酰胺等。对症处理如癫痫患者的抗癫痫药物治疗和手术治疗,精神症状、睡眠障碍等的对症处理等。
[1]Tuzun E,Dalmau J.Limbic encephalitis and variants:classification,diagnosis and treatment[J].The Neurologist,2007,13(5):261-271.
[2]Lancaster E,Lai M,Peng X,et al.Antibodies to the GABA(B)receptor in limbic encephalitis with seizures:case series and characterisation of the antigen[J].Lancet Neurol,2010,9(1):67-76.
[3]Prosser HM,Gill CH,Hirst WD,et al.Epileptogenesis and enhanced prepulse inhibition in GABA(B1)-deficient mice[J].Molecular and Cellular Neurosciences,2001,17(6):1059-1070.
[4]Schuler V,Luscher C,Blanchet C,et al.Epilepsy,hyperalgesia,impaired memory,and loss of pre-and postsynaptic GABA(B)responses in mice lacking GABA(B(1)[J].Neuron,2001,31(1):47-58.
[5]宋兆慧,王佳伟.对边缘性脑炎的再认识[J].中国神经免疫学和神经病学杂志,2011,18(6):391-396.
[6]Chandra SR,Seshadri R,Chikabasaviah Y,et al.Progressive limbic encephalopathy:Problems and prospects[J].Annals of Indian Academy of Neurology,2014,17(2):166-170.
[7]申 兵,付 旷.边缘系统脑炎的临床及影像学研究进展[J].医学影像学杂志,2014,(2):304-307.
[8]de Witte L,Kromkamp M,Schoenmaker N,et al.[Auto-immune encephalitis in psychiatric practice][J].Tijdschrift voor Psychiatrie,2015,57(6):446-451.
[9]Jeffery OJ,Lennon VA,Pittock SJ,et al.GABABreceptor autoantibody frequency in service serologic evaluation[J].Neurology,2013,81(10):882-887.
[10]Grisold W,Giometto B,Vitaliani R,et al.Current approaches to the treatment of paraneoplastic encephalitis[J].Therapeutic Advances in Neurological Disorders,2011,4(4):237-248.
