不同消化道重建手术方式对胃癌合并2型糖尿病患者血糖及胃肠激素的影响
2015-03-10贺祥昆陆春雷姚豪杰吴国忠
贺祥昆, 陆春雷, 徐 健, 姚豪杰, 葛 晨, 吴国忠
作者单位: 214044 江苏 无锡,安徽医科大学无锡临床学院 胃肠外科(贺祥昆);214044 江苏 无锡,中国人民解放军第一〇一医院 胃肠外科(陆春雷,徐 健,姚豪杰,葛 晨,吴国忠)
第一作者: 贺祥昆,男,硕士研究生,研究方向:胃肠肿瘤,2型糖尿病的外科治疗,E-mail:hxk19890820@sina.com
论著
不同消化道重建手术方式对胃癌合并2型糖尿病患者血糖及胃肠激素的影响
贺祥昆,陆春雷,徐健,姚豪杰,葛晨,吴国忠
作者单位: 214044江苏无锡,安徽医科大学无锡临床学院胃肠外科(贺祥昆);214044江苏无锡,中国人民解放军第一〇一医院胃肠外科(陆春雷,徐健,姚豪杰,葛晨,吴国忠)
第一作者: 贺祥昆,男,硕士研究生,研究方向:胃肠肿瘤,2型糖尿病的外科治疗,E-mail:hxk19890820@sina.com
【摘要】目的探讨3种消化道重建的手术方式对胃癌合并2型糖尿病患者手术前后的血糖变化及胃肠激素的变化和意义。方法利用回顾性分析的方法收集从2010年2月至2015年1月解放军第101医院胃肠外科收治的胃癌合并2型糖尿病患者的临床资料,按不同消化道重建方式分为A组(D2根治术+BillrothⅠ吻合术)23例,B组(D2根治术+BillrothⅡ吻合术)20例,C组(D2根治术+Roux-en-Y吻合术)26例。手术前后分别检测空腹血糖(FPG),餐后2 h血糖(2hPG),空腹胰高血糖素样肽-1(FGLP-1),餐后2 h胰高血糖素样肽-1(2hGLP-1),空腹葡萄糖依赖性胰岛素释放肽(FGIP),餐后2 h葡萄糖依赖性胰岛素释放肽(2hGIP)。结果从术后1个月到6个月,B组和C组术后空腹及餐后血糖较术前有显著下降(P<0.05),FGLP-1及2hGlP-1较术前有明显升高(P<0.05),FGIP及2hGIP较术前有明显下降(P<0.05);A组手术前后的FPG,2hPG,FGLP-1及2hGlP-1,FGIP及2hGIP差异均无统计学意义(P>0.05)。结论BillrothⅡ及Roux-en-Y的消化道重建方式对胃癌合并2型糖尿病患者有明显改善血糖的作用。
【关键词】胃癌;2型糖尿病;手术;胃肠激素;消化道重建
糖尿病是常见的代谢性疾病,糖尿病的治疗主要以口服降糖药物和皮下注射胰岛素为主,但由于患者依从性较差,导致了糖尿病的控制率欠佳、致残率较高,且患者的生活质量较差。手术治疗糖尿病是近年来出现的一种新的治疗2型糖尿病的方法,由于其显著的疗效,目前已得到广泛的认可,其中主要的手术方式包括胃减容手术和转流手术两种。胃癌是常见的消化道恶性肿瘤,在临床工作中发现胃癌合并2型糖尿病患者并不在少数。目前胃癌的主要治疗手段是以手术切除为主,胃癌根治术常见的消化道重建方式主要包括BillrothⅠ式,BillrothⅡ式和Roux-en-Y式这3种重建方式。本研究通过探讨不同消化道重建方式对胃癌合并2型糖尿病患者术后血糖恢复的影响,分析影响因素,推荐合理的消化道重建方式。
1资料与方法
1.1临床资料2010年2月1日至2015年1月18日,由解放军第101医院胃肠外科收治的胃癌合并2型糖尿病患者,总计69例。其中男性38例,女性31例,年龄48~65岁,平均56.3岁。患者术前经胃镜、病理活检及腹部增强CT等检查诊断为胃癌,且可行手术治疗;同时符合1999年WHO推荐的2型糖尿病诊断标准,即空腹血糖(FPG)>7.1 mmol/L,或(和)餐后2 h血糖>11.1 mmol/L,或者随机血糖≥11.1 mmol/L,并排除自身免疫性糖尿病诊断。根据消化道重建的方式,将69例患者分为A组(BillrothⅠ)23例,B组(BillrothⅡ)20例,C组(Roux-en-Y)26例。患者术前各项指标在组间比较均无明显差异。术前均签署知情同意书。
1.2手术方式所有患者术中探查均无远处转移,可行D2根治性胃癌切除术,根据肿瘤位置行远端胃或者全胃切除加淋巴结清扫术。其中BillrothⅠ吻合为残胃与十二指肠直接吻合;BillrothⅡ吻合为残胃与距十二指肠悬肌下15~20 cm的近端空肠行端侧吻合;Roux-en-Y吻合为距十二指肠悬肌下15~20 cm处横断空肠,远端空肠与残胃或者食管下端吻合,近端空肠在距胃(食管)空肠吻合口以下45~50 cm的空肠行端侧吻合。术后按快速康复外科的要求处理:术后12小时经营养管注入短肽型肠内营养液500 ml/日,术后第二天进食流质,第三天按糖尿病半流质饮食。期间,患者血糖异常升高时均用临时短效胰岛素皮下注射控制。
1.3血糖及GIP、GLP-1的检测方法术前1天抽取患者静脉血,并在术后第1周、第1月末、6月末再取患者静脉血。动态检测患者以下指标:FPG、2hPG、FGIP、2hGIP、FGLP-1、2hGLP-1。其中血糖值由自动生化分析仪检测,GLP-1和GIP由酶联免疫分析(ELISA)法试剂盒统一检测。
1.4随访与评价标准采用电话预约,门诊随访抽取血液样本检测血糖等指标。疗效评价:在术后半年的随访中,患者血糖恢复正常,即空腹血糖(FPG)<7.1 mmol/L,餐后2 h血糖(2hPG)<11.1 mmol/L,且停用药物和皮下注射胰岛素治疗视为治愈;空腹血糖和(或)餐后血糖较术前降低,且服用药物或皮下注射胰岛素剂量较术前减少者视为缓解;血糖或空腹血糖较术前无明显变化,或者为达到正常血糖值服用药物剂量和胰岛素注射单位增加者视为无效。有效=治愈+缓解。

2结果
2.1手术前后各组血糖变化的比较所有临床观察的患者术后恢复良好,其中A组患者的空腹血糖在术后半年较术前下降(P<0.05),术后1个月餐后血糖也有下降。B组和C组的术后1个月空腹及餐后血糖较术前明显改善,且均较同时期A组血糖改善显著,而B、C组间血糖值无明显差异(P<0.05)。详见表1,表2。
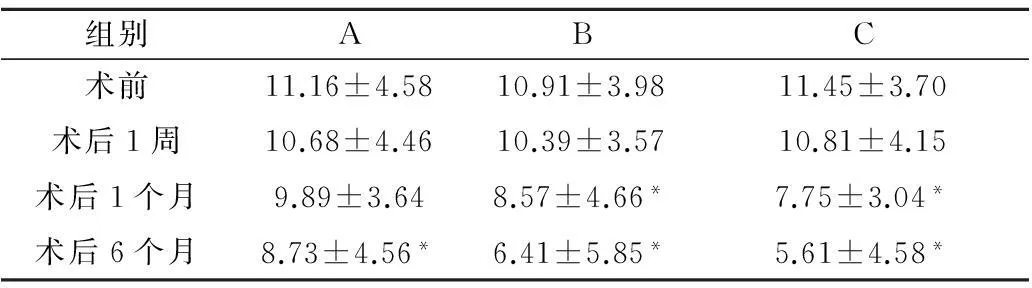
表1 3组患者术后空腹血糖(FPG,单位mmol/L)的变化
*:与术前比较,P<0.05。

表2 3组患者手术前后餐后2h血糖(2hPG,单位mmol/L)的变化
*:与术前比较,P<0.05。
2.23组胃肠道激素手术前后的比较B、C组患者的空腹胰高血糖素样肽-1(FGLP-1)及餐后2 h胰高血糖素样肽-1(2hGLP-1)在术后1个月开始较术前明显升高(P<0.05),且与A组比较有明显差异(P<0.05);术后1个月开始C组餐后2hGLP-1升高明显,与B组比较有明显差异,详见表3、表4。

表3 3组患者手术前后空腹胰高血糖素样肽-1
*:与术前比较,P<0.05

表4 3组患者手术前后餐后2h胰高血糖素样肽-1
*:与术前比较,P<0.05。
空腹及餐后2 h葡萄糖依赖性肠促胰岛素(GIP)在B、C组患者中均较术前有明显下降(P<0.05),A组患者下降不明显,且B、C组间也无明显差异,详见表5、表6。

表5 3组患者手术前后葡萄糖依赖性肠促胰岛素
*:与术前比较,P<0.05。

表6 3组患者手术前后葡萄糖依赖性肠促胰岛素
*:与术前比较,P<0.05。
2.33种术式对血糖疗效的比较69例患者中有55例在手术后半年内血糖恢复正常或者缓解,由表7可见,B、C组疗效较A组显著(P<0.05)。

表7 3种消化道重建方式对胃癌合并T2DM患者降糖疗效的比较

3讨论
糖尿病的外科手术治疗,最早是由肥胖患者减重手术的意外发现[1],但由于患者对手术风险、疗效的担忧以及对糖尿病远期致残危险的忽视,导致目前在临床工作中手术治疗糖尿病并不普及。单纯减容手术后减重效果多有反弹,而且对2型糖尿病的治愈效果也较差,总体治愈率仅为8.6%[2]。动物实验[3]及临床研究[4]均证实,胃肠转流手术较其他手术方式有明显改善2型糖尿病病情的作用,已成为手术治疗肥胖及2型糖尿病的金标准[5-6]。
目前,关于转流手术治疗2型糖尿病的机制研究还不明确,有很多假说,被国内外学者普遍认可的是“肠-胰岛素轴机制”[7-8]。其中GLP-1被认为是此轴中最核心的介导因子[9]。GLP-1主要由末端回肠的L细胞分泌,具有促进胰岛素分泌和促进β细胞分化和增殖的作用[10-11]。当未消化的或者未完全消化的食物过早的到达回肠,食物刺激后诱导GLP-1合成并分泌入血,达到刺激胰岛素分泌的作用,从而降低血糖浓度。GIP则是另一种“肠-胰岛素轴机制”调节激素,由十二指肠和近端空肠上的K细胞分泌,抑制胃酸分泌及胃的蠕动,也有刺激胰岛素分泌的作用,但高脂、高糖饮食导致GIP过度释放会导致肥胖、血糖升高及胰岛素抵抗[12]。GIP是前肠假说中最重要的介导因子。本实验结果证实了在转流手术后,患者的GIP出现了明显的下降,并且GIP的变化在患者血糖变化之前已经发生。GIP的变化最终导致了血糖降低和胰岛素抵抗的缓解[13]。
BillrothⅡ型和Roux-en-Y型胃肠重建术起到了转流手术的效果,本实验证实由于旷置了十二指肠和部分空肠,使得食物对近端空肠的刺激消失,GIP释放较术前明显减少,胰岛素抵抗缓解。由于食物提前到达末端回肠,刺激GLP-1分泌量增加,引起胰岛素分泌量的增加,从而对改善血糖起到了一定的作用。而在没有行转流手术的BillrothⅠ组患者中,由于食物依然会正常通过十二指肠及近端空肠,空腹及餐后2hGIP较术前无明显降低,高浓度的GIP对胰岛素抵抗的作用依然存在,患者术后糖尿病改善效果并不明显。且食物未提前到达末端回肠,GLP-1的分泌量未见明显升高,胰岛素分泌量未增加,血糖改善效果不明显。
本研究证实了GIP和GLP-1在胃癌根治+BillrothⅡ或Roux-en-Y式吻合胃肠重建术后出现了分泌量的变化,并就这一变化对血糖改善的影响的可能机制展开了讨论。由于实验设计的问题,本研究还存在一定的不足之处,胃癌是恶性肿瘤,由于其本身的高代谢特点,对血糖的监测带来一定的误差,同时测定两种胃肠激素,无法比较二者对术后血糖改善作用的强弱比较,且胃肠激素是一类种类多样、作用复杂的激素,不能排除其他激素对本实验结果的干扰。但我们的研究结果或给临床带来了新的启示:对于胃癌合并2型糖尿病患者,胃癌根治性切除后宜选择BillrothⅡ或Roux-en-Y式消化道重建术,可以使术后血糖有明显改善,减少患者因长期服用药物和注射胰岛素带来的经济负担,同时使患者在术后获得更好的生活质量。
参考文献:
[1]Porios WJ, Swason MS, McDonald KG, et al. Who would have thought it?An operation proves to be the most effective therapy for adult-onset diabetes mellitus[J].Ann Surg,1995,222(3):339-350.
[2]Cottam D,Qureshi FG, Mattar G, et al. Laparoscopic sleeve gastrectomy as an initial weight-loss procedure for high-risk patients with morbid obesity[J].Surg Endosc, 2006,20(6):859-863.
[3]黄盛,檀建勇,戴露倢,等.两种外科手术治疗大鼠非肥胖型糖尿病的疗效对比[J].第二军医大学学报, 2011,32(2):187-190.
[4]Kashyap SR, Daud S, Kelly KR,et al. Acute effects of gastric bypass versus gastric restrictive surgery on beta-cell function and in sulinotropic hormones in severely obese patients with type 2 diabetes[J]. Int J Obes,2010,34(3):462-471.
[5]Mason EE. Ileal [correction of ilial] transposition and enteroglucagon/GLP-1 in obesity (and diabetic) surgery[J]. Obes Surg, 1999, 9(3): 223-228.
[6]Lund MT, Hansen M, Skaaby S, et al.Preoperative β-cell function in patients with type 2 diabetes is important for the outcome of Roux-en-Y gastricbypass surgery[J]. J Physiol, 2015,593(14):3123-3133.
[7]Papadia FS, Adami GF,Marinari GM,et al. Bariatric surgery in adolescents: a long-term follow-up study[J]. Surg Obes Relat Dis,2007,3(4):465-468.
[8]Kashihara H, Shimada M, Kurita N, et al.Duodenal-Jejunal Bypass Improves Insulin Resistance by Enhanced Glucagon-Like Peptide-1 Secretion Through Increase of Bile Acids[J]. Hepatogastroenterology, 2014,61(132):1049-1054.
[9]Manning S, Pucci A, Batterham RL.GLP-1: a mediator of the beneficial metabolic effects of bariatric surgery[J].Physiology(Bethesda), 2015,30(1):50-62.
[10]Jacobo SM,Guerra ML,Hockerman GH.Car1.2 and Car1.3 are differentially coupled to glucagon-like peptide-1 potentiation of glucose-stimulated insulin secretion in the pancreatic beta-cell line INS-1[J].J Pharmacol Exp Ther,2009,331(2):724-732.
[11]任泽强,章红,张蓬波,等.胃转流术对2型糖尿病大鼠胰高血糖素样肽1及小肠黏膜的影响[J].中华实验外科杂志,2014,31(10):2172-2174.
[12]Girand J. The incretins: from the concept to their use in the treatment of type 2 diabetes.Part A:incretins: concept and physiological functions[J].Diabeters Metab,2008,34(6):550-559.
[13]Lee HC, Kim MK, Kwon HS, et al. Early changes in incretin secretion after laparoscopic duodenal-jejunal bypass surgery in type 2 diabetic patients[J].Obes Surg,2010,20(11): 1530-1535.
Effect of different alimentary reconstruction after radical surgery for gastric cancer on blood glucose and gastrointestinal hormones in patients with type 2 diabetesHEXiangkun1,LUChunlei2,XUJian2,YAOHaojie2,GEChen2,WUGuozhong2.(1.DepartmentofGastrointestinalSurgery,WuxiClinicalCollegeAffiliatedtoAnhuiMedicalUniversity,Wuxi214044,China;2.DepartmentofGastrointestinalSurgery,the101thHosptialofPLA,Wuxi,214044,China)
Correspondingauthor:WUGuozhong,E-mail:jfj101hwgz@sina.cn
Abstract:ObjectiveTo assess the effect of different alimentary reconstruction on blood glucose and gastrointestina hormones in gastric cancer patients who suffered type 2 diabetes as well.MethodsThe retrospective analysis was made in 69 cases of gastric cancer with type 2 diabetes from 2010 to 2015 in the department of general surgery of the 101th Hosptial of PLA. These patients were divided into three groups ,Group A(D2 dissection with Billroth Ⅱ)has 23 cases, Group B(D2 dissection with Billroth Ⅱ)has 20 cases,Groups C(D2 dissection with esophago- jejunum or gastro- jejunum Roux-en-Y anastomosis)has 26 cases. The levels of fast blood glucose and 2h postprandial blood glucose ,fast glucagon-like peptide-1(FGLP-1) and 2h postprandial glucagon-like peptide-1(2hGLP-1),fast glucose-dependent insulinotropic peptide(FGIP)and 2h postprandial glucose-dependent insulinotropic peptide(2hGIP) were detected in patients before enrolled by the hospital,1 week,1 month,3 months and 6 months after operation in three groups. ResultsComparing to the Group C, the level of blood glucose and glucose-dependent insulinotropic peptide showed a steady and sustained descent in patient 1 month and 6 months after surgery in the Group A and Group B(P<0.05),and the level of glucagon-like peptide-1 appeared a a steady and sustained increase in patients 1 month and 6 months after surgery in the Group A and Group B. But,these changes were not appeared in the Group A.However,there were no differemes between the effective rates for the Billroth Ⅱ and Roux-en-Y groups respectively(P>0.05). ConclusionIt is an effective method for blood glucose control using surgery of Billroth Ⅱ and Roux- en-Y anastomosis in gastric cancer patients with type 2 diabetes.
Keywords:Gastric cancer;Type 2 Diabetes;Operation;Gastrointestinal hormones;Alimentary reconstruction
[收稿日期:2015-08-11][本文编辑:文心]
文章编号:1674-4136(2015)06-0360-04
doi:10.3969/j.issn.1674-4136.2015.06.005
通讯作者:吴国忠,男,教授,主任医师,主要从事胃肠肿瘤防治研究,E-mail:jfj101hwgz@sina.cn
