肺炎克雷伯菌血流感染的临床分布及耐药性分析
2015-03-05查翔远宋有良崔小玲潘晓龙倪世峰
查翔远 宋有良 林 建 崔小玲 潘晓龙 倪世峰
肺炎克雷伯菌血流感染的临床分布及耐药性分析
查翔远宋有良林建崔小玲潘晓龙倪世峰
[摘要]目的了解肺炎克雷伯菌血流感染的临床分布及药敏特征,为临床经验性用药提供依据。方法回顾性分析安徽省铜陵市人民医院2008年1月至2013年12月间由肺炎克雷伯菌所致血流感染病例的临床及微生物学资料。结果71例患者入选,前3位临床分布科室为感染科、ICU及肿瘤科,前3位基础疾病依次为肺部感染、恶性肿瘤、胆道感染及糖尿病;所分离的71株肺炎克雷伯菌产超广谱β内酰胺酶检出率为33.8%,其中34例医院获得性感染病例产超广谱β内酰胺酶菌株检出率为52.9%,37例社区获得性感染病例产超广谱β内酰胺酶菌株检出率为16.2%,医院感染病例产超广谱β内酰胺酶菌株检出率明显高于社区感染病例(χ2=10.680,P<0.05);71株肺炎克雷伯菌对亚胺培南和美罗培南均无耐药,对阿米卡星、左氧氟沙星、环丙沙星、头孢西丁、头孢吡肟、头孢哌酮/舒巴坦及哌拉西林/他唑巴坦耐药率较低(<20%);医院感染菌株对哌拉西林、阿莫西林/克拉维酸、头孢哌酮/舒巴坦、氨苄西林/舒巴坦、替卡西林/克拉维酸、哌拉西林/他唑巴坦、头孢唑啉、头孢哌酮、头孢呋辛、头孢他啶、头孢曲松、头孢噻肟及氨曲南的耐药率均较社区感染菌株高;产超广谱β内酰胺酶菌株对除亚胺培南、美罗培南及氨苄西林外其他20种抗菌药物的耐药率均较非产超广谱β内酰胺酶菌株高。结论肺炎克雷伯菌血流感染常合并有严重基础疾病;血标本中所分离的肺炎克雷伯菌对亚胺培南、美罗培南、阿米卡星、左氧氟沙星、环丙沙星、头孢西丁、头孢吡肟、头孢哌酮/舒巴坦及哌拉西林/他唑巴坦耐药率较低;医院获得性肺炎克雷伯菌血流感染产超广谱β内酰胺酶菌株检出率较高,产超广谱β内酰胺酶分离株对多数抗菌药物的耐药率均较非产超广谱β内酰胺酶菌株高。
[关键词]肺炎克雷伯菌;血流感染;耐药性
血流感染是感染性疾病的最严重表现之一,常导致患者病死率升高。近年来,肺炎克雷伯菌血流感染已成为医院感染的重要问题,患者常死于中毒性休克或呼吸衰竭[1],病情凶险。且随着广谱抗菌药物的大量应用,产超广谱β内酰胺酶(ESBLs)的肺炎克雷伯菌耐药现象日趋严峻,给临床治疗带来巨大挑战。为了解肺炎克雷伯菌血流感染的临床分布及耐药性,本研究回顾性分析了2008年1月至2013年12月安徽省铜陵市人民医院71例肺炎克雷伯菌血流感染的临床资料及药敏特征,现报道如下。
1 材料与方法
1.1菌株来源及临床资料所有送检血培养标本均来自2008年1月至2013年12月安徽省铜陵市人民医院住院患者。选择期间血培养标本分离出肺炎克雷伯菌的病例,回顾性调查入选病例住院科室、基础疾病、感染类型及药敏试验结果等资料。血流感染诊断标准参考文献[2]。
1.2试剂及方法①抗菌药物纸片:由英国Oxoid公司生产。②培养基:药敏用Mueller-Hinton培养基,由法国生物梅里埃公司生产。③药敏试验:采用CLSI推荐的纸片扩散法(K-B法),药敏试验结果按CLSI 2009年版推荐标准[3]判断。以肺炎克雷伯菌ATCC 700603为质控菌。④产ESBLs菌株测定:将待检菌涂布于M-H平皿,将头孢噻肟和头孢噻肟/克拉维酸、头孢他啶和头孢他啶/克拉维酸纸片均匀贴在平皿,35℃培养16 h,测抑菌环直径。如两者的抑菌环直径差≥5 mm,即确认为产ESBLs菌株。
1.3统计学方法细菌耐药数据分析应用WHONET 5.6软件,组间比较应用SPSS 16.0软件,采用χ2和Fisher确切概率法检验,以P<0.05为差异有统计学意义。
2结果
2.1血培养标本分离结果2008年1月至2013年12月本院住院患者所有送检血培养标本共分离出肺炎克雷伯菌71株。
2.2肺炎克雷伯菌血流感染临床科室分布71例肺炎克雷伯菌血流感染常见临床科室为感染科14例、ICU 14例及肿瘤科8例,其构成比分别为19.7%、19.7%及11.3%。
2.3肺炎克雷伯菌血流感染常见基础疾病分布71例肺炎克雷伯菌血流感染前3位基础疾病依次为肺部感染(23例)、恶性肿瘤(21例)、胆道感染及糖尿病(各13例),其分布率分别为32.4%、29.6%、18.3%及18.3%。
2.4产ESBLs肺炎克雷伯菌检出率71株肺炎克雷伯菌中共计有24株ESBLs阳性,检出率为33.8%。其中医院感染34例,ESBLs阳性菌株有18株,检出率52.9%;社区感染37例,ESBLs阳性菌株有6株,检出率16.2%。医院获得性肺炎克雷伯菌血流感染与社区获得性肺炎克雷伯菌血流感染产ESBLs菌株检出率差异有统计学意义(χ2=10.680,P<0.05)。
2.5药敏试验结果对氨苄西林耐药率最高,达97.2%,对亚胺培南和美罗培南敏感性最高,均为100%。详见表1。
2.6肺炎克雷伯菌社区感染菌株与医院感染菌株对常用抗菌药物的耐药率比较详见表2。
2.7肺炎克雷伯菌产ESBLs菌株及非产ESBLs菌株对常用抗菌药物的耐药率比较详见表3。

表1 71株肺炎克雷伯菌药敏试验结果
3讨论
肺炎克雷伯菌广泛存在于自然环境、人的胃肠道及呼吸道中,是医院感染的重要致病菌[4,5]。有研究显示,临床标本中分离的肺炎克雷伯菌主要来自下呼吸道[6],但据文献报道肺炎克雷伯菌血流感染在临床上并不少见[7],2008年1月至2013年12月本院住院患者血培养标本共分离肺炎克雷伯菌71株,居第3位,与国内报道相近[8]。本院肺炎克雷伯菌败血症最常见的临床分布科室为感染科和ICU。
肺炎克雷伯菌血流感染病例常合并有严重基础疾病,本研究显示,肺部感染为肺炎克雷伯菌血流感染最常见的基础疾病,恶性肿瘤居其次,胆道感染和糖尿病并列第3位,与李娟等[9]报道有一定的地区差异。
随着抗菌药物的广泛应用,产ESBLs肺炎克雷伯菌株检出率不断增加,国内已有检出耐碳青酶烯类抗菌药物的肺炎克雷伯菌株的报道[10],给临床抗菌治疗带来严重困难。本院肺炎克雷伯菌血流感染分离菌产ESBLs菌株检出率为33.8%,医院感染病例产ESBLs菌株检出率明显高于社区感染病例,这可能与医院感染病例多合并有更严重的基础疾病,应用广谱抗菌药物及侵入性操作较多等因素有关。
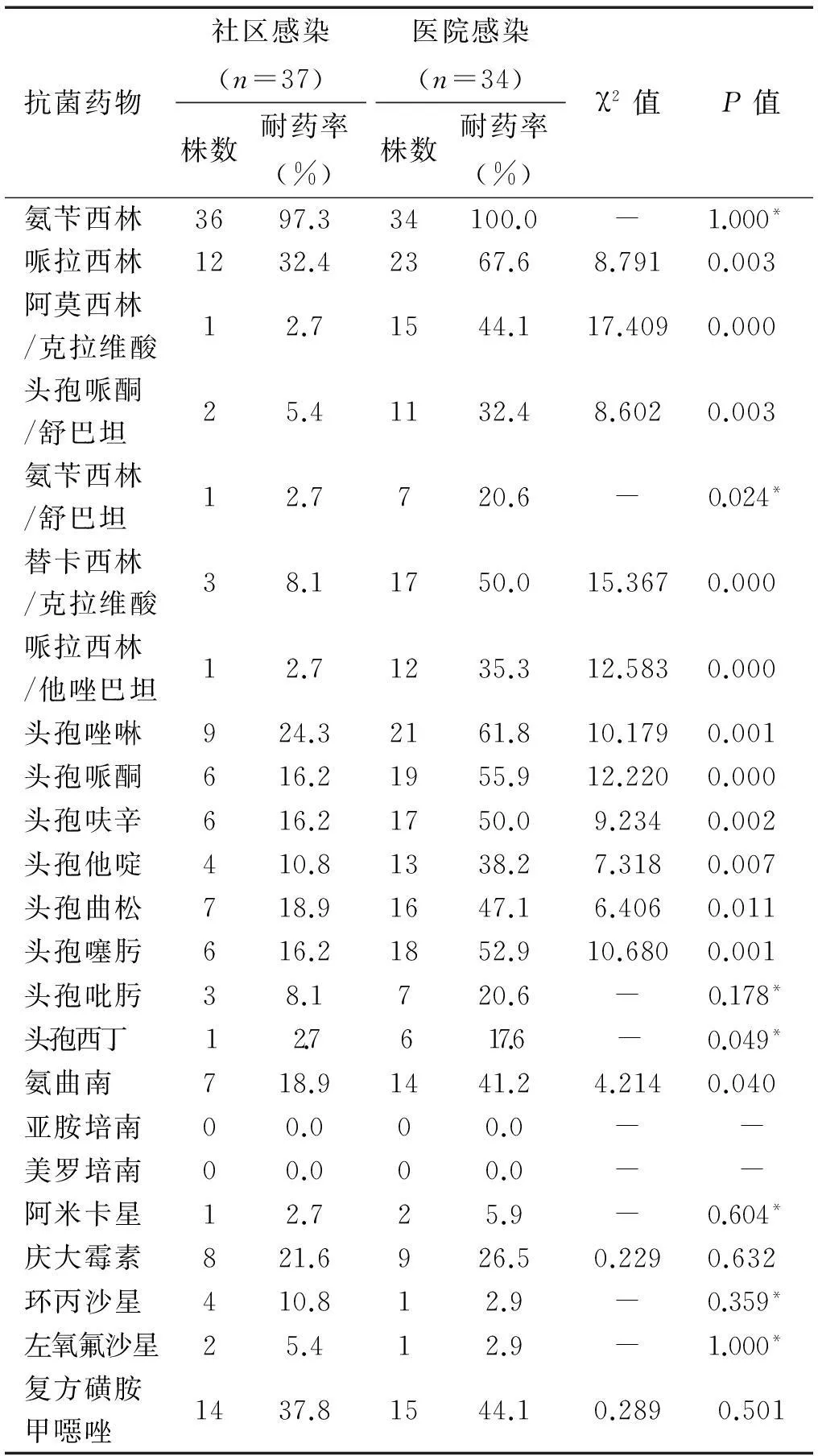
表2 肺炎克雷伯菌社区感染菌株与医院感染菌株
注:*Fisher确切概率法
药敏试验结果显示,本院血标本中所分离的肺炎克雷伯菌对氨苄西林耐药率最高,达97.3%,对哌拉西林、头孢唑啉、复方磺胺甲噁唑、头孢呋辛、头孢哌酮、头孢曲松及头孢噻肟耐药率均>30%,对阿米卡星、左氧氟沙星、环丙沙星、头孢西丁、头孢吡肟、头孢哌酮/舒巴坦及哌拉西林/他唑巴坦耐药率均<20%,对碳青酶烯类抗菌药物最敏感,尚未发现耐药菌株。医院感染菌株对亚胺培南、美罗培南、阿米卡星、环丙沙星、左氧氟沙星及头孢西丁保持较低的耐药率,对氨苄西林、哌拉西林、替卡西林/克拉维酸、头孢唑啉、头孢哌酮、头孢呋辛、头孢噻肟耐药率均≥50%,对阿莫西林/克拉维酸、头孢哌酮/舒巴坦、哌拉西林/他唑巴坦、头孢他啶、头孢曲松、氨曲南、复方磺胺甲噁唑的耐药率在32.4%~47.1%,对哌拉西林、阿莫西林/克拉维酸、头孢哌酮/舒巴坦、氨苄西林/舒巴坦、替卡西林/克拉维酸、哌拉西林/他唑巴坦、头孢唑啉、头孢哌酮、头孢呋辛、头孢他啶、头孢曲松、头孢噻肟及氨曲南的耐药率均高于社区感染菌株(P<0.05)。血标本所分离的肺炎克雷伯菌中,产ESBLs菌株仅对亚胺培南、美罗培南、阿米卡星、左氧氟沙星保持较低的耐药率,其次为头孢西丁,耐药率达26.1%,对氨苄西林、氨苄西林/舒巴坦、哌拉西林、头孢唑啉、头孢哌酮、头孢呋辛、头孢曲松、头孢噻肟、氨曲南耐药率均≥75%,对其余抗菌药物的耐药率在33.3%~66.7%,对哌拉西林、阿莫西林/克拉维酸、头孢哌酮/舒巴坦、氨苄西林/舒巴坦、替卡西林/克拉维酸、哌拉西林/他唑巴坦、头孢唑啉、头孢哌酮、头孢呋辛、头孢他啶、头孢曲松、头孢噻肟、头孢吡肟、头孢西丁、氨曲南、阿米卡星、庆大霉素、环丙沙星、左氧氟沙星及复方磺胺甲噁唑的耐药率均高于非产ESBLs菌株(P<0.05)。由药敏试验结果可以看出,由于医院获得性肺炎克雷伯菌血流感染产ESBLs菌株检出率明显高于社区获得感染病例,且多药耐药严重,因而经验性抗菌治疗首选碳青酶烯类抗菌药,也可选用头霉素类联合阿米卡星或氟喹诺酮类抗菌药;而对于社区获得性肺炎克雷伯菌血流感染,经验性抗菌治疗可选用第三代头孢菌素及含β内酰胺酶抑制剂复合制剂的抗菌药物。

表3 肺炎克雷伯菌产ESBLs菌株及非产ESBLs菌株对
注:*Fisher确切概率法
参考文献
[1]余鑫之,李家斌,江晓平,等.克雷伯菌败血症100例临床分析[J].中国实用内科杂志,2000,20(12) :729-730.
[2]宁永忠,叶红,张捷. 2005至2007年北京大学第三医院血流感染的微生物学分析[J].中华传染病杂志,2009,27(3):161-166.
[3]Clinical and Laboratory Standard Institute.M100-S19 Performance standards for antimicrobial susceptibility testing;nineteenth informational supplement[J]. Wayne Pennsylvania,2009.
[4]孙静,沈翰,张之峰,等.肺炎克雷伯菌败血症的临床及耐药菌治疗[J].江苏医药,2010,36(19) :2316-2318.
[5]李凡,刘晶星,徐志凯.医学微生物学[M].7版.北京 :人民卫生出版社,2008 :130.
[6]汪滢,李家斌.238株肺炎克雷伯菌的临床分布和耐药分析[J].安徽医学,2012,33(6):652-654.
[7]马序竹,李湘燕,侯芳,等.成人败血症249例回顾性临床分析[J].中华医院感染学杂志,2010,20(5):648-650.
[8]陈利涛,王晶莹,杨青.血流感染大肠埃希菌耐药性分析[J].中华医院感染学杂志,2013,23(13) :3246-3248.
[9]李娟,叶慧,刘焱斌,等.医院和社区获得肺炎克雷伯菌败血症临床特点比较[J] .四川大学学报(医学版),2009,40(4) :746-748.
[10] 李坤,史伟峰,季云,等.膜孔蛋白基因缺失与肺炎克雷伯菌耐碳青酶烯类抗生素的关系[J].中华临床感染病杂志,2011,4(3):144-148.
(2014-04-10收稿2014-08-04修回)
Analysis of clinical distribution and drug resistance of bloodstream infections caused by Klebsiella pneumoniae
ChaXiangyuan,SongYouliang,LinJian,etal
DepartmentofInfectiousDiseases,TonglingPeople′sHospital,Tongling244009,China
[Abstract]ObjectiveTo study the clinical distribution and antimicrobial resistance of bloodstream infections caused by Klebsiella pneumoniae. MethodsPatients with bloodstream infection caused by Klebsiella pneumoniae in Tongling People's Hospital in Anhui province from January 2008 to December 2013 were retrospectively reviewed. ResultsA total of 71 cases were found with bloodstream infection caused by Klebsiella pneumoniae, the top three clinical distribution departments were infectious diseases department, ICU and oncology department, and the top three complications were pulmonary infection, malignant tumor, biliary tract infection as well as diabetes mellitus. There were 24 strains of ESBLs-producing Klebsiella pneumoniae, accounting for 33.8% among 71 strains of Klebsiella pneumoniae isolated from the blood samples, in which 18 (52.9%)strains of ESBLs-producing Klebsiella pneumoniae among 34 hospital acquired infection cases and 6 (16.2%)strains of ESBLs-producing Klebsiella pneumoniae among 37 community acquired infection cases; the positive rate of ESBLs-producing Klebsiella pneumoniae strains among hospital acquired infection cases was significantly higher than that of community acquired infection cases(χ2=10.680,P=0.05). Among 71 strains of Klebsiella pneumoniae, no imipenem or meropenem-resistant isolate was found, and the resistance rates to amikacin, levofloxacin, ciprofIoxacin, cefoxitin, cefepime, cefoperazone/sulbactam and piperacillin/tazobactam were low(<20%).The resistance rates of stains isolated from hospital acquired infection cases to piperaeillin, amoxicillin/clavulanate, cefoperazone/sulbactam, ampicillin/sulbactam, ticareillin/clavulanate, piperacillin/tazobactam, cefazolin, cefoperazone, cefuroxime, ceftazidime, ceftriaxone, cefotaxime and aztreonam were significantly higher than those of stains isolated from community acquired infection cases. The resistance rates of ESBLs-producing Klebsiella pneumoniae strains to 20 antimicrobial agents, excepted imipenem, meropenem and ampicillin, were significantly higher than those of ESBLs non-producing ones. ConclusionBloodstream infections caused by Klebsiella pneumoniae tend to develop from serious complications. The resistance rates of Klebsiella pneumoniae isolated from blood samples to imipenem, meropenem, amikacin, levofloxacin, ciprofIoxacin, cefoxitin, cefepime, cefoperazone/sulbactam and piperacillin/tazobactam are low. The positive rate of ESBLs-producing strains is higher in isolates from hospital acquired bloodstream infections, and ESBLs-producing Klebsiella pneumoniae isolates are highly resistant to most antimicrobial agents.
作者单位: 244000安徽省铜陵市人民医院感染科
[Key words]Klebsiella pneumoniae; Bloodstream infection; Drug resistance
doi:10.3969/j.issn.1000-0399.2015.01.021
