立体定向放疗联合与不联合全脑放疗治疗脑转移瘤效果的Meta分析
2015-01-19谭志彬陈谦学
谭志彬 陈谦学
武汉大学人民医院神经外科,湖北武汉 430000
据统计,2008 年全球约有1270 万例癌症患者,其中死亡760 万例[1]。 扩散或转移是导致肿瘤患者死亡的常见原因。肿瘤可经血流从原发部位(如肺、胃肠道)转移至脑。 随着影像学如核磁共振和CT 的发展,脑转移瘤检出率有所提高[2]。另外,相当一部分患者经尸体解剖后明确存在脑转移瘤[3]。 脑转移瘤发病率近年呈高发趋势,如何有效治疗及控制脑转移瘤成为目前研究的热点。
发生脑转移瘤的患者,其体内通常存在活动性病灶。脑转移瘤的局部治疗包括手术切除,放疗(全脑放疗或立体定向放疗)等手段。 由于脑转移瘤所处部位的特殊性, 手术切除常会对脑重要区域造成影响,亦会引起局部出血及损失等风险。 因此,放疗在脑转移瘤的治疗中发挥着越来越重要的作用。 近年来,全脑放疗与立体定向放疗被广泛应用于脑转移瘤的局部治疗。 全脑放疗是脑转移瘤的标准治疗方法,既可治疗脑转移瘤,也可防止其他潜在转移。研究表明,未经治疗的脑转移瘤患者, 其中位生存时间仅为1 个月,而经全脑放疗后可延长5~6 个月的中位生存时间[4-5]。随着放疗技术的进步,立体定向放疗同样广泛地应用于脑转移瘤的治疗,并取得较好治疗效果。 立体定向放疗可仅对脑转移瘤进行照射,从而避免了大脑其他部位接受射线照射。 目前,已有研究报道全脑放疗联合立体定向放疗治疗脑转移瘤的效果,但对其效果的评价不一。本文的目的在于通过搜集立体定向放疗联合全脑放疗与立体定向放疗治疗脑转移瘤疗效的随机对照研究,通过循证医学方法,评估其疗效,为脑转移瘤患者选择放疗方法提供循证证据。
1 资料与方法
1.1 纳入标准
①研究类型:随机对照研究(RCT)。 ②研究对象:存在肿瘤病史,经影像学或病理学确认为脑转移瘤患者,排除既往接受过脑部照射患者;③干预措施:立体定向放疗联合全脑放疗[30 Gy/10 f 或20 Gy/(4~5 f)]与单独立体定向放疗;④观察指标:首要指标为1 年病灶局部控制率和1 年生存率、 疾病无进展生存率;次要指标为放疗相关神经系统不良反应、神经功能评分、生存质量评分等。
1.2 排除标准
①原发脑部肿瘤患者;②既往接受过全脑放疗或立体定向放疗患者;③无法提供全文或有效数据;④纳入研究的患者数较少。
1.3 检索策略
英文检索词:brain metastases、cranial metastases、radiotherapy、radiosurgery、irradiation、stereotactic radiosurgery、stereotactic radiotherapy, 检 索Pubmed、Embase、Cochrane library 等电子数据库。
中文检索词:脑转移瘤、脑转移、放疗、照射、立体定位放疗、立体定向放疗手术,检索数据库为中国生物医学文献数据库、中文科技期刊数据库以及中国期刊全文数据库等在线数据库。
所有数据库检索截至时间为2014 年10 月。
1.4 文献筛选与数据提取
所有经电子数据库筛选的文献制成列表,记录于文献管理软件。 去除重复文献后,剩余预选文献的标题和摘要由2 名系统评价员进行阅读并筛选。将不符合文献纳入标准及符合排除标准的文献剔除,将动物实验、个案报道、综述等文献排除。由两名评价员对筛选后的文献进一步进行独立筛选,如有分歧,由第3名评价员进行调解。 文献排除原因主要有:全脑放疗剂量差异性过大、患者人数少于20 例、个案报道等。
确定纳入文献后,提取纳入研究的基线资料如纳入标准、人数、年龄、性别、原发肿瘤类型、既往接受过何种治疗等。 纳入研究的治疗策略如放疗剂量、放疗时间、放疗次序等同样由评价者进行收集。 对于首要指标,对各纳入研究中的生存时间、疾病无进展生存等的风险比及其相应标准误进行提取,如文献中无相关数据,则通过统计学方法设法进行计算[6]。对于计数资料,对各研究中各组的参与例数及效应例数进行统计。 对于连续性变量,通过统计各纳入研究各组中最终测量值及其相应标准差进行统计。 如数据不全,通过联系作者等方式尽量获取有效数据。
1.5 文献质量评估
由于Meta 分析结果受到偏倚风险的影响, 由两名评价员对所有纳入文献的质量进行独立评价。根据Cochrane 协作网偏倚评价标准,质量评估主要涉及以下方面:①是否存在分配偏倚;②是否存在测量偏倚;③是否存在报道偏倚;④是否存在发表偏倚;⑤是否存在其他偏倚。 将评价结果进行整合后输入RevMan 5.3 软件整理成相应图表。
1.6 统计学方法
对于时间-效应数据,采用合并HR 进行分析;对于技术资料,采用合并RR 进行分析;对于连续性资料,采用合并均值差进行分析。对于纳入研究之间的异质性,计算I2数值,评估异质性是否具有明显差异。当无明显异质性时,采用固定效应模型进行统计分析;当存在明显异质性差异时,采用随机效应模型进行统计分析。 当数据充足时,按年龄、脑转移瘤数量、大小等因素进行亚组分析。采用敏感性分析评估各纳入研究对合并结果的影响。所有研究均采用RevMan 5.3 进行统计分析,以P <0.05 为差异有统计学意义。
2 结果
2.1 纳入研究的一般情况
经过系统筛选,共搜集330 篇与脑转移瘤及放疗有关的文献。经过第2 次筛选,共有28 篇文献进入全文筛选。 经过进一步筛选,最终纳入5 篇随机对照试验[7-12]。 筛选过程见图1。 所有患者均为首次进行脑转移瘤放疗,均包含全脑放疗联合立体定向放疗组及单独立体定向放疗组。 纳入研究的一般资料见表1。

图 文献筛选流程图
2.2 纳入研究的质量评估
纳入研究的质量评估如图2 所示。所有纳入文献均为随机对照研究,所有研究均未对随机方法进行具体描述; 没有研究报道盲法的应用;5 个研究对姑息性放疗等治疗措施、 纳入及排除标准进行了详细报道;1 个研究对失访情况进行了报道。
2.3 纳入研究的合并Meta 分析结果
2.3.1 总体生存率 共有4 篇文献对脑转移瘤患者接受全脑放疗联合立体定向放疗与单独立体定向放疗后的生存情况进行了报道。 共纳入273 例患者,经分析,研究间的异质性差异有统计学意义(P = 0.003),故采用随机效应模型进行分析。 Meta 分析数据表明两组间比较, 差异无统计学意义 (OR = 0.89,95%CI 0.55~1.44,P >0.05)。 表明与单独立体定向放疗组相比,联合组并不能显著改善脑转移瘤患者的1 年总生存率。 见图3。
共有2 篇文献对脑转移瘤患者接受全脑放疗联合立体定向放疗与单独立体定向放疗后的2 年总体生存情况进行了报道。 共纳入83 例患者,经分析,研究间的异质性差异有统计学意义(P = 0.640),故采用固定效应模型进行分析。 Meta 分析数据表明:两组间比较, 差异无统计学意义 (OR = 1.12,95%CI 0.35~3.55,P =0.850)。表明与单独立体定向放疗组相比,联合组并不能显著改善脑转移瘤患者的2 年总生存率。见图4。
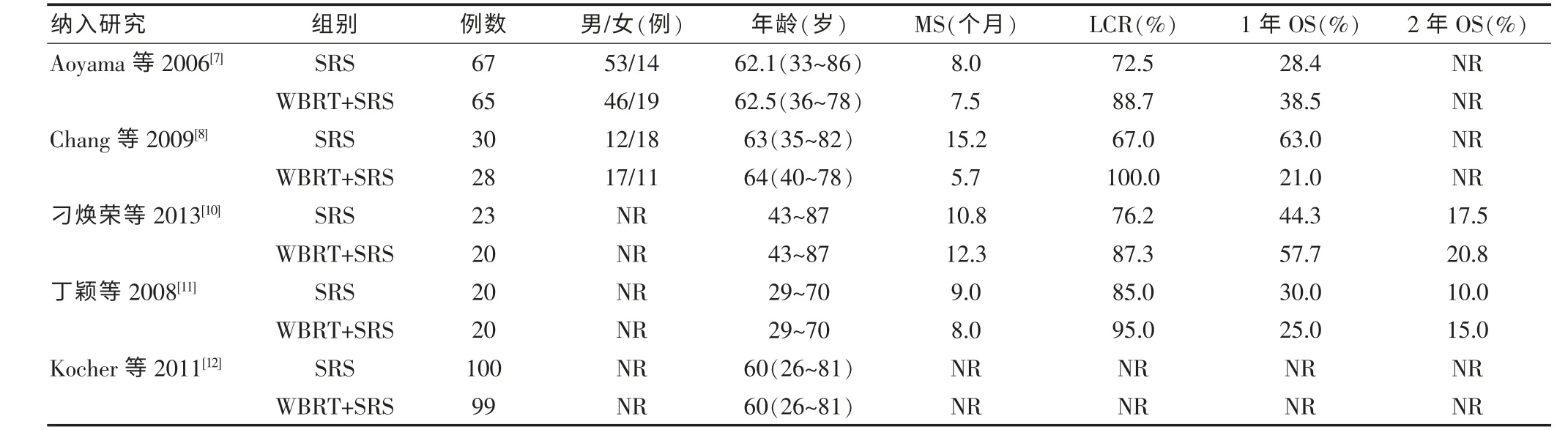
表1 纳入研究的一般资料及主要指标

图2 纳入研究的质量评估汇总
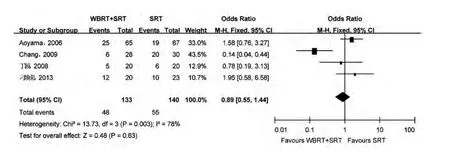
图3 全脑放疗联合立体定向放疗与单独立体定向放疗治疗脑转移瘤的1 年总体生存率Meta 分析

图4 全脑放疗联合立体定向放疗与单独立体定向放疗治疗脑转移瘤的2 年总体生存率Meta 分析
随后本研究继续对立体定向放疗联合全脑放疗与单独立体定向放疗治疗脑转移瘤的生存风险进行了Meta 分析。共有3 篇文章提供了相关数据。Meta 分析结果表明:立体定向放疗联合与不联合全脑放疗治疗脑转移瘤患者后,总体生存时间差异无统计学意义(HR = 1.17,95%CI 0.96~1.41,P = 0.110)。 图5。
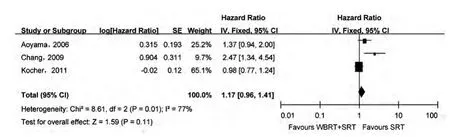
图5 全脑放疗联合立体定向放疗与单独立体定向放疗治疗脑转移瘤的1 年总体生存时间风险比Meta分析
2.3.2 1 年脑转移瘤局部控制率 3 项研究对联合组与立体定向放疗单独组治疗脑转移瘤的1 年肿瘤局部控制率进行了报道,共包含273 例脑转移瘤患者。 经异质性检测发现,I2值为7%(P = 0.3600), 纳入研究间无显著异质性,故采用固定效应模型。如图6 所示,与单独立体定向放疗相比,联合组显著提高患者的1年脑转移瘤局部控制率 (OR = 3.66,95%CI 1.80~7.45,P = 0.0003)。
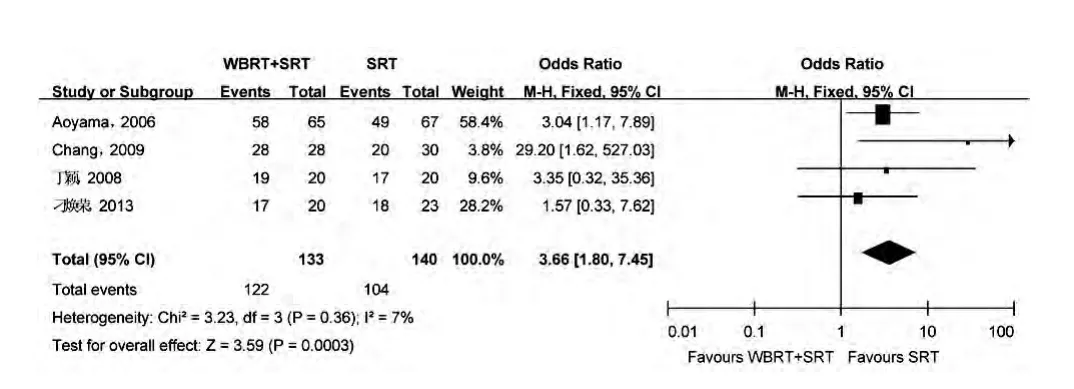
图6 全脑放疗联合立体定向放疗与单独立体定向放疗治疗脑转移瘤的颅内转移瘤局部控制率Meta 分析
2.3.3 单发与多发脑转移瘤比较 仅有1 篇临床研究对单发及多发脑转移瘤患者使用全脑放疗联合立体定向放疗与单独立体定向放疗后的1 年生存率进行了报道。该研究报道单一转移瘤患者经过全脑放疗联合立体定向放疗后可显著提高1 年生存率:联合组中单发亚组1、2 年生存率为71.4%、42.9%,中位生存时间分23.0 个月,单独立体定向放疗组中单发亚组1、2年生存率分别为57.1%、28.6%,中位生存时间为16.0个月。2.3.4 发表偏倚 将纳入文献制成漏斗图,发现各研究分布于漏斗图中心线两侧,对称排列,表明无明显发表偏倚见图7。
图7 全脑放疗联合立体定向放疗与单独立体定向放疗治疗脑转移瘤的漏斗图
3 讨论
20%~40%的肿瘤患者会出现脑转移瘤。 脑转移瘤的症状包括头痛、局部肢体无力、精神紊乱、神经功能障碍及麻木等,严重影响患者的健康和生命。 如未经治疗,脑转移瘤患者的中位生存时间为1 个月。 因此,脑转移瘤的治疗目的不仅包括缓解症状、改善生活治疗,并在此基础上改善患者的生存时间[13-16]。脑转移瘤的治疗包括手术、放疗、生物治疗、激素治疗等。其中,全脑放疗是治疗脑转移瘤的主要方法之一。 经全脑放疗后的脑转移瘤患者,其神经系统症状可得到不同程度缓解,并有助于改善生活质量,减轻患者痛苦,适当延长生存时间[17-18]。 近年来,随着放疗技术的进步, 立体定向放疗逐步应用于脑转移瘤的治疗,并展现出较好的局部控制率等疗效。立体定向放疗具有定位精准、痛苦小、不良反应少等特点。全脑放疗联合立体定向放疗适用于哪些脑转移瘤患者,是否能为患者提供更好的疗效,目前仍有争论。
本文通过系统检索相关临床研究,运用循证医学方法,评价脑转移瘤患者应用全脑放疗联合立体定向放疗与单独立体定向放疗后疗效及安全性方面的差异,结果表明联合组较单独立体定向放疗组可显著提高患者的局部控制率,但在改善总体生存率及疾病无进展生存率方面并无统计学意义。联合组可显著改善患者生活质量、减轻患者症状,同时并不增加神经系统不良反应。
一般情况下,本文所纳入的临床研究的目的是评估当立体定向放疗后局部控制率得到提高后,全脑放疗是否仍有必要。单独立体定向放疗的临床意义在于避免全脑放疗所造成的潜在不良反应,尤其是对认知能力的影响。 已有循证证据表明,在立体定向放疗基础上应用全脑放疗,可显著提高远期脑部控制率(HR= 2.15,P <0.0001)和局部肿瘤控制率(HR = 2.61,P <0.0001)[19]。 这一结果与本文的研究结果一致,表明尽管立体定向放疗具有较为理想的局部控制率,但对脑部潜在微小转移灶造成的影响较小,从而导致新发脑转移瘤的风险增加。 而全脑放疗可将此风险降低,从而有助于改善患者的长期疗效。这一结论已被临床研究证实[20-22],对肺癌患者进行预防性的全脑放疗,可使试验组中患者的脑转移瘤发生率降低,而局部控制率较对照组一样获得显著改善。 尽管如此,本研究发现联合组并不能显著提高总体生存率和疾病无进展生存率。 首先,纳入研究的研究重点不在于总体生存时间及无进展生存时间, 而侧重于关注肿瘤局部控制率;其次,生存时间受到较多因素的影响,如原发肿瘤类型、是否进行系统化疗及其他全身性治疗、年龄、身体基础情况等;第三,多数脑转移瘤患者的治疗目的在于减轻症状,提高生存质量,而对该类患者的随访力度不够,随访时间统计方法不精细。 这些因素均会对最终结果产生影响。
本研究纳入的文献大部分为随机对照研究,但各研究均未详细报道具体随机方法及盲法, 存在不同程度的偏倚。 纳入研究的研究对象虽均为脑转移肿瘤患者,但原发肿瘤类型不尽相同,包括肺癌、乳腺癌等肿瘤,这是研究间异质性的来源之一。 部分研究的放疗方法、次序及时间与其他研究差异较大,同样增加了异质性。 这些均会影响本研究最终结论的可信度。
综上所述,对于脑转移瘤患者,全脑放疗联合立体定向放疗可有效改善肿瘤局部控制率,提高患者生存质量,减轻患者症状,但对患者的总体生存时间和疾病无进展生存时间并无显著影响。对于单发脑转移患者,推荐全脑放疗联合立体定向放疗。同时,本文结论虽受到纳入文献质量的影响,但仍可为临床脑转移瘤患者的治疗提供一定循证意义。
[1] Jemal A,Bray F,Center MM,et al.Global cancer statistics[J].CA Cancer J Clin,2011,61(2):69-90.
[2] Hatzoglou V,Patel GV,Morris MJ,et al. Brain metastases from prostate cancer: an 11-year analysis in the MRI era with emphasis on imaging characteristics,incidence,and prognosis [J]. J Neuroimaging,2014,24(2):161-166.
[3] Gavrilovic IT,Posner JB. Brain metastases:epidemiology and pathophysiology [J]. J Neurooncol,2005,75(1):5-14.
[4] Kaal EC,Niel CG,Vecht CJ. Therapeutic management of brain Metastasis [J]. Lancet Neurol,2005,4(5):289-298.
[5] Khuntia D,Brown P,Li J,et al. Whole-brain radiotherapy in the management of brain Metastasis [J]. J Clin Oncol,2006,24(8):1295-1304.
[6] Tierney JF,Stewart LA,Ghersi D,et al. Practical methods for incorporating summary time-to-event data into Metaanalysis [J]. Trials,2007,8:16.
[7] Aoyama H,Shirato H,Tago M,et al.Stereotactic radiosurgery plus whole-brain radiation therapy vs stereotactic radiosurgery alone for treatment of brain metastases: a randomized controlled trial[J]. JAMA,2006,295(21):2483-2491.
[8] Chang EL,Wefel JS,Hess KR,et al.Neurocognition in patients with brain metastases treated with radiosurgery or radiosurgery plus whole-brain irradiation: a randomised controlled trial[J]. Lancet Oncol,2009,10(11):1037-1044.
[9] Patchell RA,Tibbs PA,Regine WF,et al. Postoperative radiotherapy in the treatment of single metastases to the brain:a randomized trial [J]. JAMA,1998,280(17):1485-1489.
[10] 刁焕荣,刘大伟,刘丹,等.单纯SRS 与SRS+全脑放疗治疗颅内单发转移瘤疗效对比分析[J].中华神经外科疾病研究杂志,2013,2013(1):66-67.
[11] 丁颖,黄晓波,王希成,等.立体定向放疗与全脑放疗局限性脑转移瘤的疗效预后分析[J].中山大学学报:医学科学版,2008,29(4):453-458.
[12] Kocher M,Soffietti R,Abacioglu U,et al.Adjuvant wholebrain radiotherapy versus observation after radiosurgery or surgical resection of one to three cerebral metastases:results of the EORTC 22952-26001 study[J].J Clin Oncol,2011,29(2):134-141.
[13] Dhakal S,Peterson CR,Milano MT.Radiation therapy in the management of patients with limited brain metastases [J].Am J Clin Oncol,2014,37(2):208-214.
[14] DincoglanF,SagerO,GamsizH,etal.Managementofpatients with brain metastases using stereotactic radiosurgery boost after whole brain irradiation [J]. Tumori,2014,100(3):302-306.
[15] El Gantery MM,Abd El Baky HM,El Hossieny HA,et al. Management of brain metastases with stereotactic radiosurgery alone versus whole brain irradiation alone versus both [J]. Radiat Oncol,2014,(9):116.
[16] Kondziolka D,Kalkanis SN,Mehta MP, et al. It is time to reevaluate the management of patients with brain metastases [J]. Neurosurgery,2014,75(1):1-9.
[17] Brastianos,PK,Curry WT,Oh KS. Clinical discussion and review of the management of brain metastases [J]. J Natl Compr Canc Netw,2013,11(9):1153-1164.
[18] Levitt MR,Levitt R,Silbergeld DL. Controversies in the management of brain metastases[J].Surg Neurol Int,2013,4(Suppl 4):S231-235.
[19] Tsao M,Xu W. Sahgal A. A Meta-analysis evaluating stereotactic radiosurgery, whole-brain radiotherapy,or both for patients presenting with a limited number of brain metastases[J]. Cancer,2012,118(9):2486-2493.
[20] Greenspoon JN,Evans WK,Cai W,et al.Selecting patients with extensive-stage small cell lung cancer for prophylactic cranial irradiation by predicting brain metastases [J]. J Thorac Oncol,2011,6(4):808-812.
[21] Slotman B,Faivre-Finn C,Kramer G,et al. Prophylactic cranial irradiation in extensive small-cell lung cancer [J].N Engl J Med,2007,357(7):664-672.
[22] Slotman BJ,Mauer ME,Bottomley A,et al. Prophylactic cranial irradiation in extensive disease small-cell lung cancer:short -term health -related quality of life and patient reported symptoms:results of an international Phase III randomized controlled trial by the EORTC Radiation Oncology and Lung Cancer Groups [J]. J Clin Oncol,2009,27(1):78-84.
