东莞市危重孕产妇监测结果分析
2015-01-11沈利汉郑燕冰李仲均方运勇萧丽娟刘细珍蔡立华
沈利汉 郑燕冰 李仲均 方运勇 萧丽娟 刘细珍 蔡立华
1.广东省东莞市人民医院,广东东莞523059;2.广东省东莞市妇幼保健院,广东东莞523000
东莞市危重孕产妇监测结果分析
沈利汉1郑燕冰1李仲均1方运勇2萧丽娟1刘细珍1蔡立华1
1.广东省东莞市人民医院,广东东莞523059;2.广东省东莞市妇幼保健院,广东东莞523000
目的分析东莞市危重孕产妇的流行病学及临床特征,为东莞市制订降低危重孕产妇病死率的干预措施提供科学依据。方法收集2009年9月1日~2013年8月31日东莞市人民医院和东莞市妇幼保健院收治的危重孕产妇及死亡病例的统计数据和临床资料,包括产妇和危重孕产妇的病例数、危重孕产妇常见产科合并症和并发症;死亡孕产妇的基本特征、是否进行规律产前检查、发病至转入ICU时间、血液净化治疗及APACHEⅡ评分等指标。回顾性分析东莞市危重症孕产妇及死亡病例的流行病学及临床特征。结果5年内两家医院收治危重孕产妇的例数和比例有上升趋势,危重孕产妇患病率为8.99%~9.28%;东莞市危重孕产妇最多见的并发症是产后出血(63.54%),其次为妊娠高血压综合征(15.85%)、前置胎盘(8.92%),最常见的内科合并症是心脏病(1.98%)。5年内两院死亡孕产妇20例,病死率为0.24%(20/8129),病死孕产妇平均年龄为(30.3±6.6)岁,平均孕龄为(30.1±9.3)周,孕次>2次的占75%,初中及初中以下文化程度占90%,大部分为外地户籍孕产妇(85%),规律产前检查率不足15%。常见死因为妊娠高血压综合征、心脏病和产后出血,发病至转入ICU中位数时间为62.5 h,转入时平均APACHEⅡ评分为(25.4±5.4)分,血液净化治疗患者仅占10%。结论东莞市危重孕产妇患者数较多,死亡孕产妇存在孕次多、文化程度低、外地户籍、孕前规律产检率低、转入ICU时间延迟等特点。对孕产妇进行宣传教育、提供医疗保障、及时处理并发症和合并症、及时转送ICU并在ICU内加强各器官功能支持可能有助于降低危重症孕产妇的病死率。
危重孕产妇;妊娠;并发症;流行病学
孕产妇死亡率是反映社会经济发展的三项主要指标之一,为不断降低危重孕产妇的病死率,2009年9月1日东莞市危重孕产妇急救网络开始运行,东莞市人民医院和东莞市妇幼保健院被指定为全市危重孕产妇抢救上送接诊单位,承担全市主要的危重孕产妇救治工作。本研究回顾性分析这两家医院近5年来收治的危重孕产妇及死亡病例的统计数据和临床资料,分析其流行病学及临床特征,为东莞市制订进一步降低孕产妇病死率的干预措施提供科学的依据。
1 资料与方法
1.1 一般资料
收集2009年9月1日~2013年8月31日到东莞市人民医院和东莞市妇幼保健院就诊的危重孕产妇统计数据和临床资料,危重孕产妇的年龄为21~42岁,平均(25.6±4.2)岁。
1.2 纳入标准
孕产妇从妊娠开始到产后42 d内,因各种并发症、合并症、致病因素等的影响发生一系列危重症且严重威胁母婴健康的临床症状和体征,即为危重症孕产妇。包括:产科出血[>2 000 mL,或出现休克、弥散性血管内凝血(DIC)者]、子痫、重度子痫前期出现心肝肾脑重要脏器并发症者、羊水栓塞、子宫破裂、各种产科疾病所致的DIC、妊娠合并症心衰、重症肝炎、急性脂肪肝、重症感染、重症胰腺炎、多脏器功能衰竭(MODS)等。
1.3 排除标准
①临床资料缺失或不全者;②产后超过42 d发病者。
1.4 观察指标
收治产妇总数、危重孕产妇的病例数、产科合并症或并发症;死亡孕产妇的临床资料:包括年龄、孕龄、孕次、文化程度、居住地、是否进行规律产前检查、既往病史、产科合并症或并发症、发病至转入ICU时间、血液净化治疗及APACHEⅡ评分(包括急性生理、年龄评分和慢性健康评分三方面指标,选择入ICU 24 h内的最差值)。
2 结果
2.1 危重孕产妇的统计
近5年来两家医院收治的产妇和危重孕产妇病例统计见表1。孕产妇总数、高危产妇和危重孕产妇的例数逐年增加,危重孕产妇比例也有上升趋势,危重孕产妇的患病率为8.99%~9.28%。

表1 孕产妇及危重孕产妇的统计数据(例)
2.2 危重孕产妇及相关并发症发生情况
5年内两家医院收治危重孕产妇常见的产科合并症和并发症见表2。统计显示,东莞市危重孕产妇最多见的并发症是产后出血,占所有危重孕产妇的63.54%,其次为妊娠高血压综合征、前置胎盘、先兆子痫、子痫,最常见的内科合并症是心脏病、重度贫血、肾病等。

表2 危重孕产妇的常见产科合并症或并发症(例)
2.3 死亡孕产妇一般情况和临床特征
近5年来,两院共统计的死亡孕产妇有20例,病死率为0.24%(20/8129),死亡病例一般情况及临床特征见表3。死亡孕产妇平均年龄为(30.3±6.6)岁;平均孕龄(30.1±9.3)周;孕次≥2次的孕产妇占75%,大部分存在多次流产;患者文化程度偏低,初中及初中以下占90%;户籍统计中,外地户籍孕产妇占85%,大部分为外省或本省外市;产前规律产检率不足15%;在死亡病例中,常见病因为妊娠高血压综合征、心脏病和产后出血;发病至转入ICU的中位数时间为62.5 h;转入时平均APACHEⅡ评分为(25.4±5.4)分;血液净化治疗病例仅有2例(10%)。
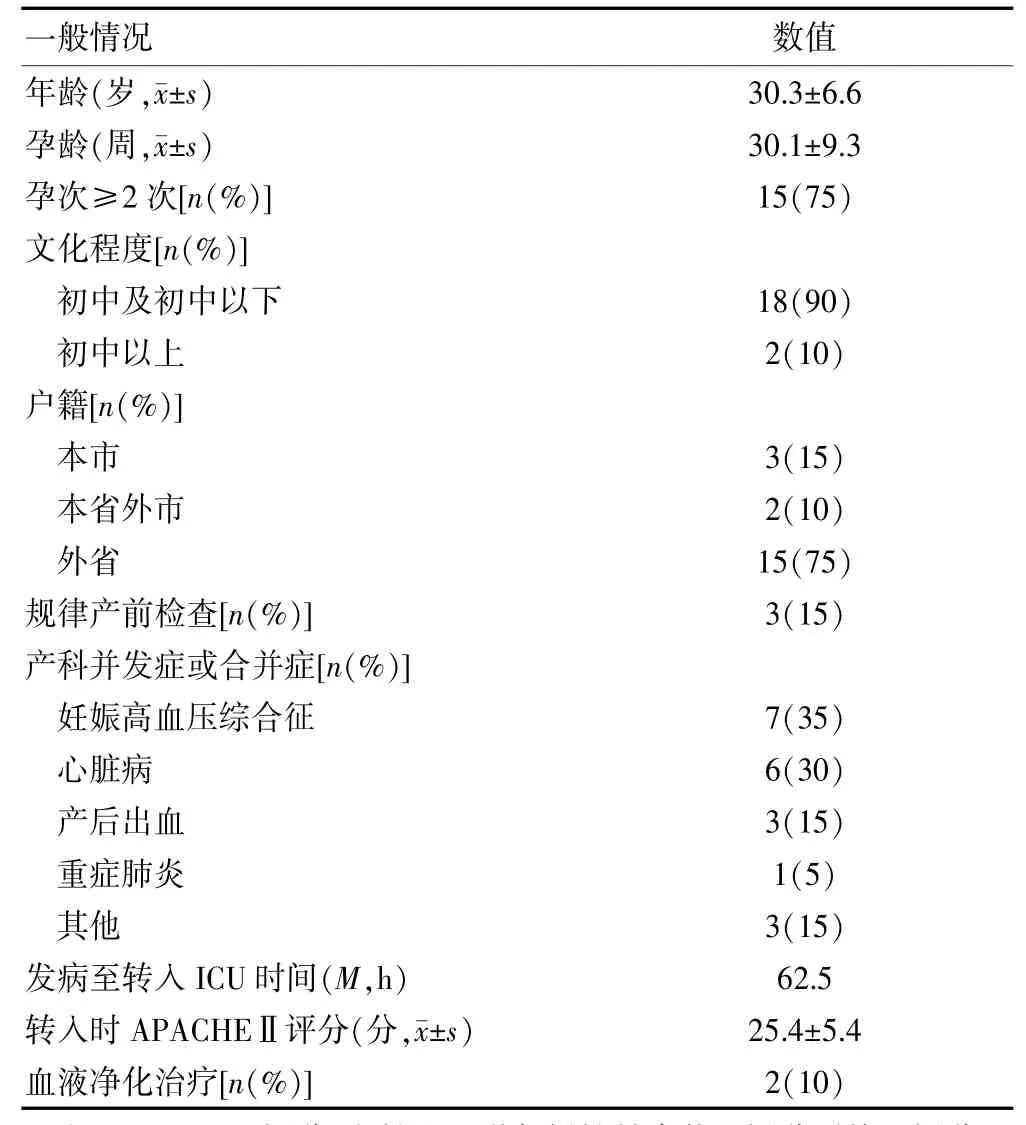
表3 死亡孕产妇一般情况和临床特征
3 讨论
本研究回顾性分析东莞市急救网络指定接诊医院的危重孕产妇统计数据,结果显示,5年内两家医院危重孕产妇人数有上升趋势,危重孕产妇患病率为8.99%~9.28%;最多见的产科并发症为产后出血;5年内两院共统计死亡孕产妇有20例,死亡孕产妇普遍存在孕次多、文化程度低、外地户籍、产前规律产检率低、转入ICU时间延迟等特点,常见死因是妊娠高血压综合征、心脏病和产后出血。
统计数据表明,5年来东莞市危重孕产妇人数有上升趋势,这与东莞市危重症孕产妇急救网络运行逐步发挥作用有关,其中一部分危重孕产妇就是来自下级医疗单位转诊的病例。目前文献报道的危重孕产妇患病率差异较大,可能与纳入标准的差别有关。目前对危重孕产妇的诊断标准并未统一,大体上的诊断标准分为3大类[1-2]:以疾病为基础的诊断标准、以干预手段为基础的诊断标准和以器官衰竭为基础的诊断标准。依不同诊断标准得出的危重孕产妇患病率差距较大,为0.8%~14.8%之间[2-3]。本研究采用以疾病为基础的诊断标准,此纳入标准较宽泛,最终统计的患病率偏高。此标准在实际操作中有利于医护人员(特别是基层医疗单位的)及时判断病情,积极应对,并及时转诊。而且以此标准统计,东莞市近5年来的危重孕产妇病例数的确有上升趋势,这需引起重视。
在危重孕产妇人群中,最常见的疾病类别是产后出血和妊娠高血压综合征,在死亡病例中,产后出血和妊娠高血压综合征也是主要死因。各种危险因素或产科处理不当导致的产后出血和妊娠高血压综合征严重威胁孕产妇的生命安全,因此如何及时有效的处理是保证抢救成功率、减少病死率的重要环节。为此有必要在东莞市开展有针对性的培训,进一步加强全市医疗单位对危重孕产妇常见病的处理能力。
在死亡孕产妇中,常见的病因除产后出血和妊娠高血压综合征之外,合并心脏病也是常见的死因,排名第2位。根据2007年西安召开的“产科危重症会议”的报告[4],妊娠合并心脏病在孕产妇死亡原因构成比从2000年的8.5%上升至2005年的9.6%,居全国孕产妇死亡原因的第2位。古航等[5]认为:妊娠合并心脏病处理上的重点是预防和早期发现心力衰竭,根据心脏病的类型、严重程度、心功能分级和产科因素选择分娩方式,估计胎儿能够成活时,心力衰竭基本控制后,以剖宫产终止妊娠十分重要,心力衰竭难以控制时更应及时终止妊娠。另外,产科医生对子痫、产科出血、羊水栓塞等产科并发症认识比较清楚,但对合并症远不如内、外科医生熟悉,如不能短时间内识别这些合并症,就容易延误抢救时机。因此,对产科合并其他内科疾病特别是心脏病应该引起高度重视,及时请相关专科会诊或尽早转诊也是有效的救治程序。
对死亡孕产妇的社会性因素分析发现,死亡孕产妇大部分存在:孕次多、文化水平低、外地户籍、无规律产前检查。东莞市属于城乡二元地区,外来人口众多,特别是流动人口占据多数。人群的社会经济地位、文化程度及风俗习惯制约着围生保健和住院分娩,使得孕产妇危重症在本区发病率高,极大地威胁着这一群体的生命安全。通过上述统计数据及多个文献回顾[6-8]发现,一些社会性因素可能也是导致危重孕产妇死亡的原因。因此,希望政府能够进一步制订相关政策,针对这些特殊人群加强围生保健宣传教育、提供医疗保障,可能有利于降低危重症孕产妇的发生率和病死率。
在死亡孕产妇中,还存在发病至转入ICU重症救治的时间过长,中位数时间超过62 h;血液净化的例数仅占总病例的10%的情况。国内外大量相关研究发现[9-12],发病至转入ICU时间过长和血液净化治疗不足等均可影响危重症孕产妇的预后。重症医学发展迅速,以ICU为基地的多学科合作抢救危重孕产妇是目前公认的医疗模式,能明显降低危重孕产妇的病死率,患者有指征时应及时转送ICU抢救。由于转入延迟,这组病例与林英等[9]统计的北京三家医院ICU收治的危重症孕产妇比较,转入ICU时APACHEⅡ评分明显增高[(25.4±5.4)分比(11.03±4.83)分],预后也较差。血液净化在危重孕产妇出现高脂血症、急性脂肪肝、急性肾功能衰竭、急性胰腺炎等并发症时,具有较好的治疗效果,在出现适应证时及时进行血液净化可能是改善预后的有效方法。这一研究结论与国内相关报道相吻合[13-15]。
综上所述,东莞市危重孕产妇病例数较多,死亡孕产妇存在孕次多、文化程度低、外地户籍、孕前规律产检率低、转入ICU时间延迟等特点,加强对这部分特殊人群的宣传教育和医疗保障,加强对医务人员处理常见病能力的培训,及时处理并发症和合并症,及时转送ICU并在ICU内加强各器官功能支持可能有助于降低危重症孕产妇的病死率。
[1]Say L,Souza JP,Pattinson RC.Maternal near miss-towards a standard tool for monitoring quality of maternal health care[J].Best Practice and Research Clinical Obstetrics and Gynecology,2009,23(3):287-296.
[2]王希,王燕.危重孕产妇诊断标准及流行情况的研究进展[J].中国妇幼健康研究,2013,24(4):604-606.
[3]Tuncalp O,Hindin MJ,Souza JP,et al.The prevalence of maternal near miss:A systematic review[J].BJOG,2012,119(6):653-661.
[4]时春艳,杨慧霞.全国产科危重症学术研讨会暨2007年中华医学会强生西部学术讲座纪要[J].中华妇产科杂志,2007,42(10):652-654.
[5]古航,戴钟英.重视并提高产科危重症的诊治水平[J].中华妇产科杂志,2007,42(10):649-651.
[6]Pacheco AJ,Katz L,Souza AS,et al.Factors associated with severe maternal morbidity and near miss in the S?o Francisco Valley,Brazil:a retrospective,cohort study[J]. BMC Pregnancy Childbirth,2014,27(14):91-98.
[7]甘娟.广州市白云区急救网络中急危重症孕产妇社会因素分析[J].社区医学杂志,2008,6(11):19-20.
[8]Mhyre JM,Bateman BT,Leffert LR.Influence of patient comorbidities on the risk of near-miss maternal morbidity or mortality[J].Anesthesiology,2011,11(5):963-972.
[9]林英,朱曦,刘飞,等.危重孕产妇住重症监护病房时间延长的危险因素分析——北京市3家医院5年回顾性研究[J].中国危重病急救医学,2011,23(8):449-453.
[10]Echoka E,Makokha A,Dubourg D,et al.Carriers to emergency obstetric care services:accounts of survivors of life threatening obstetric complications in Malindi District,Kenya[J].Pan Afr Med J,2014,18(10):17-22.
[11]李雪梅,杜琼英,彭岚,等.619例危重症孕产妇监测及救治情况分析[J].实用预防医学,2014,21(8):971-973.
[12]马袁英,戴红燕,邱丽倩,等.浙江省危重孕产妇监测及其结局分析[J].中华医学杂志,2014,(41):3252-3255.
[13]张文锦,孟凡文,李薇薇,等.2012-2013年河北省乐亭县危重孕产妇监测结果分析[J].山西医药杂志,2014,43(14):1635-1636.
[14]宋智梅,林红.2011-2012年危重孕产妇监测结果分析[J].临床合理用药杂志,2013,6(24):72-73.
[15]刘静.2012年柳州市危重孕产妇医院监测资料分析[J].柳州医学,2013,26(2):94-96.
Analysis of the results of critically ill obstetric patients monitoring in Dongguan
SHEN Lihan1ZHENG Yanbing1LI Zhongjun1FANG Yunyong2XIAO Lijuan1LIU Xizhen1CAI Lihua1
1.Dongguan People's Hospital,Guangdong Province,Dongguan 523059,China;2.Dongguan Maternal and Child Health Hospital,Guangdong Province,Dongguan 523000,China
ObjectiveTo understand the epidemiological status of critically ill obstetric patients in Dongguan City and analyze the risk factors of dead cases,in order to provide scientific evidences to set up further preventive strategy for decreasing the rate of maternal mortality.MethodsA retrospective analysis of cases of critically ill obstetric admitted to Dongguan People's Hospital and Dongguan Maternal and Child Health Hospital from September 1st 2009 to August 31st 2013 was made.Data included numbers of pregnant and lying-in women and critically ill obstetric patients,obstetric emergencies and complications;demographic of dead patients,regular antenatal care,the time intervals between onsetofacute symptoms and ICU admission,blood purification and the acute physiology and chronic health evaluationⅡ(APACHEⅡ)score.The epidemiological and clinical characteristics of critically ill obstetric patients and deaths in Dongguan were retrospectively analyzed.ResultsDuring the 5-year period there were upward trend on cases of critically ill obstetric patients,and the prevalence rate of critically ill obstetric patients was 8.99%-9.28%.The most common obstetric causes of admission were massive postpartum haemorrhage(63.54%),followed by pregnancy-associated hypertension(15.85%)and placenta previa(8.92%).The most common non-obstetric causes of admission were acute heart failure(1.98%).During the 5-year period,20 critically ill obstetric patients died in two hospitals,mortality rate was 0.24%(20/8129).The mean age of dead women was(30.3±6.6)years old and mean gestational age was(30.1±9.3) weeks.There were more parity(parity>2,75%),lower educational level(≤junior level,90%),more outsiders (85%)and lower regular antenatal care rate(15%)on dead cases.The most common cause of death were pregnancy-associated hypertension,acute heart failureand massive postpartum haemorrhage.The dead cases had longer interval between onset of acute symptoms and ICU admission(media=62.5 h),higher APACHEⅡscore[(25.4±5.4)scores]and lower blood purification treatment rate(10%).ConclusionThe incidence of critically ill obstetric patients is high in Dongguan City.There are more parity,lower educational level,more outsiders,lower regular antenatal care rate and longer interval between onset of acute symptoms and ICU admission on dead women.Critically ill obstetric patients may benefit from enhancing publicity and education, offering health care by government,prevention of critical obstetric and medical complications,shortening the interval between onset of acute symptoms and ICU admission and strengthening the support of organ function.
Critically ill obstetric patient;Pregnancy;Complication;Epidemiology
R714
A
1673-7210(2015)07(b)-0061-04
2015-03-17本文编辑:程铭)
广东省东莞市医疗卫生单位科技计划科研重点项目(2012105102011)。
沈利汉,男,博士,副主任医师,现任东莞市人民医院重症医学科副主任;研究方向:危重孕产妇救治、重症胰腺炎、血液净化、急性呼吸窘迫综合征。
