以神经肌肉电刺激为主的综合治疗在神经源性膀胱中的临床研究
2015-01-04徐冬梅刘华罗菊香刘海梅肖康宝洪春兰冯珍
徐冬梅 刘华 罗菊香 刘海梅 肖康宝 洪春兰 冯珍
神经源性膀胱是一类由于神经系统病变导致膀胱和/或尿道功能障碍(即储尿和/或排尿功能障碍),进而产生一系列下尿路症状及并发症的疾病总称[1]。神经源性膀胱是脊髓损伤(SCI)患者常见及严重的合并症,而膀胱功能障碍引发的肾功能衰竭是脊髓损伤截瘫患者死亡的第1位原因。因此,重建脊髓损伤患者的膀胱功能对于提高患者生活质量、降低死亡率具有十分重要的意义。本院应用以神经肌肉电刺激为主的综合康复训练方法治疗脊髓损伤后神经源性膀胱取得了较好的效果,现报道如下。
1 资料与方法
1.1 一般资料 选取新余市人民医院2012年3月~2014年3月因脊髓损伤伴神经源性膀胱且病情稳定的患者50例,本研究病历均符合以下标准:(1)符合脊髓损伤的中西医诊断标准,并经CT或MRI证实的患者;(2)生命体征稳定,神志清楚,能配合完成质量及测评;(3)发病年龄<65岁;(4)膀胱容量≥200 mL;(5)家属或患者均签署知情同意书。排除标准,凡符合下列条件的病例,均不入选本研究:(1)神志不清或无法配合治疗者;(2)尿道畸形或尿道狭窄,膀胱颈梗阻及严重前列腺增生症;(3)严重的尿道炎或膀胱炎,尿道周围脓肿者。50例患者按照数字随机分组法均分为实验组及对照组(n=25)。实验组中男19例,女6例,平均年龄(43.52±10.86)岁。对照组中男18例,女7例,平均年龄(39.80±11.65)岁。2组患者在年龄、性别、脊髓损伤平面及脊髓损伤类型方面差异无统计学意义,具有可比性。
1.2 方法 2组患者均给予膀胱功能训练,即盆底肌训练(让患者做提肛动作,即类似于终止排尿的动作,收缩直肠、阴道肌肉,并通过肛门指诊让患者收缩肛门,训练时,先收缩10 s,然后再放松10 s,30 min/次,1~2次/d)。实验组在常规治疗的基础上加用神经肌肉电刺激配合间歇清洁导尿及行为疗法进行治疗。
1.2.1 神经肌肉电刺激 患者取合适的体位,充分暴露膀胱治疗区部位,选择最准确的刺激点。选择合适的电极片和衬垫150~200 cm2,衬垫用温水打湿,充分包裹好电极片,采用膀胱区域部位前后对置法或膀胱区的左右并置法作用于膀胱治疗区,用绑带或沙袋固定好。应用方波电流输出,电流频率为0.5~100 Hz,波宽为1~1000 ms,电流输出强度为0~100 mA,根据病情需要和患者的耐受程度选择合适的治疗参数,电流强度以患者的最大耐受量为佳。
1.2.2 间歇清洁导尿 宜在病情基本稳定、无需大量输液、饮水规律、无尿路感染的情况下开始,一般于受伤后早期8~35 d开始[2]。向患者解释,取得配合。具体方法:患者取平卧位,常规消毒、戴无菌手套、铺巾、润滑导尿管(亲水性低摩擦系数的一次性导尿管),(女)以左手固定小阴唇,右手用止血钳持导尿管轻轻插入尿道4~6 cm,见尿液流出,再插入1~2 cm左手松开小阴唇,引流尿液,导尿毕,轻轻拔出导尿管,测量尿量,洗手记录。(男)左手持无菌纱布包住并提起阴茎,使之与腹壁成60°(使耻骨前弯消失,以利插管)。右手用另一止血钳持导尿管轻轻插入尿道20~22 cm左右,见尿液流出后再插入2 cm,切忌暴力,余同女患者导尿。导尿次数调整原则:导尿量为400~500 mL时,6 h施行1次;为300~400 mL时,8 h施行1次;为200~300 mL时,12 h施行1次;为100~200 mL时,24 h施行1次;连续2 d残余尿量小于100 mL时,则每周施行1次。残余尿量在100 mL以下时或为膀胱容量20%~30%以下时,可以停止导尿。
1.2.3 行为疗法 医护人员或患者家属在患者每次排尿前10 min指导患者平卧位,全身放松,想象置身安静、宽敞的卫生间,利用视频光盘看、听或想象潺潺的流水声,准备排尿,并试图自己排尿、控尿。必要时予逼尿肌反射诱发排尿,主要利用耻骨上区轻叩法,扳机点排尿法等刺激排尿。
1.3 测评指标 于入选时至治疗8周后记录2组患者每天的残余尿量、膀胱容量、自排尿量。同时于入选时及治疗8周后评定因排尿的症状而影响生活质量评分(QOL),评定结果分7级,分别为高兴(0分)、满意(1分)、大致满意(2分)、还可以(3分)、不太满意(4分)、苦恼(5分)、很苦恼(6分),分值越高表明患者生活质量越差[3]。取平均值进行比较。
1.4 统计学方法 评分结果以组为单位计算平均值后,数据录入SPSS19.0统计学软件包中进行分析。正态计量资料采用“±s”表示;2组正态计量数据的组间比较采用t检验。以P<0.05为差异有统计学意义。
2 结果
治疗前2组患者残余尿量、膀胱容量、自排尿量及因排尿的症状而影响生活质量评分(QOL)比较,组间差异均无统计学意义。治疗8周后发现2组患者残余尿量、自排尿量及生活质量评分较治疗前均显著改善,差异均具有统计学意义(P<0.05);且残余尿量、自排尿量及生活质量评分均以实验组的改善幅度较显著,与对照组比较差异均具有统计学意义(P<0.05)。治疗8周后,对照组膀胱容量较治疗前增加不显著,差异无统计学意义,而实验组膀胱容量较治疗前显著增加,差异具有统计学意义(P<0.05);实验组膀胱容量与对照组比较差异有统计学意义(P<0.05)。见表 1。
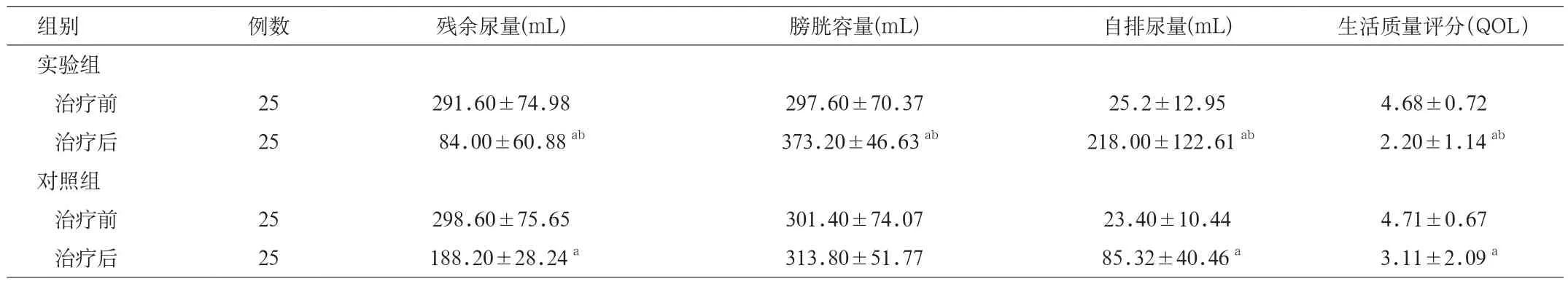
表1 2组患者治疗前、后残余尿量、膀胱容量及自排尿量的比较
3 讨论
脊髓损伤后神经源性膀胱的排尿功能障碍一直是国内外研究的热点课题[4-5]。排尿功能障碍会造成患者反复泌尿系感染、尿路结石、肾积水、最终导致肾功能衰竭。众所周知,任何方法都不能使脊髓损伤后神经源性膀胱重新变成正常的膀胱。目前临床对于神经源性膀胱的治疗目的是改善其功能状态,变成容易控制或可以控制的反射性膀胱。通过降低膀胱残余尿量、增加膀胱容量、增加自主排尿量,实现低压储尿和低压排尿,低压储尿是防止脊髓损伤后神经源性膀胱导致肾衰竭的关键[6]。
神经肌肉电刺激对膀胱功能的调节主要是通过调节支配膀胱尿道的中枢神经和周围神经的兴奋性与抑制性实现的[7]。电刺激直接刺激膀胱区,增加逼尿肌反射,帮助排尿功能恢复。一些研究[8-9]已证明电刺激治疗后出现膀胱收缩,膀胱内压力增高,排尿量增加,并能促进膀胱排空。
1947年Guttmann提出了无菌性间歇导尿术,即用无菌技术施行的间歇导尿。1971年Lapides等提出了间歇清洁导尿术,他们认为大多数尿路感染时由于膀胱过度膨胀使膀胱壁血流减少,所以无菌导尿并非必须,只需应用清洁性导尿即可解决问题,导尿管带入的少量细菌可由机体自身的抵抗力加以清除。间歇清洁导尿被国际尿控协会推荐为治疗神经源性膀胱功能障碍的首选方法,得到广泛的应用和认可。它既可抵压排空膀胱又可降低持续留置尿管引发的感染,也可以逆转一部分较早期的膀胱输尿管反流[10]。
行为疗法即利用视频光盘、影像资料等培训学习,通过患者的主观意识活动或功能锻炼来改善膀胱的储尿和排尿功能,从而达到下尿路功能的部分恢复,利于排尿。2008年苏善英等[11]运用运动想象疗法对30例脊髓病变致神经源性膀胱患者进行训练,取得良好效果。陈亚平等[12]对31例脊髓损伤后神经源性膀胱患者利用视觉反馈排尿训练2~8周,可以有效提高膀胱内压。
本研究实验组患者经8周神经肌肉电刺激、间歇清洁导尿及行为疗法训练后,发现其平均膀胱容量增加,残余尿量减少,排尿症状显著改善,生活质量评分亦较治疗前显著好转(P<0.05),表明在常规膀胱功能干预基础上辅以以神经肌肉为主的综合康复训练,能进一步增强脊髓损伤后神经源性膀胱患者的感觉信息输入,降低神经功能受损程度,通过行为疗法反复强化这一从脑至膀胱的正常排尿模式,有利于促进排尿反射弧形成,加速排尿功能恢复。
综上所述,虽然截至目前尚无方法完全恢复脊髓损伤后神经源性膀胱患者排尿功能,但通过采用以神经肌肉电刺激为主的综合治疗可改善脊髓损伤后患者的残余尿量、膀胱容量及自排尿量,该方法具有安全有效,经济方便、无创伤、患者易接受等优点,能加速患者膀胱利用和发挥下尿路残存功能,对提高患者生活质量及重返社会具有重要意义。
[1] 廖利民.神经源性膀胱的治疗现状和进展[J].中国康复医学杂志,2011,26(3):201-205.
[2] 蔡文智,陈思倩.神经源性膀胱的护理指南(2011 版)[J].中华护理杂志,2011,46(2):210-216.
[3] 杨勇.尿失禁的评估[A].见:郭应禄,杨勇.尿失禁[M].济南:山东科学技术出版社,2003:92.
[4] 阳世伟,孙其风,李金霞,等.生物反馈训练法用于52例脊髓损伤病人自主排尿训练的研究[J].中华护理杂志,2005,40(2):81-83.
[5] Girard R,Mazoyer MA,Plauchu MM,et al.High prevalence of mosocomial infections in rehabilitation units accounted for by urinary tract infections in patients with spinal cord injury[J].J Hospital Infection,2006,62(4):473-479.
[6] 王俊,范建中,周君桂.体表骶神经电刺激结合盆底肌肉电刺激治疗脊髓损伤后神经源性膀胱[J].中华物理医学与康复杂志,2009,31(4):268-270.
[7] 燕铁斌,伍少玲,郭友华,等.盆底肌肉电刺激治疗脊髓损伤患者尿失禁的疗效观察[J].中华物理医学与康复杂志,2005,27(5):287-288.
[8] 韩肖华.脊髓损伤后神经源性膀胱的康复[J].中华物理医学与康复杂志,2005,27(3):188-190.
[9] 李明欣,郑国玲,朱士文,等.综合治疗脊髓损伤患者神经源性膀胱的临床研究[J].中华物理医学与康复杂志,2009,31(9):625-627.
[10] B Lindehall,K Abrahamsson,U Jodal,et al.Complications of clean intermittent catheterization in young females with myelomeningocele:10 to 19 years of followup[J].Urology,2007,178(3):1053-1055.
[11] 苏善英,覃楚群.“运动想象”理论在脊髓炎病变致神经源性膀胱康复训练中的应用[J].护理实践与研究,2008,5(19):10.
[12] 陈亚平,杨延砚,周谋望,等.视觉反馈训练在治疗脊髓损伤后神经源性膀胱中的应用[J].中国康复医学杂志,2008,23(2):117-119.
