良恶性胆道梗阻的CT、MRI诊断(附65例病例分析)
2014-12-28北京大学深圳医院深圳518000
北京大学深圳医院(深圳 518000)
黎永滨 王成林 谢婷婷 丁贺宇
胆道梗阻是指由于胆管腔狭窄或阻塞所致的胆汁通过障碍,为临床常见病,病因涉及肝内外胆管、胰腺、十二指肠及其周围组织的良、恶性病变,解剖关系复杂、术前诊断困难。本文通过收集65例胆道梗阻病人的CT、MRI、MRCP及术后病理资料,探讨CT、MRI成像在在良、恶性胆道梗阻诊断方面的优缺点,以提高对良、恶性胆道梗阻的诊断率。
1 资料与方法
1.1 一般资料 收集2012年5月至2013年11月期间65例来我院诊治,临床诊断为梗阻性黄疸的患者。其中男性40例,女性25例,年龄25~93岁,平均58岁。主要临床表现有不同程度的上腹部不适、腹痛、纳差、消瘦、乏力、黄疸等。所有病例均同时行上腹部CT及MRI、MRCP检查。所有病例均有手术及病理证实。
1.2 检查方法

表1 各影像学征象的CT、MRI诊断价值
1.2.1 MRI检查:检查前准备:腹部MRI成像检查前4小时禁食禁水,并训练患者屏气。线圈及体位:采用体部相控阵线圈加呼吸门控。动态增强技术:团注方式注药后立即在相同屏气状态下进行多次重复扫描。多采用快速梯度回波T1WI序列。西门子公司的MAGNETOM Spectra 3.0T磁共振扫描仪采用快速梯度回波T1WI(TR/TE:150ms/2.76ms),层厚5mm。T2WI(TR/TE:1200ms/97ms),层厚5mm。
1.2.2 CT检查:患者检查前禁食4~8小时,扫描前0.5小时口服阴性造影剂800~1000ml,上扫描床前再口服300~600ml充盈胃肠道。设备采用美国GE公司Discovery CT750 HD CT机。扫描参数:电压:120kv,电流:152mA,层厚5mm,层间距5mm、螺距0.984,扫描范围从肝顶部至十二指肠水平部下缘。对比剂采用碘海醇(350mg I/ml),剂量为1.2~1.5ml/kg,采用高压注射器自肘正中静脉以3.0~3.5ml/s流速团注。其中对病变处行薄层重建,利用曲面重建法对所有患者的胰管、肝内外胆道系统及壶腹部结构进行曲面重建。
由2位高年资影像诊断医师对所有病例CT及MRI、MRCP图像进行分析,观察梗阻的定位、定性以及对梗阻出现的征象进行分析。最后以手术、病理结果为金标准进行对照。
1.2.3 统计方法:应用SPSS 19.0统计学软件,对65例CT及MRI影像资料中所看到的征象进行统计,分别算出各征象分别在CT及MRI图像上的敏感性、特异性及准确性。并对各个征象进行分析。
2 结 果
2.1 良性梗阻35例,其中结石23例;胆管炎症9例,其中1例硬化性胆管炎误诊为胆管细胞癌,1例Ig G4相关性慢性胰腺炎误诊为胰头癌;胆道腔外压迫2例(分别为1例门脉血栓溶栓后门静脉主干压迫肝总管及1例胆囊结石伴增大胆囊压迫肝总管);胃癌根治术后腹腔黏连,累及胆总管1例,行松解黏连并送检病理未见癌组织。
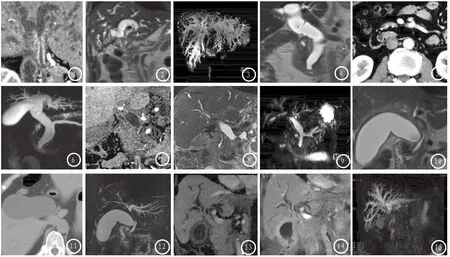
图1-3 患者女性,76岁,腹痛一年余。肝门部胆管癌。增强CT扫描可见肝门部胆管明显增厚,边缘毛糙,增强扫描强化明显,MRCP可见肝门部胆管未见显示,以上胆管呈软藤样扩张。图4-6 患者男性,34岁,黄疸1月余。十二指肠乳头部腺癌。图4 CT可见十二指肠乳头不不规则软组织密度影,增强扫描可见强化,MRCP可见胆管及胰管均扩张。图7-9 患者男性,43岁,门静脉血栓,溶栓治疗后液化,门脉压迫胆总管。可见门静脉管径增粗,并压迫邻近胆管。图10-12 患者女性,58岁。胆囊结石并急性化脓性胆囊炎,增大胆囊压迫肝总管。CT可见胆囊明显增大,胆囊壁增厚、边缘模糊。MRI冠状位可见增大胆囊向左上方推压肝总管,该段胆管管腔狭窄,MRCP可见清晰显示狭窄范围、梗阻处形态以及胆囊与狭窄胆管的比邻关系。图13-15 患者女性69岁。肝门部胆管癌。CT重建图像可见肝门部胆管壁明显增厚并强化。MRI冠状面增强扫描示胆管增厚,MRCP可清晰显示胆管狭窄范围、形态。
良性梗阻中所观察到的影像学直接征象有:结石23例,胆管壁均匀增厚7例,胆道内、外壁均光滑33例,增强扫描病变管壁强化2例。间接征象有:梗阻以上胆管呈枯枝样扩张28例,杯口征20例,管壁欠光整2例,胆管呈软藤样扩张2例,狭窄胆管呈鸟嘴征3例。
恶性梗阻共30例,其中胆管癌15例,胰头癌5例,肝内胆管细胞癌4例,肝癌2例,十二指肠乳头腺癌2例,恶性肿瘤肝门部转移淋巴结压迫胆管2例。
恶性梗阻中所观察到的影像学直接征象有:肝内外实质性肿瘤压迫、侵犯胆道13例,病变胆管内、外壁毛糙24例,胆管不均匀增厚19例、其中偏心性增厚13例,胆管轨道征6例,增强扫描胆管明显强化26例。间接征象有:梗阻处胆管呈鸟嘴征24例,梗阻以上胆管呈软藤状扩张22例,胆总管、胰管同时扩张呈双管征12例,肝门、十二指肠韧带淋巴结肿大2例,胆管内、外壁光滑4例。
2.2 各影像学征象的CT、MRI诊断价值(以病理结果为金标准,见表1)
3 讨 论
胆道梗阻性疾病在临床上常见,病因涉及肝内外胆管、胰腺、十二指肠及其周围组织的良、恶性病变,此处解剖关系复杂、各器官位置毗邻,术前明确诊断较困难,而胆道梗阻的性质、定位、梗阻程度、范围和胆管周围的情况对临床治疗方案的制定和实施有着重要的意义。尽管近年来MSCT、MRI及MRCP的普及有助于显示病变范围、性状、强化形式、梗阻程度和胆管周围情况,但良恶性胆道梗阻的诊断仍存在困难,即使术中诊断也很困难,最后依赖病理诊断甚至免疫组化诊断。Nakayama(1999)和Gerhards(2001)等报告影像学诊断恶性狭窄的误诊率8~15%。
3.1 常见狭窄疾病分类 良性狭窄:1.胆管结石,2.胆管炎性病变,3.肝门部侧枝循环血管压迫性胆管狭窄(肝硬化,海绵病),4.胆管周围囊肿或腺体增生,5.医源性(手术疤痕,介入损失,移植术,放疗后胆管狭窄)[8、13],6.良性肿瘤,息肉,坏死物,7.胆管壁外结构压迫。
恶性狭窄:1.胆管癌,2.肝癌压迫胆管、累及胆管,3.胰腺癌,4.肝内胆管细胞癌,5.十二指肠乳头腺癌,6.转移淋巴结压迫,7.淋巴瘤等。
3.2 CT、MRI结合MRCP应该观察的指标及两者诊断价值 1.肝内、外胆管及胆囊有无扩张;2.胆管扩张的部位;3.胆管狭窄及增厚的两端范围;4.狭窄段内壁是否光整;5.外壁是否光整;6.管壁增厚是全周还是部分性;7.胆管壁增厚程度;8.管壁强化程度;9.Glisson鞘、门静脉、肝动脉有无受累;10.周边有无原发性肿瘤;11.有无肝转移,淋巴结肿大,腹膜转移。
胆道恶性狭窄的表现:1.原发性肿瘤直接侵犯,如肝内胆管癌、胆囊癌、胰腺癌等;2.肝门~肝十二指肠韧带淋巴结肿大,常见胆囊癌、胰癌、胃癌的淋巴结转移等;3.胆管狭窄范围长,胆管狭窄部内腔不规则;4.管壁偏心性增厚;5.壁厚明显且明显强化;6.壁外缘不规则或壁外受累;7.动脉和门静脉受累;8.Glisson鞘受累。
胆道良性狭窄的表现:1.未见明显原发性肿瘤;2.狭窄范围短,内缘光滑;3.壁厚较轻,强化较轻或无明显强化;4.壁外无侵犯;5.无动脉和门静脉受累;6.内科治疗后往往有改善。
3.3 CT及MRI结合MRCP对于诊断良恶性胆道梗阻的价值 通过对本组病例各个征象的分析,CT、MRI结合MRCP各有其独到的优势。
CT具有较高的密度分辨率,通过CT值可反应出病变的密度,如气体、脂肪、液体、软组织及钙化等,这对于梗阻病变的显示比较有帮助[19]。本研究统计结果显示CT对结石的敏感性为91.3%,MRI的敏感性为82.6%,与上述观点相符。本组病例中2例胆总管小结石在常规CT横断图像及MRI结合MRCP图像上均未见明确结石,经薄层CT曲面重建后可清晰显示高密度小结石影,而MRI结合MRCP图像上由于低信号小结石容易被高信号胆汁掩盖而未见明确显示。另外,多层螺旋CT通过曲面重建可清晰地显示胆管壁情况,MRI由于容易受胆汁、胃肠道气体信号影响,在管壁显示方面不如CT,本研究统计结果提示CT在显示管壁毛糙、胆管不均匀增厚方面敏感性、准确性均较MRI高(CT的敏感性分别为90.6%、82.8%,准确性为95.4%、93.8%,MRI的敏感性分别为84.4%、65.5%,准确性分别为92.3%、84.6%)。由于CT空间分辨率高,显示胆管壁外结构上有独到优势,本组病例中有12例胆管外结构压迫所致的胆道梗阻,经CT曲面重建后均清晰显示管壁外肿瘤、肿大淋巴结、异常增大的胆囊或周围组织粘连而压迫胆管,胆管外壁呈推压改变,相应管腔变窄(图7-9及图10-12)。
MRI组织分辨率高,对照鲜明。文献指出,CT和MRI在胆道恶性梗阻的定性诊断无明显统计学差异,但MRI对于显示恶性肿瘤的侵犯范围优于CT[18]。本组资料统计MRI在显示实质性肿瘤和/或肿大淋巴结的特异性及准确性均较CT高(MRI特异性、准确性均为100%,CT分别为97.5%、98.5%)。MRCP可多角度、多方位、多序列成像,能够很好地显示胆道梗阻的部位、梗阻近端和扩张胆管的形态及胆囊情况,尤其是对于肝门部复杂狭窄的显示(图1-3),本组资料亦显示在杯口征、鸟嘴征的显示上MRI的敏感性及准确性均比CT高,与文献报道相符[1]。
3.4 胆道良恶性梗阻的诊断思路 胆道梗阻的患者在影像学上看到胆管壁增厚的征象时,首先应警惕恶性肿瘤可能,需要进行进一步检查。因为胆管是直径1cm以下的细小结构,管壁轻度增厚即可引起腔内狭窄,故胆管原发性肿瘤所致的胆道梗阻,在早期即可引起临床上的黄疸症状[1-3]。胆管外的恶性肿瘤侵犯胆管壁引起的胆道梗阻,往往胆管壁显著增厚时临床上才出现黄疸,病灶大小与临床症状不相符。即使胆管增厚不明显,若增强扫描见到胆管局限性异常强化时仍需警惕恶性病变,本组病例中有3例恶性梗阻胆管壁增厚不明显,但增强扫描时均可见较明显局限性异常强化,最终病理结果为胰头癌(2例)、肝癌(1例)。
胆管壁光滑者多数为良性梗阻,但管壁光滑不是良性梗阻的特异性征象,如本研究中3例胰头癌引起胆道梗阻、但肿瘤均未累及胆管。管壁毛糙多见于恶性梗阻,但也有例外,如硬化性胆管炎,因慢性炎症刺激、胆管纤维化导致管壁毛糙[4]。
肝内胆管癌,胆囊癌和胰腺癌,有时可沿着胆管壁生长,此时要与原发性硬化性胆管炎(PSC)和自身免疫性胆管炎等相鉴别。本组病例中1例硬化性胆管炎误诊为胆管细胞癌,1例IgG4相关性慢性免疫性胰腺炎累及胆总管下段误诊为胰头癌累及胆总管。PSC累及范围较长,正常管壁与轻度增厚的管壁交错,呈狭窄扩张交替;自身免疫性胆管炎往往与自身免疫性胰腺炎并存,胆管壁弥漫性增厚、内外壁光滑,增强后明显强化。Mirizzi综合征的结石或炎性水肿可压迫胆管壁,CT、MRI表现具有特征性,但有时与胆囊癌很难鉴别,治疗后2~3周观察有改善可资鉴别。
另外本组病例显示间接征象(如软藤样扩张、枯枝样扩张、杯口征、鸟嘴征、双管征)的敏感性、特异性及准确性普遍较直接征象高,对于良恶性胆道梗阻的诊断笔者认为应该结合直接征象进行综合判断,直接征象为病变大体解剖和病理改变的直接表现 ,常反映病变的本质特征,而间接征象由直接病理改变引发的继发性改变,间接反映病变的存在,它虽不能对病变的性质做出明确判断,但可为影像诊断提供线索和参考信息。
总之,CT、MRI在显示胆道梗阻方面各有优缺点,诊断时应结合CT、MRI图像、抓住特征性影像学表现,提高确诊率。
1.Mehmet Bilgin,Hüseyin Toprak,Mehmet Burgazli,etal.Diagnostic Value of Dynamic Contrast-Enhanced Magnetic Resonance Imaging in the Evaluation of the Biliary Obstruction[J].Scientific World Journal, 2012, 2012: 731089.
2.Aljiffry M, Renfrew PD, Walsh MJ,et al.Analytical review of diagnosis and treatment strategies for dominant bile duct strictures in patients with primary sclerosing cholangitis[J].HPB (Oxford),2011,13(2): 79-90.
3.Tse F, Barkun JS, Romagnuolo J, et al.Nonoperative imaging techniques in suspected biliary tract obstruction[J].HPB(Oxford) ,2006;8(6):409-425.
4.Hirschfield GM, Karlsen TH,Lindor KD,et al.Primary sclerosing cholangitis [J].Lancet, 2013,382(9904):1587-99.
5.Arkadopoulos N, Yiallourou A I,Palialexis C,etal.In ferior venacava obstruction and collateral circulation asunusual manifestations of hepatobiliary cystadno carcinoma[J].Hepatobiliary Pancreat Dis Int,2013 ,12(3):329-31.
6.Goetz M, Hainz M, Schadmand-Fischer S,et al.Echinococcosis mimicking autoimmune or malignant bile duct disease[J].Z Gastroenterol,2013,51(9):1089-91.
7.Krishna N, Tummala P, Reddy AV,et al.Dilation of both pancreatic duct and the common bile duct on computed tomography and magnetic resonance imaging scans in patients with or without obstructive jaundice[J].Pancreas, 2012,41(5):767-72.
8.Thompson CM, Saad NE, Quazi RR,et al.Management of iatrogenic bile duct injuries:role of the interventional radiologist[J].Radiographics,2013,33(1):117-34.
9.Girometti R, Molinari C, Del Pin M, et al.Degree of bileduct dilatation in livertransplanted patients with biliary stricture: a magnetic resonance cholangiographybased study[J].Radiol Med,2012,117(7):1097-111.
10.Shimada H, Endo I, Shimada K,et al.The current diagnosis and treatment of benign biliary stricture[J].Surg Today,2012,42(12):1143-53.
11.Terblanche J,Allison HF,Northover JM.An ischemic basis for biliary strictures[J].Surgery, 1983;94:52-7.
12.KimuraY,Yamashita Y,Mikami S,et al.Eosinophilic cholangitis from almost normal appearance to the bile duct sclerosis similar to primary sclerosing cholangitis [J].Nihon Shokakibyo Gakkai Zasshi,2013,110(2):271-81.
13.Baillie J.Endoscopic approach to the patient with bile duct injury[J].Gastrointest Endosc Clin N Am, 2013,23(2):461-72.
14.Filippone A, Ambrosini R, Fuschi M,et al.Clinical impact of MR cholangio pancreatography in patients with biliary disease[J].Radiologia Medica,2003,105(1-2):27-35.
15.Rosch T, Meining A, Fruhmorgen S,et al.A prospective comparison of the diagnostic accuracy of ERCP, MRCP, CT, and EUS in biliary strictures[J].Gastrointestinal Endoscopy,2002 ,55:870-876.
16.Kim MJ, Mitchell DC, Ito K, Outwater EK.Biliary dilatation: differentiation of benign from malignant causes-value of adding conventional MR imaging to MR cholangiopancreatography[J].Radiology, 2000,214(1):173-181.
17.Zajaczek JEW, Keberle M.Value of radiological methods in the diagnosis of biliary diseases[J].Radiologe,2005;45(11):976-986.
18.王中秋,卢光明,黎介寿,李维勤.肝内外胆管及胆囊扩张程度和低位梗阻性黄疸病变的相关性[J].中华放射学杂志,2005, 39(8):847-851.
19.胡洪斌.胆总管阻塞的螺旋CT诊断[J].中华放射学杂志,2009,25(z1):234-235.
20.周伏强,付飞先.MSCT和MRCP+常规MR在胆道梗阻中的应用对比研究[J].中国CT和MRI杂志,2010,08(6):37-40.
21.王灵杰,张瑞平,姜增誉.胆道梗阻性疾病的影像学检查方法的应用现状[J].中国CT和MRI杂志,2011,09(3):73-76.
22.魏元明,李炳辉,石冠荣.Mirizzi综合征(附16例报告)[J].中华肝胆外科杂志,2001, 7(5):306.
