BiPAP无创呼吸机辅助通气治疗COPD急性加重期合并呼吸衰竭患者的护理观察
2014-12-21何山蔡萍
何山 蔡萍
(郑州大学第一附属医院ICU,河南郑州450052)
慢性阻塞性肺疾病(Chronic obstructive pulmonary disease,COPD)是一种严重危害人类健康的常见病、多发病,严重影响患者的生命质量,病死率较高[1]。慢阻肺急性加重(AE-COPD)是慢阻肺疾病病程的重要组成部分,急性加重可降低患者的生命质量,使症状加重、肺功能恶化,加快患者肺功能下降速率,增加患者的病死率,加重社会经济负担,是临床危重症之一[1]。由于患者多为老年,易出现二氧化碳潴留及低氧血症的发生,因此,合并呼吸衰竭(RF)较为常见[2]。据估计,2020年慢阻肺将位居全球死亡原因的第3位,将位居世界疾病经济负担的第5位[1]。改善呼吸通气是治疗慢阻肺急性加重期的关键;目前,无创通气已成为首选的方法,能够改善患者的低氧血症,保证氧饱和度为88%~92%,并显示一定有效性、安全性和依从性[3]。我院采用BiPAP无创机械通气治疗COPD急性加重期合并呼吸衰竭患者,取得了良好的临床护理疗效,现报告如下。
1 资料与方法
1.1 一般资料 选取2012年1月~2013年10月入住我院ICU的AE-COPD合并RF的患者62例作为研究对象,其中,男43例,女19例,平均年龄68.8~5.9岁,病程均在10年以上。入选标准:(1)诊断均符合中华医学会呼吸病分会制定的《慢性阻塞性肺疾病诊治指南》[1]及2011年卫生部发布的《慢性阻塞性肺病诊疗规范》[4]诊断标准;(2)患者的临床症状及血气指标均符合呼吸衰竭诊断标准;(3)经持续低流量吸氧效果不能得到改善;(4)患者意识清醒,且患者及家属均签订知情同意书。排除标准:(1)严重意识障碍;(2)存在严重持续性血流动力学改变;(3)伴有大量气道脓性分泌物。将入选患者随机分组,根据患者入院先后顺序编号,利用随机数字表,随机分为观察组与对照组,两组患者均为31例。对照组予以常规护理措施,观察组在常规护理措施的基础上,给予BiPAP无创机械通气治疗的综合循证护理措施。两组患者在年龄、性别、体质量指数、既往内科基础疾病等指标比较差异无显著意义(P>0.05),具有可比性。
1.2 方法
1.2.1 对照组 实施常规护理措施:迅速安置患者,备好抢救物品及药品,严密观察病人的生命体征,加强患者的基础护理。常规给予氧疗,氧流量调节以改善患者的低氧血症、保证88%~92%氧饱和度为目标,氧疗30~60min后应进行动脉血气分析,以确定氧合满意而无二氧化碳潴留或酸中毒。合理应用抗菌药物,根据细菌耐药情况、痰培养及药敏情况,合用使用口服或静脉用抗菌药物。积极给予短效支气管舒张剂雾化吸入,联合用β-受体激动剂、抗胆碱能药物及茶碱类药物增强支气管舒张作用。在应用支气管舒张剂基础上,口服或静脉滴注激素。准确记录出入量,监测血电解质情况,适当补充液体和电解质,注意维持液体和电解质平衡。加强营养支持,对不能进食者需经胃肠补充要素饮食或给予胃肠外营养;对卧床、红细胞增多症或脱水的患者,无论是否有血栓栓塞性疾病史,均需考虑使用肝素或低分子肝素抗凝治疗。积极协助排痰治疗(如刺激咳嗽、叩击胸部、体位引流和湿化气道等),密切观察病情变化,早期识别及治疗合并症(如冠心病、糖尿病和高血压等)及其并发症(如休克、弥漫性血管内凝血和上消化道出血等)[1]。
1.2.2 观察组 实施BiPAP无创辅助通气的护理措施。
1.2.2.1 心理护理 循证证据证实,患者使用Bi-PAP无创机械通气依从性对治疗疗效具有重要影响作用,患者的依从性与疗效呈正相关性[4-5],而多数患者在接受BiPAP辅助呼吸治疗时,易出现恐惧、抑郁、烦躁等负性情绪,导致患者不能坚持治疗,缺乏有效配合。因此,护理人员在治疗前首先要了解患者的心理状态及出现负性情绪的原因,利用医院焦虑抑郁量表在通气治疗前对患者进行评估,从而对可能出现人机对抗、依从性较差的患者进行重点关注,然后有针对性地向患者细致、耐心解释,及时满足患者的需要,减轻患者的不良心理反应,增强社会支持,使患者保持心态稳定、平和,充分理解辅助通气的重要作用,促进患者积极主动参与治疗,以提高人机配合、保证无创正压通气的顺利进行,避免不必要的有创机械通气及其相应并发症。
1.2.2.2 无创辅助通气的护理 采用美国伟康公司的BiPAP synchrony型呼吸机,患者取床头抬高30°的斜坡卧位,选择适合患者型号的纽氏口鼻面罩,用头套固定牢固,并通过单向活瓣与呼吸机相连,保证不漏气。呼吸机的工作模式为自主/时间控制通气(S/T)模式,即PSV+CPAP模式。根据病情严重程度及动脉血气分析结果设置参数:吸入气体氧浓度(FiO2)为30%~50%,吸气气道正压(IPAP)从12cmH2O开始,根据潮气量及动脉血氧饱和度的数值逐渐增加,最终维持在20~25cmH2O;呼气气道压力(EPAP)设为2~5cmH2O,并保证患者潮气量在6~12ml/kg的范围内。设置参数或调节参数后,观察患者病情是否有好转,20~30min后监测动脉血气,同时监测血氧饱和度(SaO2),根据病情调节治疗时间,BiPAP无创辅助通气疗程为4~14d。循证证据证实患者呼吸道通畅的维持是提高疗效的关键,并且也是辅助呼吸治疗长期应用的重要方法[6-7]。患者呼吸道内易产生各种分泌物,极易对呼吸道产生阻塞,同时患者为慢性病变,呼吸道纤毛运动功能差,正常排痰功能受到影响。因此,BiPAP无创机械通气治疗时,湿化液宜使用无菌蒸馏水,水温维持在32℃~36℃范围内。治疗期间,护理人员应指导患者保持床头抬高30°的斜坡卧位,定期翻身拍背,指导患者进行有效的咳嗽,无力咳痰时,采取负压吸引。
1.2.2.3 饮食护理 根据证据显示,给予患者合理的临床营养指导,能显著改善患者的疗效,缩短患者住院时间[7-8]。由于AE-COPD患者都伴有呼吸急促、发热等临床症状,能量消耗较高,因此,应给予患者易消化低钠、高蛋白、高热量、低胆固醇以及富含维生素的流质或半流质食物,要加强水分的摄入,每日的水分量补充应至少在2 500ml以上,以促进痰液稀释,易于咳出。严禁患者住院期间饮酒以及吸烟,避免碳水化合物及脂肪的过多摄入。
1.2.2.4 预防并发症 BiPAP治疗的主要不良反应为腹胀、误吸、压迫性损伤、呼吸道干燥、肺部感染等[3,9],会严重影响患者的治疗疗效。因此,可适当调整吸入气体的压力,指导患者使用鼻呼吸,避免进行不必要的吞咽动作,必要时给予胃肠减压。固定面罩时,三头带的松紧程度要恰当,在治疗期间每2h放松5min,已有压迫变色皮肤可予以局部按摩[2]。发生剧烈咳嗽时应及时停机,避免严重的消化道症状而出现呕吐误吸[2,6]。
1.3 观察指标 动脉血气分析是评价呼吸机治疗效果的金标准,监测患者治疗前后的动脉血气分析结果,比较两组患者的pH、PaO2、PaCO2、SaO2等指标差异。分别观察并记录两组患者在治疗期间发生腹胀、误吸、压迫性损伤、呼吸道干燥、肺部感染等并发症,通过医院焦虑抑郁量表对患者恐惧、抑郁、烦躁等不良情绪进行评估。
1.4 统计学方法 应用SPSS 17.0软件进行分析。计量资料用均数±标准差表示,两组间比较采用组间t检验;计数资料用百分率表示,两组间比较采用χ2检验。P<0.05表示差异有显著意义。
2 结果
2.1 BiPAP无创辅助通气治疗前后两组患者动脉血气分析的比较(表1)
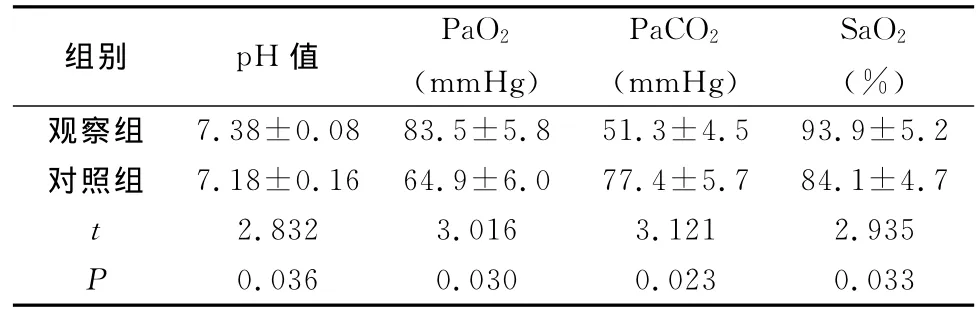
表1 两组患者BiPAP无创辅助通气前后动脉血气分析的比较
2.2 两组患者BiPAP无创辅助通气不良反应的比较表2)
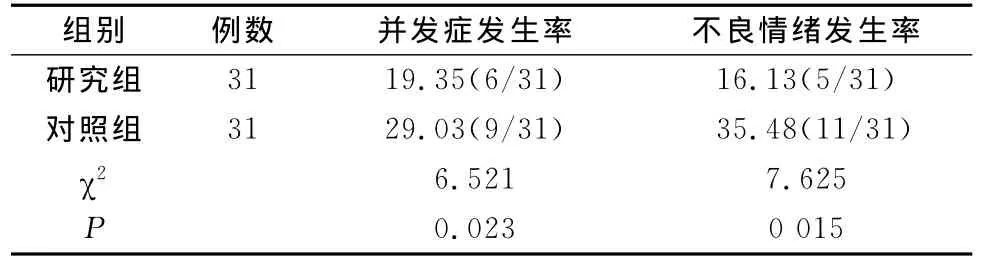
表2 两组患者BiPAP模式通气不良反应的比较 例(%)
3 讨论
AE-COPD合并RF是呼吸科常见的一种危急重症,其主要发生在老年患者,主要表现有气促加重、缺氧及高二氧化碳血症,常伴有喘息、胸闷、咳嗽加剧、痰量增加、痰液颜色和/或黏度改变及发热等,也可出现全身不适、失眠、嗜睡、疲乏、抑郁和意识不清等症状[1]。呼吸功能检测显示主要表现为高功能残气量、高气道阻力和高呼吸功消耗等特点。
本研究显示,我科对AE-COPD合并RF患者应用BiPAP无创呼吸机辅助通气治疗的综合措施后,观察组患者的各项动脉血气分析结果均明显优于对照组(P<0.05)。观察组PaCO2为(51.3±4.5)mmHg明显较对照组的(77.4±5.7)mmHg低,观察组pH为(7.38±0.08)明显优于对照组的(7.18±0.16),这说明无创辅助通气能帮助患者克服气道阻力和肺弹力阻力,改善患者通气功能,降低动脉血二氧化碳分压,纠正呼吸性酸中毒;观察组PaO2为(83.5±5.8)%、SaO2(93.9±5.2)%明显较对照组的(64.9±6.0)%、(84.1±4.7)%高,这表明BiPAP无创呼吸机辅助通气能提高患者的肺泡氧分压,能较好的纠正机体的低氧血症,缓解周围组织的缺氧程度[8],减少代谢性酸中毒。BiPAP无创通气有助于气体进入通气不良肺泡,改善气体分布,改善通气/血流比例失调,同时增加气道及肺泡内压,患者病情好转,缓解不同程度的呼吸性酸中毒。由此可见,BiPAP无创呼吸机辅助呼吸能够维持较高水平的吸气压(IPAP)作为压力支持通气,使患者可以耗用较少的能量来吸入足够的氧气;呼气时则提供较低水平的呼气压(EPAP),故能通过显著提高功能残气量,减少肺部间质渗出,防止肺萎缩,并能显著改善氧和状态,减少二氧化碳的再吸收,减少氧耗。
本研究表明,观察组发生腹胀、误吸、压迫性损伤、呼吸道干燥、肺部感染等并发症发生率较对照组显著下降,观察组患者的恐惧、多疑、烦躁等不良情绪也显著较对照组低。这与薛昊等[5]的研究相一致。通气治疗前对患者进行评估,从而对可能出现人机对抗、依从性较差的患者进行重点关注,进行针对性的心理护理,以提高人机配合、保证无创正压通气的顺利进行,避免不必要的有创机械通气及其相应并发症。在临床研究过程中发现,根据循证证据来给予COPD合并RF患者适当的护理措施,如:加强心理护理以提高患者的依从性、强化气道护理以维持呼吸道通畅、合理饮食护理以维持充足的营养状态、密切观察病情变化以预防各种并发症的发生等,能显著改善患者的临床疗效。从本研究结果显示,BiPAP通气后观察组患者的各项动脉血气分析指标均优于对照组,并发症较对照组显著降低,不良情绪明显改善,这一点也证实了该措施的有效性。
总之,无创BiPAP呼吸机辅助呼吸模式治疗COPD合并RF的是行之有效的治疗措施,能迅速有效地纠正二氧化碳潴留和(或)低氧血症,同时减少各种并发症发生,改善患者的不良情绪,值得推广。
[1]中华医学会呼吸病学分会慢性阻塞性肺疾病学组.慢性阻塞性肺疾病诊治指南(2013年修订版)[J].中华结核和呼吸杂志,2013,36(4):255-264.
[2]王竹华,尤琼.双水平气道正压呼吸机治疗慢性阻塞性肺病合并呼吸衰竭的护理[J].实用临床医药杂志(护理版),2008,4(3):47-48.
[3]曾石生,李晓红,张瑞侠,等.双水平气道正压无创通气治疗老年慢性阻塞性肺疾病急性加重期并Ⅱ型呼吸衰竭临床观察[J].淮海医药,2014,32(1):9-10.
[4]卫生部医政司.慢性阻塞性肺疾病诊疗规范(2011年版)[J].中国医学前沿杂志(电子版),2012,1:75-82.
[5]薛昊,张方方,许志华,等.医院焦虑抑郁量表在预测无创通气中人机配合度的作用[J].实用医学杂志,2014,30(2):329-330.
[6]陈玮,吴海翠,黄立娟.COPD合并呼吸衰竭的患者使用无创双水平正压通气呼吸机的护理体会[J].中国社区医师,2010,12(8):32-33.
[7]叶杏花.慢性阻塞性肺病并呼吸衰竭患者的护理[J].中国医药指南,2014,11(4):639-641.
[8]Passarini JN,Zambon L,Morcillo AM,et al.Use of non-invasive ventilation in acute pulmonary edema and chronic obstructive pulmonary disease exacerbation in emergency medicine:predictors of failure[J].Rev Bras Ter Intensiva.2012,24(3):278-283.
[9]夏金根,詹庆元.无创正压通气用于诊断慢性阻塞性肺疾病急性加重期临床价值[J].中国实用内科杂志,2009,29(5):487-488.
