直肠内超声引导下经会阴前列腺穿刺活检的临床分析
2014-11-08倪庆丰朱正
倪庆丰 朱正
江苏省太仓市第一人民医院超声科,江苏 太仓 215400
前列腺癌(prostate cancer,PCa)是男性生殖系统最常见的恶性肿瘤。随着人口老龄化的进程不断加快,前列腺癌的发病率呈逐年上升趋势。直肠内超声引导下经会阴前列腺穿刺活检是目前诊断早期前列腺癌的主要方法。超声检查能准确发现病灶部位,穿刺活检的准确率对疾病诊断也具有重要意义[1-2]。本研究探讨直肠内超声引导下经会阴前列腺穿刺活检诊断前列腺癌的价值,现总结如下。
1 资料和方法
1.1 一般资料
收集本院2011年1月—2013年6月收治的77例疑似前列腺占位疾病患者,年龄50~90岁,平均(73.1±2.1)岁。前列腺特异性抗原(prostate specific antigen,PSA)>4 ng/mL,直肠指检(digital rectal examination,DRE)发现结节和超声检查有异常回声者56例、有结节无超声异常者16例、既无结节又无超声异常者5例。所有患者的前列腺穿刺活检组织均送病理检查。
1.2 仪器和方法
1.2.1 仪器和参数采用百胜公司Mylab 90彩超仪,双平面直肠探头;美国BARD公司可调式自动活检枪,穿刺活检针(18 G×200 mm)。
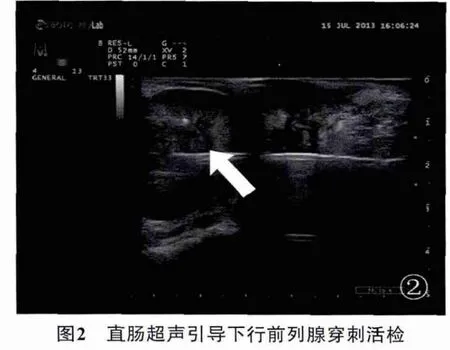
1.2.2 方法患者术前排空大便,无需进行肠道准备及术前口服抗生素。患者取膀胱截石位,臀部略垫高,首先进行DRE,判断病灶的质地、大小、结节情况等。然后抬起阴囊用胶布固定以充分暴露会阴部,备皮,碘附消毒会阴部,用无菌乳胶套涂抹无菌耦合剂后,包裹住双平面探头,将探头慢慢推入肛门至直肠内,扫查前列腺各个切面,观察前列腺形态、回声及结节情况。确定穿刺点后,以1%利多卡因双侧前列腺包膜外浸润麻醉,依次穿刺右侧叶和左侧叶的尖部、中部和基底部各1针。对超声发现可疑低回声病灶,可加刺1~2针。对前列腺肥大患者,可加至7~9针。穿刺结束后按压穿刺点以防止出血。穿刺获得的标本用甲醛溶液固定,标记后送病理检查。图1为前列腺右侧外周区低回声占位超声表现;图2为经直肠超声引导下前列腺穿刺活检。
1.3 统计学处理
采用SPSS13.0统计软件,对检出率及穿刺点数的比较用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 穿刺结果统计
77例患者中,检出良性前列腺增生伴慢性炎症21例(27.3%)、前列腺非典型增生8例(10.4%)、前列腺癌48例(62.3%)。
2.2 PSA与活检结果比较
PSA值4~10 ng/mL组中,前列腺癌检出率为20.0%(3/15);10~20ng/mL组中,检出率为43.8%(7/16);20~50 ng/mL组中,检出率为71.4%(15/21);>50 ng/mL组中,检出率为92.0%(23/25)。与4~10 ng/mL组比较,10~20 ng/mL组、20~50 ng/mL组、>50 ng/mL组的前列腺癌检出率均显著升高(P<0.05,P<0.005,P<0.005)(表1)。
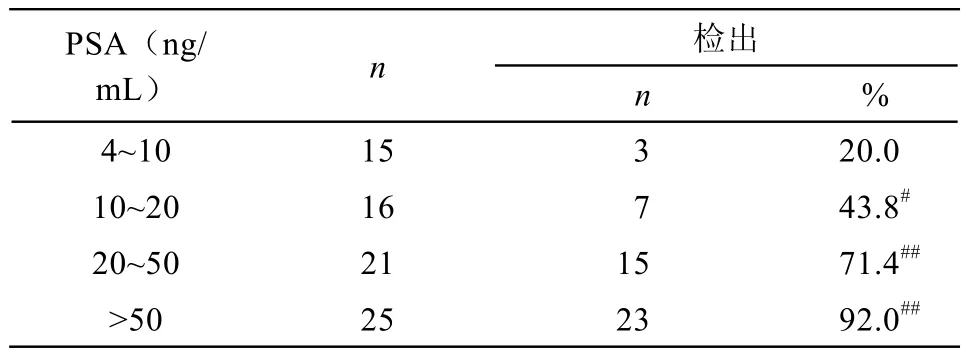
表1 PSA值与前列腺癌检出率(n,%)
2.3 并发症
术后出现血尿8例(10.4%),急性尿潴留1例(1.3%),经对症治疗后症状消失。并发症发生率为11.7%(9/77)。

3 讨论
超声检测前列腺癌时受很多因素影响,如癌细胞的排列方式、结构,间质成分的数量,细胞腺腔的大小、有无等。前列腺炎、前列腺良性增生、前列腺上皮内瘤的超声表现均会影响临床检测,因此仅凭超声指标检测来判断有一定难度。外周带或移行带的声像图结节回声改变等因素也影响检测结果[3]。直肠超声引导下行前列腺穿刺活检是诊断早期前列腺癌的主要方法,具有引导定位、简单方便的优势;且直肠超声引导下经会阴穿刺活检无需肠道准备及术前预防性口服抗生素;临床并发症少且轻微,多表现为轻度血尿、尿潴留等,一般为一过性不良反应的并发症,7 d左右即可自行恢复,无需特殊处理[4]。
直肠超声引导下前列腺穿刺活检常采用传统6穿刺法,穿刺点位于前列腺两侧旁正中线的矢状面,在前列腺基底部、中间部及尖部各穿刺2点。根据病灶情况可适当增加穿刺点数,但目前对穿刺多少点数才能获得最大临床获益率,尚无定论。穿刺点数增加,病灶的病理分级分期及阳性率检出率亦增加,但也增加了患者疼痛、出血及尿潴留等并发症的发生概率。因此,对于活检次数,需根据病灶情况而定。初次活检时,以6点活检法为标准,体积大的前列腺或可疑病灶可增加穿刺点数。疑难病例建议用18 点周边采样法,而不用增加穿刺点数[5]。应综合考虑PSA水平、DRE、前列腺容积等因素而拟定穿刺点数[6]。对于其他严重病变预测生存期短于前列腺癌生存期的患者,则不必行穿刺活检。
前列腺会阴穿刺活检可能出现排尿困难、出血、泌尿生殖系统感染、全身性感染等并发症。如果出现上述并发症,需给予对症处理。避免在同一点反复穿刺,穿刺后按压一段时间。如在术前肠道准备充分,给予充分消毒,保证术中无菌操作,应用稀碘附灌肠;碘附棉球在直肠内消毒,术前严格控制尿路感染,可降低术后感染。对已有尿路感染患者,术后给予抗生素2~3 d[7]。
前列腺癌的发生、发展及疾病进程与新生血管网的形成有一定相关性。前列腺癌组织与正常前列腺组织相比,微血管密度显著增加,而且这些微血管直径非常细小,通常只有10~50μm,给临床诊断带来一定困难。本组应用直肠超声引导下前列腺穿刺活检,同时检测患者血清PSA,认为PSA与活检结果有一定相关性:前列腺癌的检出率与PSA浓度呈正相关。但PSA增高与患者的年龄因素及其他前列腺疾病如前列腺增生、前列腺炎等亦有相关性[8]。
综上所述,直肠超声引导下活检取材进行组织学诊断能提高前列癌的早期检出率;同时,此项技术安全有效、简单易行,临床出现并发症概率小且多为一过性不良反应,给患者带来的痛苦小,对其生活质量无严重影响,因此在诊断及鉴别诊断前列腺癌中具有重要意义。
[1]叶卫华, 韩若凌, 徐庆,等.经直肠超声造影在前列腺穿刺活检中的价值 [J].临床影像技术, 2013, 28(2):203-205.
[2]黄宁结, 杨舒萍, 沈浩霖.超声造影对前列腺癌的诊断价值探讨 [J].福建医药杂志, 2010, 5(3): 107-109.
[3]SMEENGE M, MISCHI M, LAGUNA PES M P, et a1.Novel contrast-enhanced ultrasound imaging in prostate cancer [J].World J Urol, 2011, 2(5): 581-587.
[4]TANEJA S S.Prostate biopsy: targeting cancer for detection and therapy [J].Rev Urol, 2006, 8(4):173-182.
[5]PEPEP, ARAGONAF.Saturationprostate needle biopsy and prostate cancer detection at initial and repeat evaluation [J].Urology, 2007, 70(6): 1131-1135.
[6]SHIGEMURA K, ARAKAWA S, YAMANAKAK, et al.Potential predictive factors of positive prostate biopsy in the Japanese population [J].Int Urol Nephrol, 2008,40(1): 91-96.
[7]SHEN Z J,CHEN S W, WANGH,et al.Life threatening meningitis resulting from transrectal prostate biopsy [J].Asain J Androl, 2005, 7(4): 453-455.
[8]张宏宇, 孙建平, 辛忠秋, 等.经直肠超声引导下前列腺活检的应用分析 [J].中国医疗前沿, 2011, 6(13):17-18.
