MRI对剖宫产切口憩室的诊断价值
2014-11-08田晓梅陈守真张国福朱瑾谢洁林王雪珍
田晓梅 陈守真 张国福 朱瑾 谢洁林 王雪珍
复旦大学附属妇产科医院放射科,上海 200011
剖宫产是最基本的产科手术。近年来欧美国家剖宫产率在20%~30%,而我国局部地区或医院的剖宫产率高达60%。随着剖宫产率不断提高,剖宫产术的远期并发症已引起妇产科学界关注。剖宫产切口憩室是剖宫产术后罕见并发症,严重者可导致憩室妊娠、孕期或分娩期子宫破裂,危及母婴生命。此外,不孕、切口憩室妊娠等并发症也广受关注,但憩室引起的子宫异常出血尚不被重视。随着剖宫产率的逐步上升,此类病例逐渐增多,剖宫产憩室所致异常阴道出血逐渐受到关注。如何利用影像学方法正确评估剖宫产切口憩室与其所致异常出血的相关性,目前报道较少。本研究回顾性分析本院行MRI检查,并提示剖宫产切口憩室的图像资料,探讨MRI表现与剖宫产术后异常子宫出血之间的相关性。
1 资料和方法
1.1 一般资料
2010年6月—2012年5月,本院130例临床提示剖宫产切口憩室患者行MRI检查。患者年龄25~42岁,平均(32.74±3.42)岁。
1.2 图像采集
采用SIEMENS公司Avanto1.5T磁共振扫描仪,所有患者均行平扫及增强扫描。扫描序列包括轴位T1WI、轴位抑制脂肪T2WI、矢状位抑制脂肪T2WI。动态增强采用容积式内插值法屏气检查(volumetric interpolated breath-hold examination,VIBE)序列,造影剂为马根维显。所有图像由两名高年资医师阅片,并经讨论确立一致观点。
1.3 图像分析
对切口憩室进行憩室长度(左右径)、宽度(前后径)、深度测量,并描述憩室形状。对存在子宫憩室的患者,电话随访有无异常阴道出血情况,有则采用PBAC方法对阴道出血进行评分。
1.4 统计学处理
用SPSS 16.0统计软件对数据进行分析。计量数据以mean±SD表示,用t检验,χ2检验、相关性回归分析判断憩室宽度、长度、深度、体积及憩室形状与子宫异常出血之间有无相关性,P<0.05为差异有统计学意义。
2 结果
130例患者中,72例发现憩室(55.4%),其中36例(50.0%)位于子宫下段(图1A),25例(34.7%)位于子宫峡部(图1B),11例(15.3%)位于宫颈内口(图1C)。72例中,42例憩室形态为半圆形(或半椭圆形)、23例为三角形、7例为其他形状。MRI测得的憩室平均长度为(1.75±0.76)cm,平均宽度为(1.05±0.56)cm,平均深度为(0.85±0.43)cm。其中33例存在异常子宫出血,PBAC评分均值为279.94±78.34。无异常子宫出血者39例,PBAC评分均值为166.42± 8.45,两者相比差异有统计学意义(P<0.001)。33例存在异常出血患者中,憩室为半圆形22例、三角形11例;而在39例无异常出血患者中,憩室为半圆形20例、三角形12例。两者比较,差异无统计学意义(P=0.833)(表1)。两组憩室长度、宽度及深度差异无统计学意义,而体积差异有统计学意义(P<0.05)(表2)。将憩室体积与PBAC评分进行一元线性相关分析,经F检验P<0.001,表明憩室体积与PBAC评分密切相关。

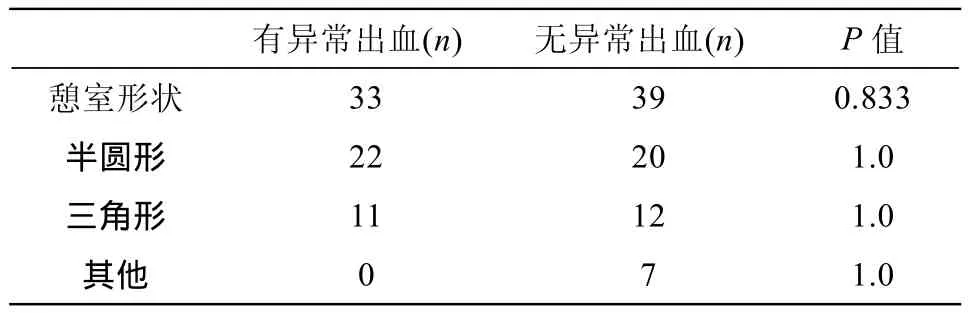
表1 72例子宫憩室MRI形态及与异常子宫出血的关系
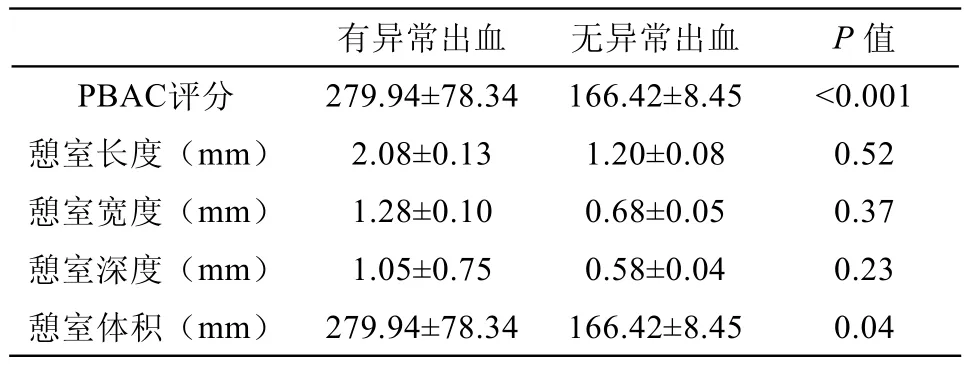
表2 72例子宫憩室MRI形态测量及与异常子宫出血的相关性
3 讨论
子宫憩室分先天性与后天性两类。先天性子宫憩室是由副中肾管发育异常所致,十分罕见,国外曾有先天性子宫憩室妊娠报道[1]。后天性子宫憩室可能由损伤、变性及感染或神经分布异常造成,以剖宫产后切口瘢痕处憩室较多见。国外报道,子宫憩室发生率在4%~9%[2]。Surapaneni等[3]发现,在剖宫产术后行子宫输卵管造影(hysterosalpingography,HSG)的患者中,有60%(89/148)存在切口部分缺陷,其中54%发生于子宫下段、36%位于子宫峡部、10%位于宫颈内口上方,与本文结果相近。
关于剖宫产切口憩室,目前临床并无统一诊断标准。对有临床症状的患者,需排除内分泌因素,进一步辅助检查以明确诊断。Donnez等[4]对患者依次行超声、HSG、MRI及宫腔镜检查,对疑似切口憩室进行明确诊断并测量,认为宫腔镜可发现宫腔内憩室改变图像,超声和MRI可对憩室长度、深度及其上方子宫肌壁厚度进行测量。但进行多种检查加重了患者的经济负担,反复宫腔操作也增加了感染机会。Fischer等[5]认为,阴道超声是确诊憩室的可靠方法。超声检查主要分经腹部超声和经阴道超声[6]。经腹部超声易受肠气干扰,同时受患者肠道准备情况的制约易造成漏诊。相比较而言,经阴道超声直接贴近子宫和宫颈,属无创性检查,操作简单、费用低,更易被患者接受[7-8],有报道其对切口憩室的诊断率高达100%[9]。近年来,也有利用超声微泡子宫输卵管造影的报道,其诊断价值与经阴道超声相当[10]。但有学者认为单纯行超声检查的灵敏度及特异度不高,检出率为20%~57.5%[6]。此外,超声检查最主要的局限性在于不能除外宫腔内的疑似占位病变,不能了解宫腔内憩室改变的情况。HSG可了解憩室改变图像,是很好的检查方法,还可排除宫腔占位性改变,但无法测量其上方子宫肌壁厚度,通常需结合超声或MRI检查。但应注意HSG可能损伤子宫内膜,诱发炎症,引起下腹坠痛等[11]。
与超声和HSG相比,MRI作为一种无创检查方法,具有多方位成像、软组织分辨率高等优点,能清晰显示子宫各层解剖结构,且能多方位、多角度、任意层面扫描,有利于准确定位病变。在盆腔扫描,受呼吸、心跳等运动伪影的影响小,成像清晰,理论上是判断剖宫产切口愈合的最佳检查方法[12]。其最主要的优势:在评价憩室本身的同时,可对宫腔内、外情况进行评价。本研究对有剖宫产史患者行盆腔MRI扫描,发现子宫憩室72例,检出率为55.4%,与文献报道相近[13]。
子宫切口憩室可导致不孕、不规则阴道出血等临床症状,亦有报道切口妊娠致大出血、妊娠晚期或分娩期子宫破裂等严重并发症,危及母婴生命[14]。憩室引起的子宫异常出血主要表现为不规则阴道出血,包括经期延长和经间期出血,部分患者可有慢性下腹痛或经期腹痛。Chang等[15]发现,在出现不规则阴道出血的有剖宫产史患者中,88%存在剖宫产切口缺陷。Menada等[16]则未发现子宫异常出血与剖宫产切口憩室有相关性。
本研究中,45.8%剖宫产切口憩室患者有子宫异常出血,笔者认为子宫异常出血与剖宫产切口憩室有一定相关性。目前,剖宫产切口憩室引起的子宫异常出血机制尚不清楚,多数学者认为是经血停留在憩室内,在月经停止后间歇排出体外导致的异常出血。有学者认为,憩室下方的瘢痕组织可阻碍经血经宫颈内口流出体外[17]。Thurmond等[18]则认为,憩室周围的子宫肌层因瘢痕组织形成而收缩能力下降,减缓了子宫排出经血的能力,导致月经停止后仍有不规则点滴出血的表现。根据这些理论,推断子宫异常出血应与憩室体积、深度具有一定相关性。本研究也表明,子宫异常出血与憩室的体积显著相关,而与其深度、宽度、长度及形状均无明显相关性,从而印证了上述病理机制。因此,利用MRI完整评价剖宫产切口憩室,有利于提示有无子宫异常出血,对临床选择适合的治疗方法具有重要意义。
对剖宫产切口憩室的治疗,仍存在争议。日本学者报道口服避孕药可缓解不规则阴道出血症状[19],但更多研究则认为口服避孕药并非对所有患者有效[7]。除药物治疗外,随着微创技术的提高,更多学者采用手术修补方式治疗子宫憩室,但相关文献较少,多为个案报道。有学者采用宫腔镜下修补肌层缺损<80%的憩室,取得一定效果。其手术时间短、创伤小,但部分患者术后症状无改善[20]。丁景新等[21]根据HSG检测憩室宽度和深度,采用宫腹腔镜联合手术修补子宫切口憩室,对宽度较大的患者行憩室切除缝合,对宽度小的患者行憩室切开缝合术,具有效率高、显著改善患者症状的特点。但作者认为,作为术前评估的重要指标,HSG无法测量残余肌层厚度,通常还需结合B超或MRI综合判断,术前检查成本高。本研究单独采用MRI检查130例有剖宫产史的患者,检出率为55.4%,与Surapaneni等[3]报道的HSG检出率相近。由此认为,MRI可替代HSG作为子宫切口憩室修补术前的可靠检查手段。
总之,虽然目前剖宫产切口憩室发病原因不明,但其发病率随着剖宫产率的升高逐渐上升已成为不争的事实。剖宫产切口憩室是引起异常子宫出血的一种病因,微创手术或将成为最有效的治疗手段。MRI可作为剖宫产切口憩室诊断的有效方法,并在术前评估中起重要作用。
[1]SEOUDM, AWWAD J, ADRA A, et al.Primary infertility associated withisolatedcervical collecting diverticulum [J].Fetil Steril, 2002, 77(1): 179-182.
[2]CHAUHAN SP,MAGANNEF, WIGGS CD, et al.Pregnancy after classic cesarean delivery [J].Obstet Gynecol, 2002, 100(5 pt 1): 946-950.
[3]SURAPANENI K, SILBERZWEIG J E.Cesarean section scar diverticulum: appearance on hysterosalpingography [J].Am J Roentgenol, 2008, 190(4): 870-874.
[4]DONNEZO, JADOULP, SQUIFFLET J, et al.Laparoscopicrepair of wide anddeeputerine scar dehiscence after cesarean section [J].Fetil Steril, 2008,89(4): 974-980.
[5]FISCHER R J.Symptomatic cesarean scar diverticulum: a case report [J].J Reprod Med, 2006, 51(9): 742-744.
[6]宋丹阳.超声对子宫下段切口妊娠的早期诊断价值 [J].中国医药指南, 2013, 34(7): 453-454.
[7]卞海萍.经阴道超声早期诊断子宫下段切口憩室[J].实用医学影像杂志, 2012, 3(6): 469-470.
[8]许海燕.阴道超声在剖宫产术后子宫切口憩室诊断中的应用价值[J].医学理论与实践, 2012, 25(16):1965-1966.
[9]钟海燕.经阴道彩色多普勒超声对剖宫产切口憩室的诊断价值 [J].中国中医药咨讯, 2011, 3(21): 272.
[10]ROBERGE SB A, CHAILLET N,MOOREL, et al.Systematic review of cesarean scar assessment in the nonpregnant state: imaging techniques and uterine scar defect [J].Am J Perinatol, 2012, 29(6): 465-471.
[11]ARMSTRONG V, HANSEN WF, VAN VOORHIS B J, et al.Detection of cesarean scars by transvaginal ultrasound [J].Obstet Gynecol, 2003, 101(1): 61-65.
[12]CHALAZONITIS A, TZOVARA A, LASPAS F, et al.Hysterosalpingography: technique and applications [J].Curr Probl Diagn Radiol, 38(5): 199-205.
[13]DICLE O, KÜÇÜKLER C, PIRNAR T, et al.Magnetic resonance imaging evaluation of incisionhealing after cesarean sections [J].Eur Radiol, 1997(7): 31-34.
[14]RODGERS SK, KIRBY CL, SMITHR J, et al.Imaging after cesar ean delivery: acute and chronic complications [J].Radiographics, 2012, 32(6): 1693-1712.
[15]CHANG Y, TSAI E M, IONG C Y, et al.Resectoscopic treatment combined with sonohysterographic evaluation of women with postmentrual bleeding as a result of previous cesarean delivery scar defects [J].Am J Obstet Gynecol, 2009, 200(4): 370.
[16]M E N A D AV A L E N Z A N OM,L I J O I D, MISTRANGELO E, et al.Vaginal ultrasonographic and hysterosonographic evaluation of the low transverse incisionafter caesareansection:correlation with gynaecological symptoms [J].Gynecol Obstet Invest,2006, 61(4): 216-222.
[17]FABRES C, ARRIAGADAP,FERNANDEZ C, et al.Surgical treatment and follow-up of women with intermenstrual bleeding due to cesarean section scar defect[J].J Minim Invasive Gynecol, 2005, 12(1): 25-28.
[18]THURMOND A S,HARVEY W J, SMITH S A.Cesarean section scar as a cause of abnormal vaginal bleeding: diagnosis by sonohysterography [J].J Ultrasound Med, 1999, 18(1): 13-16.
[19]TAHARAM,SHIMIZUT,SHIMOURAH.Preliminary report of treatment with oral contraceptive pills for intermenstrual vaginal bleeding secondary to a cesarean section scar [J].Fertil Steril, 2006, 86(2):477-479.
[20]WANG C J,HUANG H J, CHAO A, et al.Challenges in the transvaginal management of abnormal uterine bleeding secondary to cesarean section scar defect [J].Eur J Obstet Gynecol Reprod Biol, 2011, 154(2): 218-222.
[21]丁景新, 陈建亮, 张宏伟, 等.宫腹腔镜联合修补剖宫产术后子宫切口憩室 [J].复旦学报(医学版), 2012, 39(5):506-510.
