双联抗血小板治疗非心源性缺血性脑卒中的疗效及安全性研究现状
2014-11-05梁磊黄志恩罗高权姚晖吴新荣
梁磊,黄志恩,罗高权,姚晖,吴新荣
脑卒中是指急性起病,由于脑局部血液循环障碍所导致的神经功能缺损综合征。脑卒中分为出血性脑卒中和缺血性脑卒中,后者约占脑卒中患者的80%,多伴有多种危险因素。非心源性缺血性脑卒中主要特指动脉粥样硬化性脑梗死、腔隙性梗死或隐源性脑梗死,是脑卒中复发的高危人群。
对于发生脑卒中或短暂性脑缺血发作(transient ischemic aは ack,TIA)的高危患者应尽早开始治疗[1]。除早期溶栓外,抗血小板药物是急性非心源性缺血性脑卒中(acute non-cardiac ischemic stroke,AIS)急性期治疗中唯一具有循证医学证据的治疗手段[2]。而非心源性TIA后尽早抗血小板治疗实际上是早期二级预防的重要手段,对于防止脑卒中再发和其他血管事件有重要意义。作为抗血小板药物,阿司匹林和氯吡格雷[3]的作用已得到充分评估,其在脑梗死复发中的预防作用已得到国内外众多临床试验的证实。1997年同步发表的两个大规模随机对照研究[4],即国际脑卒中试验(IST)和中国急性脑卒中试验(CAST),共纳入发病48h内的AIS患者近4万例,确认了阿司匹林治疗AIS的有效性和安全性。国内外指南一致推荐:对于非溶栓的急性缺血性卒中患者,应在发病后48h内尽早应用阿司匹林;而对于接受溶栓的患者,为避免严重出血风险,应在溶栓后24h再开始使用阿司匹林。
尽管阿司匹林在AIS和TIA治疗中确立了奠基石的地位,但其净效益并不理想,也未曾明显减少致残率。同时,少数患者可因发生阿司匹林抵抗或不耐受而无法使用阿司匹林。因此,国内外一直在探索阿司匹林之外的抗血小板药物或抗血小板治疗方案。而CURE、PCI-CURE和CREDO等试验结果显示,对于急性冠脉综合征及心血管重建术患者,在长期应用阿司匹林的基础上,短期合并氯吡格雷可进一步降低事件发生率。但对AIS患者,阿司匹林与氯吡格雷联合应用能否替代阿司匹林单用,能否取得更好的疗效还存在争议。本文旨在对双联抗血小板治疗AIS的疗效和安全性进行综述。
1 双联抗血小板治疗的作用机制
阿司匹林和氯吡格雷具有不同的作用位点,阿司匹林通过抑制血小板代谢过程中的环氧化酶发挥抗血小板作用,氯吡格雷则选择性及特异性干扰二磷酸腺苷(ADP)介导的血小板活化。研究证实,虽然阿司匹林对氯吡格雷抑制血小板聚集的作用没有影响,但氯吡格雷却增强了阿司匹林抑制血小板聚集的作用,因此,两药具有协同作用。
1.1 阿司匹林[5]阿司匹林是环氧化酶(cyclooxygenase,Cox)抑制剂,可使Cox的丝氨酸位点发生乙酰化而阻断Cox催化位点与底物的结合,导致Cox的永久失活,使血小板生成血栓素A2(thromboxane A2,TXA2)受到抑制。由于血小板没有细胞核就无法重新合成酶,所以Cox一旦失活就无法重新生成,因此阿司匹林对血小板的抑制作用是永久性的,直至血小板重新生成。但内皮细胞是有核细胞,失去活性的Cox可在数小时内重新合成。因此,从机制出发,血小板合成TXA2具有促栓活性,阿司匹林可抑制这种作用;而内皮细胞的前列环素2(prostacyclin,PGI2)合成具有抗栓作用,阿司匹林对其并无影响。因此,阿司匹林总体上发挥的是抗栓作用。
1.2 氯吡格雷 氯吡格雷为噻吩吡啶类抗血小板药物,在体内代谢后,其活性代谢产物可以选择性、不可逆地与血小板表面的ADP受体结合,使P2YI2发生不可逆性失活,减少ADP受体的结合位点,阻断ADP对腺苷酸环化酶的抑制作用,促进环腺苷酸(cyclic adenosine monophosphatec,AMP)依赖的舒血管物质磷酸蛋白(vasodilator phosphoprotein,VASP)的磷酸化,抑制纤维蛋白原与血小板糖蛋白(glycoprotein Ⅱb/Ⅲa Inhibitors,GPIⅡb/Ⅲa)受体结合,进而抑制血小板聚集。此外,氯吡格雷还能阻断继发性ADP介导的糖蛋白GPI Ⅱb/Ⅱa复合物活化后引发的血小板活化扩增,从而抑制其他激动剂诱导的血小板聚集。
2 双联抗血小板治疗:疗效和安全性
双联抗血小板治疗的疗效和安全性备受关注,国内外多个大型随机对照试验对此进行了研究,但结果相差甚远,现根据各试验的结果进行分类分析如下。
2.1 疗效并不优于单抗,增加出血风险 2004年,国际多中心、双盲、随机对照的氯吡格雷与近期TIA和缺血性脑卒中高危患者的动脉粥样硬化血栓形成管理研究(MATCH)[6],以近3个月内发生过缺血性脑卒中或TIA的高危患者为主要研究对象,共纳入7599例,随机分为氯吡格雷(75mg/d)联合阿司匹林(75mg/d)组和氯吡格雷(75mg/d)单药组,疗程共18个月。主要结局终点为:患者发生缺血性脑卒中、心肌梗死、血管性死亡或继发血管事件再住院。研究结果显示,双联抗血小板预防主要终点事件的疗效并不优于氯吡格雷单药组(RR降低6.4%,95% CI 4.6~16.5);但在安全性方面,双联抗血小板治疗组发生大出血事件者的比例却是氯吡格雷单药组的2倍(2.6% vs 1.3%,P<0.01),并且致死性出血的绝对危险率增加了1.3%。
2006年,美国心脏病学会(ACC)的一项随机、双盲临床试验,将氯吡格雷用于高动脉粥样硬化血栓形成风险和缺血稳定、处理和避免试验(CHARISMA)[7],此项试验由全球26个国家共同完成。随机入组1560例心血管病患者或具有多项心血管病危险因素的患者,其中约35%的患者在入组前5年内发生过脑血管疾病(其中约1/3为TIA)。该试验给予患者氯吡格雷(75mg)+小剂量阿司匹林(75~162mg)(联用组)或安慰剂+阿司匹林(75~162mg)(阿司匹林单药组),平均随访时间28个月。主要疗效终点为心肌梗死、脑卒中和血管性死亡。主要安全性终点为严重出血、中度出血、致命性出血和颅内出血。试验结果显示:对心脑血管事件一级预防和二级预防,阿司匹林单药组与联用组在主要疗效终点方面差异无统计学意义(6.8% vs 7.3%,RR 0.93,95%CI 0.83~1.05,P=0.22),联用组的中度出血发生率显著高于阿司匹林单药组(2.1%vs 1.3%,RR 1.62,95%CI 1.27~2.08,P<0.001)。
2011年,美国国家神经疾病与卒中研究所(NINDS)赞助的皮质下脑卒中二级预防试验(SPS3)[8]随机纳入了3020例北美、拉丁美洲和西班牙患者,分别接受氯吡格雷(75mg/d)联合阿司匹林(325mg/d)(联用组)和阿司匹林单药(阿司匹林单药组)治疗。所有患者在入组前6个月内均发生过症状性、经影像学证实的轻度皮质下小卒中。试验于2011年4月完成入组,2012年4月完成整个研究。2011年6月的数据分析显示,联用组和阿司匹林单药组的出血事件发生率分别为6.5%和3.3% (P<0.001),非中枢神经系统出血率分别为5.5%和2.5%;全因死亡率分别为5.8%和4.1% (P=0.04)。中期结果不支持将阿司匹林联合氯吡格雷用于皮质下小卒中的二级预防,所以该研究的联合抗血小板治疗被提前终止。
这些结果均支持了当前指南中的建议,不推荐脑卒中二级预防中联合应用阿司匹林和氯吡格雷,现在可推广至近期由MRI确诊发生轻型皮质下脑卒中、腔隙性脑卒中的患者。
2.2 疗效优于单抗,增加出血风险 2004年,MATCH研究[6]募集的患者大多数在急性期后较长时间才进入研究,错过了血管事件复发风险最高的时期,这无疑会降低联合治疗方案的优势。MATCH研究的亚组分析[6]发现,患者出血风险的增加发生在联合用药3个月后,且对于发病小于1周患者的疗效有优于大于1周患者的趋势,使致残性或非致死性脑卒中相对危险度降低了17%。
2006年,CHARISMA试验亚组分析[9]显示,在有心肌梗死、缺血性脑卒中或外周动脉疾病的患者中,与单用阿司匹林相比,联用阿司匹林和氯吡格雷可使心肌梗死、缺血性脑卒中或血管性死亡相对风险降低12%(P=0.04)。
2007年加拿大卡尔加里大学的脑卒中快速评估与TIA预防早期复发FASTER试验[10]入选对象为发病24h内的TIA或美国国立卫生研究院卒中量表(NIHSS)≤3分的小卒中患者392例,随机分为氯吡格雷(75mg/d)联合阿司匹林组(n=198)和阿司匹林单药组(n=194),采用意向治疗进行描述性分析。结果提示,与阿司匹林单用相比,阿司匹林与氯吡格雷联用虽然小幅度增加了症状性出血风险(3% vs 0%,P=0.03),但降低了脑卒中的绝对风险3.8%(RR 0.7,95% CI 0.3~1.2,P=0.19)。
2.3 疗效优于单抗,不增加出血风险 2005年英国圣乔治医学院开展了氯吡格雷和阿司匹林减少症状颈动脉狭窄血栓的CARESS试验[11],纳入标准为发病后3个月内(非早期干预)的107例有症状颈动脉狭窄且有微栓子信号(micro-emboli signal,MES)的患者,以MES为观察终点。结果显示,联合组出现MES的风险显著降低,缺血性脑卒中风险有降低的趋势,且未增加出血风险。荟萃分析发现,6例脑卒中复发均发生在阿司匹林单药组,而联合用药组无1例卒中复发(P=0.03)。
2010年在中国、新加坡、马来西亚和泰国人群中开展了一项前瞻性、国际多中心、随机、平行对照、盲法评价,应用氯吡格雷+阿司匹林减少脑梗死(CLAIR)的研究[12],比较氯吡格雷+阿司匹林与安慰剂+阿司匹林对脑动脉或颈动脉狭窄并由经颅多普勒(transcranial doppler,TCD)监测发现MES的急性缺血性脑卒中或TIA患者的疗效。研究纳入NIHSS<8、发病<7d的症状性颅内动脉狭窄伴有微栓子的患者100例。结果显示,在以颅内大动脉狭窄为主的急性缺血性脑卒中或TIA的亚洲患者中,氯吡格雷联合阿司匹林治疗较阿司匹林单药治疗对减少MES的作用更显著。联合治疗较单药治疗有降低脑卒中复发的趋势,还能显著降低治疗7d内的卒中复发风险(P=0.03)。两组患者均未发生严重出血并发症和死亡。氯吡格雷+阿司匹林组有2例发生皮肤黏膜轻度出血,安慰剂+阿司匹林组有2例患者卒中复发。
与MATCH研究结果相似,CLAIR研究也显示急性缺血性脑卒中发病7d内双联抗血小板治疗不会增加出血风险[13]。由于脑缺血事件的患者在90d内复发脑卒中的风险最高,这个结果提示在理论上存在一个短期联合治疗的时间窗。因而假设对缺血性脑卒中或TIA患者,如其出血性风险较小(如小卒中),早期短时联合应用阿司匹林及氯吡格雷将有进一步提高疗效且不增加出血风险的可能性。
2010年,北京天坛医院领衔进行的CHANCE试验[14]是在急性小卒中或TIA患者进行积极抗血小板治疗的一项随机、双盲、多中心、安慰剂对照试验。将5170例中国急性TIA或小卒中患者随机分为2组,分别接受为期3个月的氯吡格雷(负荷剂量300mg,随后75mg/d,在最初21d期间联合应用阿司匹林75mg/d)或阿司匹林(75mg/d)单药治疗。主要疗效终点为在3个月时发生任何脑卒中(缺血性或出血性)患者的百分比,试验在随机分组的当天、21d和90d时点进行随访。该试验结果表明,同时接受阿司匹林和氯吡格雷双抗治疗患者的脑卒中复发率更低。90d随访时,双抗治疗组患者无卒中(包括缺血性和出血性卒中)生存的风险比(HR)为0.68(95%CI 0.57~0.81,P<0.001)。对于联合次要终点事件(卒中、心肌梗死、血管性死亡),HR为0.69(95%CI 0.58~0.82,P<0.001)。两组患者发生出血性脑卒中风险类似(均为0.3%)。两组患者严重出血性事件发生率类似(均为0.2%)。虽然双抗治疗组轻微出血的发生率更高(1.2% vs 0.7%),但并无任何信息提示双抗治疗的不安全性。
2.4 在研的临床试验 2010年开始的POINT试验[15]是一项随机、双盲、多中心临床试验,该研究纳入4150例患者(仅限于发病12h内的TIA或缺血性脑卒中NIHSS≤3分的患者)参与为期90d的研究,试验预计研究时间超过5年。患者随机分为氯吡格雷联合阿司匹林组和阿司匹林单药组,主要疗效终点是在3个月时发生任何脑卒中(缺血性或出血性)患者的百分比。分析氯吡格雷75mg/d(负荷剂量为600mg)联用阿司匹林50~325mg/d能否有效降低缺血性血管事件(缺血性脑卒中、心肌梗死和缺血性血管性死亡)的发生,以及能否提高生存率。初步研究结果报道了新的缺血性血管事件(90d以内的缺血性脑卒中、心肌梗死或缺血性血管性死亡)的发生情况,主要安全性结局是大出血,包括症状性颅内出血[16]。有关本试验的最终结果我们拭目以待。
3 双联抗血小板治疗的应用
近几年国内外指南关于联用或单用阿司匹林和氯吡格雷的推荐意见见表1。虽然其中加拿大指南推荐将阿司匹林和氯吡格雷早期短期应用于小卒中或TIA,但仅限于出血风险不高的人群,且证据级别有限(Ⅱ级推荐,C级证据)。
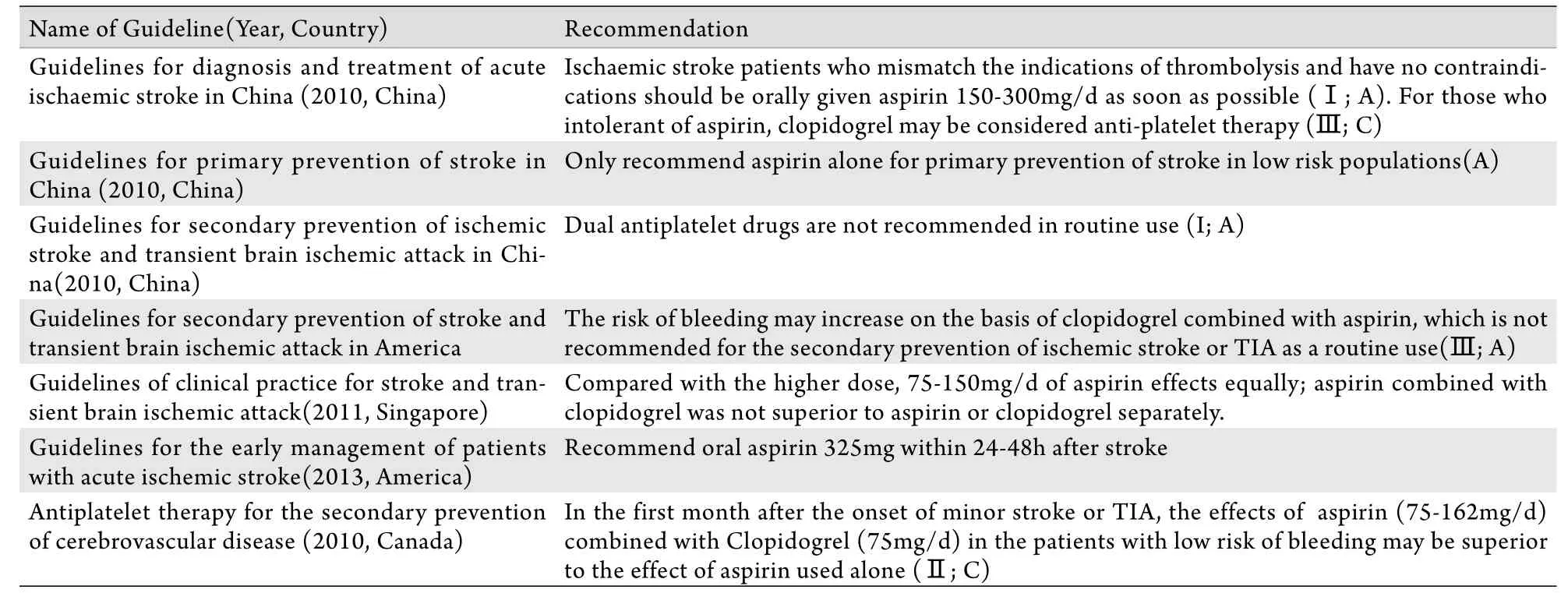
表1 国内外指南对于阿司匹林和氯吡格雷联用的建议Tab.1 The worldwide guideline suggestions for combined use of aspirin and clopidogrel
4 小 结
MATCH和CHARISMA、SPS3等研究均显示,在预防脑缺血事件中,双联抗不优于单抗,联用组的出血发生率明显增高;而FASTER、CLAIR、CARESS和国内试验均肯定了联合使用阿司匹林和氯吡格雷的疗效。但在FASTER、CLAIR和CARESS试验中,由于存在各种缺陷,如样本量小、适应证局限(仅限于小卒中或TIA、出血危险小的患者)、使用非临床事件(经颅多普勒超声所见微栓子信号)作为软指标,由此无法确切证明联合治疗与单用阿司匹林的优劣,并且联合治疗还会增加出血风险[18]。
对于缺血性脑卒中和TIA急性期发作患者,尤其是轻症患者,虽有证据提示早期、短程联合应用阿司匹林和氯吡格雷的益处,但证据尚不充分,且各研究中出血风险增加提示联合使用阿司匹林和氯吡格雷对此类患者存在潜在危害,需要更多针对这类问题的试验进一步研究论证。因此,对于目前临床在缺血性脑卒中急性期联用阿司匹林和氯吡格雷治疗的案例,应加强药学监护,注意出血和血液学的不良反应,并且关注联合用药出现的不良反应叠加,从而加强对患者的用药教育。在治疗过程中一旦出现出血的临床症状,应立即调整用药方案。
[1]Fei YJ, Zhao ZX, Fan WN, et al. Influential factoors of sleep disorders in acute stage of mild stroke and efficacy analysis of drug intervention for insomniacs[J]. Med J Chin PLA, 2010,35(2): 212-215.[费英俊, 赵忠新, 范伟女, 等. 轻度脑卒中急性期睡眠障碍影响因素和失眠者药物干预的疗效分析[J].解放军医学杂志, 2010, 35(2): 212-215.]
[2]Xu AD, Li YX, Hung LA. Advances in early anti-platelet therapy in patients with ischemic stroke and transient ischemic attack[J].Chin J New Drugs, 2011, 20(11): 968-972.[徐安定, 黎泳欣, 黄立安. 急性缺血性卒中/短暂性脑缺血发作的早期抗血小板治疗研究进展[J]. 中国新药杂志, 2011, 20(11): 968-972.]
[3]Liu TF, Zhang XL, Cai WZ, et al. Studies on the correlation of PON1 gene rs854572 single nucleotide polymorphism to clopidogrel resistance[J]. Med J Chin PLA, 2012, 37(10): 982-986.[刘滕飞, 张效林, 蔡文芝, 等. PON1基因rs854572单核苷酸多态性与氯吡格雷抵抗的相关性研究[J]. 解放军医学杂志, 2012, 37(10): 982-986.]
[4]Chen ZM, Sandercock P, Pan HC, et al. Indications for early aspirin use in acute ischemic stroke a combined analysis of 40 000 randomized patients from the chinese acute stroke trial and the international stroke trial[J]. Stroke, 2000, 31(6): 1240-1249.
[5]Ke G, Ling L. Mechanism and application of antiplatelet drugs[J]. Chin Pract Med, 2012, 39(6):104-105. [高珂, 李凌.抗血小板药物作用机制及应用[J]. 中国实用医刊, 2012,39(6): 104-105.]
[6]Diener HC, Bogousslavsky J, Brass LM, et al. Aspirin and clopidogrel compared with clopidogrel alone after recent ischaemic stroke or transient ischaemic attack in high-risk patients (MATCH): randomised, double-blind, placebocontrolled trial[J]. Lancet, 2004, 364(9431): 331-337.
[7]Bhatt DL, Fox KA, Hacke W, et al. Clopidogrel and aspirin versus aspirin alone for the prevention of atherothrombotic events[J].N Engl J Med 2006, 354(16): 1706-1707.
[8]SPS3 Investigators, Benavente OR, Hart RG, et al. Effects of clopidogrel added to aspirin in patients with recent lacunar stroke[J]. N Engl J Med, 2012, 367(9): 817-825.
[9]Hankey GJ, Johnston SC, Easton JD, et al. Effect of clopidogrel plus ASA vs. ASA early after TIA and ischaemic stroke: a substudy of the CHARISMA trial[J]. Int J Stroke, 2011, 6(1):3-9.
[10]Kennedy J, Hill MD, Ryckborst KJ, et al. Fast assessment of stroke and transient ischaemic attack to prevent early recurrence(FASTER): a randomised controlled pilot trial[J]. Lancet Neurol, 2007, 6(11): 961-969.
[11]Cohen SN. Letter regarding article by Markus et al, "Dual antiplatelet therapy with clopidogrel and aspirin in symptomatic cardiac stenosis evaluated using doppler embolic signal detection: the clopidogrel and aspirin for reduction of emboli in symptomatic carotid stenosis (CARESS) trial"[J]. Circulation,2005, 112(20): e325.
[12]Wong KS, Chen C, Fu J, et al. Clopidogrel plus aspirin versus aspirin alone for reducing embolisation in patients with acute symptomatic cerebral or carotid artery stenosis (CLAIR study):a randomised, open-label, blinded-endpoint trial[J]. Lancet Neurol, 2010, 9(5) : 489-497.
[13]Huang YN. Implications of CLAIR Research for the treatment of acute ischemic stroke [J]. Int J of Cerebr Dis, 2010, 18(1): 1-3.[黄一宁. CLAIR研究对急性缺血性卒中治疗的启示[J].国际脑血管病杂志, 2010, 18(1):1-3.]
[14]Wang Y, Johnston SC, CHANCE Investigators. Rationale and design of a randomized, double-blind trial comparing the effects of a 3-month clopidogrel-aspirin regimen versus aspirin alone for the treatment of high-risk patientswith acute nondisabling cerebrovascular event[J]. Am Heart J, 2010, 160(3): 380-386.
[15]The Clinical Coordinator Center (CCC) based in the UCSF Stroke Sciences Group (SSG), and the NINDS NETT Network.Platelet-Oriented Inhibition in New TIA and minor ischemic stroke (POINT) Trial. http://www.pointtrial.org/
[16]Johnston SC, Easton JD, Farrant M, et al. Platelet-oriented inhibition in new TIA and minor ischemic stroke (POINT) trial:rationale and design[J]. Int J Stroke, 2013, 8(6): 479-483.
[17]Fischer U, Baumgartner A, Arnold M, et al. What is a minor stroke[J]? Stroke, 2010, 41(4): 661-666.
[18]Zhang ST. Strategy for prevention of gastrointestinal bleeding induced by combined use of aspirin plus clopidogrel[J]. Chin J Pract Intern Med, 2011, 31(5): 336-337.[张澍田. 阿司匹林和氯吡格雷所致胃肠道损伤的防治策略[J]. 中国实用内科杂志, 2011, 31(5): 336-337.]
