健脾燥湿止泻法治疗小儿秋季腹泻临床观察
2014-10-29北京宣武中医医院100050李淑兰
北京宣武中医医院(100050)李淑兰
北京儿童医院(100045)李歆
小儿秋季腹泻流行于秋冬季节,主要由轮状病毒引起。主要临床表现为发热,频繁呕吐、水样腹泻、轻度脱水和酸中毒。全球每年因轮状病毒感染导致的死亡人数超过60万,给社会造成巨大的经济负担[1],该病于10~12月份为流行的高峰期,6月龄至2岁的小儿为易感人群。我科自2011年9 月~2013年12 月,采用健脾燥湿止泻中药治疗小儿秋季腹泻112例,疗效满意,现报告如下。
1.资料与方法
1.1 一般资料 选取2011年9月至2013年12月门诊患儿112例,随机分为两组,治疗组56 例,男31例,女24例,年龄6个月至2岁,病程0.5至2.5天。其中,伴发热13例,呕吐19例,伴轻度脱水36例;对照组56 例男32例,女25例,年龄6个月至2岁,病程0.5至2.5天。其中,伴发热14例,呕吐20例,伴轻度脱水35例;各两组患儿在性别、年龄、发病时间及临床症状积分方面无显著性差异,具有可比性(P>0.05)。

附表1 中医证候积分表
1.2 诊断标准
1.2.1 西医诊断标准 病例选择诊断参照《诸福棠实用儿科学》第7版中秋季腹泻的诊断标准[2]:发病季节为秋冬季;多发生于6~24个月婴幼儿;病初1~2天常发生呕吐,随后出现腹泻;大便次数增多、量多、水分多,黄色水样或蛋花样便带少量粘液,无腥臭味;常并发脱水、酸中毒及电解质紊乱;大便显微镜检查偶有少量白细胞,大便轮状病毒检测阳性。
1.2.2 中医医诊断标准 参照国家中医药管理局制定的《中医病证诊断疗效标准》中小儿泄泻(伤食型、风寒型)的诊断标准[3]。
1.3 纳入标准 ①符合小儿秋季腹泻西、中医诊断标准;②检验科报告支持;③年龄6月至2周岁;④患者家属知情并同意签字。
1.4 排除标准 合并有心血管、肝、肾和造血系统严重疾病者;非轮状病毒感染的其它腹泻;重度脱水、昏迷、休克腹泻患儿。
1.5 治疗方法
1.5.1 治疗组 予健脾燥湿止泻中药口服,基本方:苍术、陈皮、茯苓、白豆蔻、木香、厚朴、生甘草、车前子,剂量随年龄调整。伴发热者,加荆芥、防风;伴呕吐者,加半夏、竹茹、砂仁;食欲差者,加鸡内金、山楂.剂量随年龄增减,每天1剂,煎2次,混合浓缩至100ml温药,少量频服,不拘次数,疗程5d,停止服药后进行疗效评估。
1.5.2 对照组 予口服思密达(Smecta,法国Beaufour IPSEN制药集团,进口药品注册证号X940267)、妈咪爱(国药准字S20020037药品生产单位:北京韩美药品有限公司)根据年龄、体重按常规剂量服用。两组均根据病情给予口服补液或静脉补液,纠正水电解质、酸碱失衡。共治疗5天。停止服药后进行疗效评估。
1.6 观察指标
1.6.1 临床症候包括大便次数,粪便性状,呕吐,精神,肛门情况(积分见附表1)。
1.6.2 疗效指标 ①主要临床观察指标:包括证候疗效和总体疗效和随访结束时复发人数;②主要西医实验室观察指标:第2天分别检测上述实验室指标。
1.6.3 安全性指标 第2天分别检测包括治疗前后血常规,便常规,肝功(ALT),肾功(CR,BUN)安全性指标。
1.6.4 观察时间
2 中医证候评分
2.1 ①治疗组于1天、3天、5天记录中医症状,于第5天判定中医证候疗效。②对照组于1天、3天记录中医症状,于第5天判定中医证候疗效。③于随访结束(2天)记录复发人数。
2.2 中医症候积分标准[4]中医证候积分参考如附表1,主证:大便次数,粪便性状按轻(3分)、中(6分)、重(9分)积分;次证:呕吐,精神,饮食,肛门按轻(1分)、中(2分)、重(3分)积分。
2.3 疗效评价标准[4]中医疗效判定标准参照2002年卫生部《中药新药临床研究指导原则(试行)》疗效评价标准:①临床控制:临床症状、体征消失或基本消失,证候积分减少≥95%;②显效:临床症状、体征明显改善,证候积分减少≥70%;③有效:临床症状、体征均有好转,证候积分减少≥30%;④无效:临床症状、体征无明显改善,甚或加重,证候积分减少<30%。 注:根据尼莫地平法判定中医证候总疗效。计算公式为:[(治疗前积分—治疗后积分)/治疗前积分]×100%。
2.4 统计方法 所有病例资料予以输入计算机进行数据统计。数据采用均数±标准差(±s)表示。计量资料:采用单因素的方差分析、t检验;计数资料:采用卡方检验,等级资料采用Epidata分析。并采用SPSS16.0软件进行统计处理。P<0.05为差异有统计学意义。P<0.01差异有显著性统计学意义,P>0.05无显著性差异。
3 结果
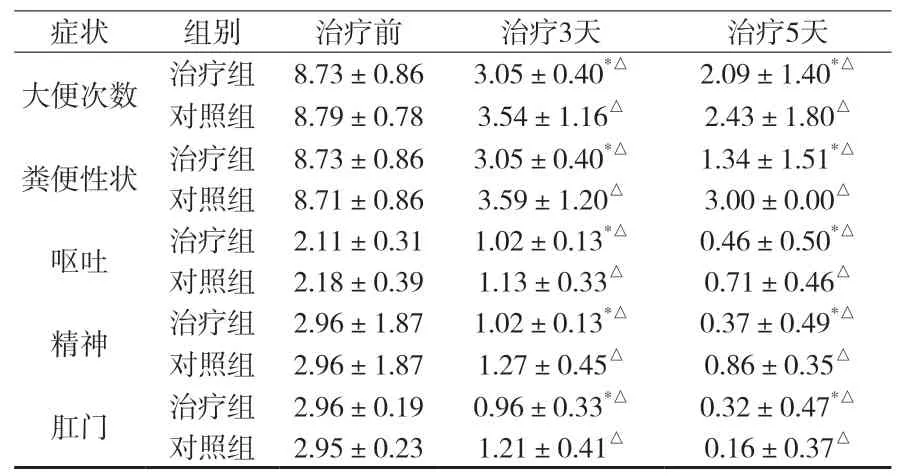
附表2 治疗前后两组症状积分比较(±s)

附表3 治疗组和对照组总体疗效比较
3.1 研究结果
3.1.1 治疗前后两组症状积分比较,结果见附表2。
3.1.2 治疗组和对照组总体疗效比较,结果
见附表3。
3.2 两组总体疗效比较
从附表2中我们可以看出,治疗3天,治疗组与对照组患儿在大便次数、粪便性状、呕吐、精神、肛门症状均明显减轻,治疗组在上述症状治疗效果明显优于对照组,具有统计学意义(P<0.05),治疗后,两组患儿所有观察症状量化指标较好,治疗组在大便次数、粪便性状、呕吐、精神、肛门症状缓解上优于对照组,具有统计学意义(P<0.05)。
从附表3中我们可以看出,数据经尼莫地平法进行定性分析,治疗组在治疗小儿秋季腹泻总体疗比较有显著性差异(P< 0. 05) 。治疗组明显优于对照组,轻中度小儿秋季腹泻经中药健脾燥湿止泻法治疗后,效果优于常规西药治疗。
4 讨论
小儿秋季腹泻主要由轮状病毒引起,粪便中含有大量病毒,可进行实验室检测明确诊断。小儿感染轮状病毒后,可潜伏1~3 d。在消化道症状出现前,部分患儿可先出现上呼吸道症状。部分患儿呕吐发生在腹泻之前,呕吐频繁者,常不易进食,容易引起脱水、酸中毒及电解质紊乱,严重者可出现精神症状甚至昏迷、休克。由于患儿年龄小,病势急,现代医学缺乏有效的抗病毒药物,因此采用中医中药治疗小儿秋季腹泻优势明显。本病属于中医“泄泻”范畴,方中苍术辛烈温燥,健脾燥湿,厚朴苦温辛燥,可燥湿行气,消除胀满。此二药合用,则燥湿运脾, 行气除湿力量增强。陈皮入脾经,辛行温通,理气健脾燥湿。白豆蔻辛温,可化湿行气,温中止呕。茯苓甘、淡、平,利水渗湿之力较强,并且入脾经,可健脾安神。车前子甘寒,利尿渗湿止泻,利小便而实大便。木香为调气之品,辛行苦泄温通,善通行脾胃之滞气,辛行苦降,善行大肠之滞气。甘草,调和诸药,并增强益气健脾和中之力。诸药合用使脾运得健,湿气得以分利温化,泄泻自止。自古就有“无湿不成泄”之说。因此,临床中用健脾燥湿止泻法治疗小儿秋季腹泻,效果满意,值得临床应用。
