伪膜性肠炎致反复消化道大出血的诊断与治疗
2014-10-21张曙光孙同文薛娅罗永刚刘韶华贠文晶马尚超张晓娟
张曙光 孙同文 薛娅 罗永刚 刘韶华 贠文晶 马尚超 张晓娟

DOI:10.3760/cma.j.issn.1671-0282.2014.09.025
基金项目:郑州大学第一附属医院青年创新基金项目;河南省卫生科技创新人才工程专项基金
作者单位:450052 郑州,郑州大学第一附属医院综合ICU(张曙光、孙同文、罗永刚、刘韶华、贠文晶、马尚超、张晓娟);郑州市骨科医院ICU(薛娅)
通信作者:孙同文,Email:suntongwen@163.com
伪膜性肠炎(pseudomembranous enteritis)又称抗生素相关性肠炎[1]2025-2027,是在抗生素应用期间或之后,肠道菌群失调,难辨梭状芽胞杆菌大量繁殖,产生毒素,引起结肠和小肠急性纤维素渗出性炎症,黏膜表面覆有黄白或黄绿色伪膜而得名[2]。主要临床表现为腹泻、发热,导致消化道大出血的病例并不多见,本文结合收治病例,分析该病的临床表现、诊断和治疗。
1 资料与方法
患者男性,35岁,以“胸闷、腹泻伴发热1周”于2013年5月入郑州大学第一附属医院。1周前无明显诱因出现发热、胸闷、腹泻,体温波动在38 ℃左右,腹泻约8次/d,呈水样便,伴腹痛,泻后减轻,无脓性及果冻样便,当地医院给予口服思密达、应用头孢类抗生素,腹泻症状减轻,但持续发热、胸闷加重,并出现头晕、乏力,腹胀、呕吐等肠梗阻表现转本院,以“发热待查”急诊入院。查体:T 37.5 ℃,P 100次/min,R 20次/min,BP 100/75 mmHg(1 mmHg=0.133 kPa),发育正常,营养不良,神志清,表情痛苦,皮肤颜色苍白,弹性差,肺部听诊右下肺少量湿啰音,心脏听诊无异常,腹部膨隆,叩诊呈鼓音,肠鸣音8次/min。化验:总蛋白48.5 g/L,白蛋白24 g/L,球蛋白24.5 g/L,谷丙转氨酶88 U/L,外院胸部CT提示,右下肺炎、双侧胸腔积液。初步诊断:①脓毒血症并多脏器功能损伤;②重度低蛋白血症;③结缔组织病?④腹腔感染?
入院查血常规WBC 12.6×109/L,RBC 4.12×1012/L,HGB 117 g/L,NE 93.3%,PLT 185×109/L,总蛋白34.9 g/L,白蛋白15.9 g/L,球蛋白19 g/L,谷丙转氨酶71 U/L,谷草转氨酶61 U/L,总胆红素60.4 μmol/L,直接胆红素54.3 μmol/L,肿瘤标志物CA125 140.20 U/mL。凝血功能:活化部分凝血活酶时间(APTT)51 s,血沉(ESR)10 mm/h,C-反应蛋白(CRP)94.13 mg/L,降钙素原(PCT)2.14 ng/mL,伤寒杆菌抗原、副伤寒杆菌抗原均阴性,胸部、腹部CT提示两肺炎症改变,双侧胸腔积液、心包积液,小肠梗阻、腹腔积液,肠系膜多发淋巴结肿大。
治疗上入院后给予头孢米诺抗感染,保护肝功能及纠正贫血等处理,效果不佳,入院第7天突然出现大量暗红色血便、休克,转入综合ICU。急查血常规WBC 17.4×109/L,RBC 1.3×1012/L,HGB 40 g/L,NE 95.7%。给予大量输血、补液等处理,并急诊行肠系膜动脉造影未见明显活动性出血。入院第8天因腹膜炎行剖腹探查:距屈氏韧带约10 cm空肠约14 cm坏死,成紫黑色,肠管浆肌层裂开,肠腔内较多血凝块,肠腔扩张,病理结果提示为小肠坏死(图1A、B),其余腹腔及肠管探查未见异常,切除包括坏死段在内的60 cm空肠。
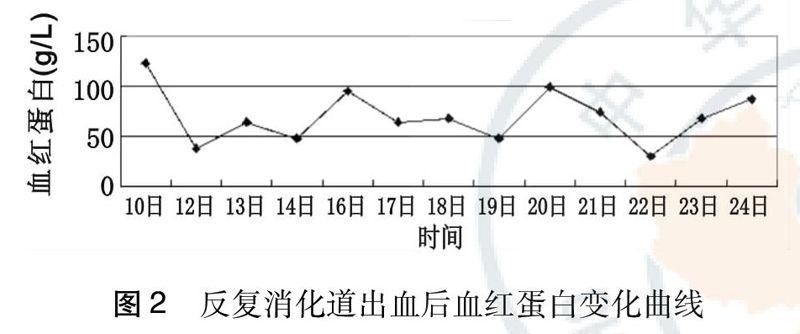
术后多次输血并继续完善检查,抗中性粒细胞胞浆抗体(anti-neutrophil cytoplasmic antibodies, ANCA)、抗核抗体(antinuclear antibody, ANA)均为阴性,抗酸染色、结核感染T细胞斑点试验(T-SPOT)及PCT未见明显异常。术后第4天、第9天再次出现大量便血(图2),因反复不能纠正的消化道大出血给予内科药物治疗、两次介入手术造影及一次外科手术,效果不佳,后再次行剖腹探查术并术中空肠、回肠肠镜检查见距吻合口约100 cm空肠内见凝血块,胃、十二指肠及远端肠管至回盲部未见活动性出血;后查结肠镜示(图1C、D)结肠多发溃疡,符合伪膜性肠炎表现。
明确诊断后治疗上给予万古霉素0.25 g Q6h经肠道应用,补充肠道益生菌,肠内营养并丙氨酰谷氨酰胺肠内应用,病情逐渐改善,复查WBC 6.9×109/L,RBC 3.61×1012 /L,HGB 110 g/L,NE 87.1%,总蛋白66.3 g/L,白蛋白32.5 g/L,前白蛋白196 mg/L,贫血纠正、营养指标改善。共住院54 d,住院期间共输悬浮红细胞82 U、冷沉淀182 U、冰冻血浆10 300 mL、血小板1个治疗量。1个月后随访一般情况稳定。半年后随访,于出院6个月后再次出现消化道大出血、失血性休克,当地住院抢救治疗无效死亡。
2 讨论
伪膜性肠炎多发生于老年人、危重症、免疫功能低下及外科大手术后等患者[3],是一种主要侵犯结肠,临床报道也可以侵犯小肠的急性肠黏膜坏死、纤维素渗出性炎症。难辨梭状芽胞杆菌是主要致病菌,相关感染病死率較高[4],可达6%~30%,且有增加趋势。截止目前,大多数学者认为难辨梭状芽胞杆菌及其所产生的肠毒素和细胞毒素是引起伪膜性肠炎的主要原因。
2.1 临床表现
伪膜性肠炎多发生在抗生素应用的早期或停用抗生素1周以内,主要症状为腹泻,可出现下腹痛,伴有腹胀、恶心、呕吐,容易误诊;严重者可有脓毒症表现,并出现消化道穿孔、大出血等严重并发症。难辨梭状芽胞杆菌大量繁殖可产生A、B两种毒素,毒素A为肠毒素,可使肠壁出血、坏死、液体蓄积;毒素B为细胞毒素,可直接损伤壁细胞,造成伪膜性肠炎,可以在肠毒素的基础上加重肠黏膜损伤并直达肠壁肌层引起肠道功能紊乱,加重腹泻,也可导致肠壁出血、坏死。肠镜可证实肠黏膜改变。本例患者考虑为伪膜性肠炎导致消化道大出血,文献报道较少,应引起重视。该患者伪膜性肠炎合并消化道大出血原因可能为:第一,难辨梭状芽胞杆菌产生毒素可造成局部肠黏膜血管壁通透性增加,致使组织缺血坏死,坏死组织脱落,引起出血。第二,结肠多发深部溃疡可侵袭溃疡底部静脉或动脉引起出血。
2.2 诊断与鉴别诊断
诊断较为困难,确诊多依赖结肠镜检查[5]:整个结肠黏膜病理性充血、黏膜下层病灶病理性出血和糜烂。抗生素治疗期间或停用抗生素后,突然出现腹泻或便血,应考虑到本病[1]2025-2027。疑诊病例应送难辨梭状芽胞杆菌培养,最近已经开展毒素A或毒素B的水平测定。及时行纤维结肠镜检查能早期明确诊断,了解病变的范围和严重程度。轻者仅可见黏膜充血水肿,重者可见黏膜散在浅表糜烂,伪膜呈斑点样分布,部分脱落的区域可见溃疡形成;腹部平片可见肠麻痹或肠扩张,但临床缺少特异性,诊断价值低。气钡双重造影有肠穿孔危险,风险高。临床应注意与溃疡性结肠炎、急性出血性坏死性肠炎相鉴别。前者多有病史,后者病变部位以空肠及回肠多见,少数病例全胃肠道受累,腹部平片可见局限性小肠积气及液平面,结肠镜检查可见全结肠内大量鲜血,但不能发现出血病灶[1]2014-2016。本例患者既往体健,无特殊病史,入院后临床主要问题为大量血便伴呕血,入院影像学资料提示有肠梗阻表现,手术探查可见阶段性小肠坏死并穿孔,均支持急性出血坏死性肠炎可能,后多次出现消化道大出血,病情凶险,行结肠镜检查支持伪膜性肠炎的诊断。
2.3 治疗
立即停用原有抗生素,可口服或静脉应用甲硝唑,但对于严重病例应积极选择性消化道去污染术(selective decontamination of digestive tract, SDD),胃肠道给予万古霉素,出现肠梗阻时可直肠给药,用或不用静脉滴注甲硝唑,是严重、有并发症艰难梭菌感染的治疗方案[6],但为达到胃肠道内高浓度,万古霉素不宜静脉给药;而Bartlett[7]认为口服甲硝唑或万古霉素临床疗效差异并无统计学意义,但在病情严重时胃肠道给予万古霉素[8],原因是甲硝唑有导致菌群失调风险。同时补充肠道益生菌或大肠杆菌灌肠治疗。随着重症医学专业的发展,危重患者的治疗水平得到提高,也出现了更多更严重的抗生素应用带来的二重感染及继发损害,甲硝唑的疗效已经减退,万古霉素经肠道不被吸收,是目前认为治疗伪膜性肠炎最有效的药物。
近年来,无论是肠道手术患者或重症患者中丙氨酰谷氨酰胺的应用被关注较多,也是临床研究的方向之一,但在经肠道补充静脉制剂丙氨酰谷氨酰胺的应用及临床效果方面国内外尚较少有文献报道。有学者观察到静脉补充丙氨酰谷氨酰胺可以减少肠上皮细胞损伤和增加RhoA表达促进肠黏膜修复[9]。但由于稳定性较差,尚缺乏静脉丙氨酰谷氨酰胺肠内应用的报道,丙氨酰谷氨酰胺在对肠病的治疗尤其是伪膜性肠炎的治疗中可能起着重要的作用。相比其他原因引起的消化道出血,伪膜性肠炎合并反复消化道大出血者不需严格禁食,应早期积极小剂量肠内营养应用。本例患者在明确诊断伪膜性肠炎后经空肠营养管给予静脉丙氨酰谷氨酰胺制剂20 g/d,理论上丙氨酰谷氨酰胺可减少肠上皮细胞的损伤并促进肠黏膜修复,但目前尚缺乏伪膜性肠炎方面的相关文献报道。
该患者伪膜性肠炎并反复出现消化道大出血,病情凶险。临床上应用抗生素后出现腹泻,合并消化道大出血,应考虑到伪膜性肠炎致消化道大出血可能,尽早做肠镜明确诊断,积极选择性消化道去污染术,早期肠内营养,调节菌群失调,减少并发症。
参考文献
[1]陈灏珠,林果为.实用内科学[M].北京:人民卫生出版社,2009.
[2]Yim SY, Koo JS, Kim YJ,et al. Rifampin-induced pseudo-membranous colitis with rectosigmoid sparing[J]. Clin Endosc, 2011,44(2):137-139.
[3]李楠,沙立娜,朱建華,等.伪膜性肠炎的内镜与临床特征研究[J].临床消化病杂志,2009,21(3):178-180.
[4]Hota SS, Achonu C, Crowcroft NS,et al. Determining mortality rates attributable to clostridium difficile infection[J].Emerg Infect Dis,2012,18(2):305-307.
[5]Denlz K, Coban G, Ozbakir O, et al. Pseudomembranous collagenous colitis [J]. Turk J Gastroenterol, 2012 ,23(1):93-95.
[6]Surawicz CM, Brandt LJ, Binion DG, et al. Guidelines for diagnosis, treatment, and prevention of clostridium difficile infections[J]. Am J Gastroenterol, 2013, 108(4):478-498.
[7] Bartlett JG. Clinical practice: Antibiotic-associated diarrhea[J]. N Engl J Med, 2002,346(5):334-339.
[8]Shetler K, Nieuwenhuis R, Wreh SM, et al. Decompressive colonoscopy with intracolonic vancomycin administration for the treatment of severe pseudomembranous colitis [J]. Surg Endosc, 2001,15(7):653-659.
[9]Santos AA, Braga-Neto MB, Oliveira MR, et al. Glutamine and alanyl-glutamine increase RhoA expression and reduce Clostridium difficile toxin-a-induced intestinal epithelial cell damage [J]. Biomed Res Int,2013,8(10):1155-1168.
(收稿日期:2014-05-12)
(本文编辑:郑辛甜)
P1049-1050
