术前盆腔外照射放疗与术前新辅助化疗联合手术治疗局部晚期ⅠB2~ⅡB期宫颈癌疗效对比
2014-10-11黄雪芳黄世金冯菊明陆俏梅
黄雪芳,黄世金,冯菊明,陆俏梅
(广东省农垦中心医院妇产科,广东湛江524002)
宫颈癌是世界第四大导致妇女死亡的恶性肿瘤,在2011年,超过85%的新发病例和死亡病例发生在发展中国家,其中也包括中国[1]。宫颈癌的治疗主要以手术为主,辅以放化疗等综合疗法。宫颈癌综合治疗报道较多,但放疗特别是盆腔外照射放疗,大多是对有高危因素者行术后放疗,或对宫颈癌晚期患者结合腔内放疗行根治性放疗,目前疗效肯定。而体外照射放疗对减少宫旁浸润及盆腔淋巴结转移起到很好的作用,所以对于Ⅱb期的宫颈癌患者术前采取外照射放疗能很好地改善宫旁条件,争取手术机会。新辅助化疗常用于局部晚期宫颈癌或有高危因素患者的术前辅助治疗,可缩小肿瘤体积,清除微转移灶,提高手术切除率和局部肿瘤控制率[2]。目前关于术前放疗与术前新辅助化疗的选择仍存在争议[3],故本研究对术前行盆腔外照射放疗及行新辅助化疗的宫颈癌患者进行对比分析,探讨其对手术和预后的影响。
1 资料与方法
1.1 一般资料 选择2006年1月至2009年12月农垦中心医院收治的经盆腔检查和宫颈活检病理诊断为ⅠB2~ⅡB期的宫颈癌患者85例。根据术前辅助治疗情况分为两组:A组43例,年龄27~59(50.0±8.2)岁;B 组42 例,年龄 26~60(49.0 ±10.0)岁;两组患者的年龄、体质量指数、国际妇产科联盟(FIGO)分期和病理类型等一般资料比较差异均无统计学意义(P >0.05)(表1),具有可比性。
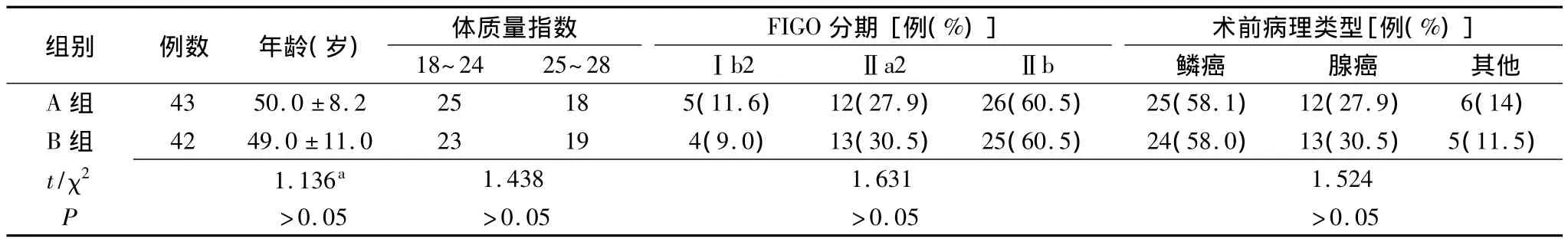
表1 两组宫颈癌患者一般资料的比较
1.2 方法
1.2.1 术前盆腔外照射放疗联合手术治疗 A组患者行术前盆腔外照射放疗。放疗方法采用6 MV的X线直线加速器,肥胖者可选10~15 MV,行盆腔前后对穿照射放疗,每日1次,每周5次,每次2 Gy,放疗量为36~50 Gy。放疗结束后2~3周在腰硬联合麻醉下行宫颈癌根治术(手术方式均为Ⅱ型子宫切除加盆腔淋巴结清扫术,主刀及一助均为同一批人):对皮肤进行常规消毒后,在腹部正中部位切口,将腹腔打开后切断子宫圆韧带,分离阔韧带,再对髂血管与闭孔淋巴组织进行清扫,对盆腔内脏与腹下神经进行保护,打开输尿管与骶子宫韧带间的腹膜间隙,将自主神经丛予以分离后,进行子宫切除。
1.2.2 术前新辅助化疗联合手术治疗 B组患者术前行新辅助化疗。化疗方案有紫杉醇+顺铂,或多西他赛+顺铂,或5氟尿嘧啶+顺铂,化疗疗程2~3个。化疗结束后3~4周在腰硬联合麻醉下行宫颈癌根治术(手术方式同前)。
1.3 疗效判定标准 完全缓解:宫颈部肿瘤消失完全;明显缓解:宫颈部肿瘤缩小1/2以上;无变化:宫颈部肿瘤缩小1/2以下或增大1/4以内;恶化:宫颈部肿瘤增大1/4以上或有新发病灶。其中完全缓解及明显缓解之和计入总有效[4]。
1.4 统计学方法 应用SPSS 17.0软件对数据进行统计分析,计量资料用均数±标准差(±s)表示,两组间比较采用成组设计的t检验,计数资料比较采用χ2检验,等级资料比较采用秩和检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者放化疗疗效的比较 A组有效率为79.1%。B组有效率为61.9%,A组的化疗疗效优于B组,差异有统计学意义(u=6.215,P <0.05)(表2)。
2.2 两组患者手术情况和术后情况的比较 A组术中出血量、手术前后血红蛋白差值显著低于B组(P<0.05),A组术后盆腔淋巴转移率为9.30%、阴道切缘残留率为0、宫颈深肌层浸润率30.23%、宫旁浸润率为6.98%,分别低于B组的21.43% 、4.76%、50%、21.43%(P <0.05)(表 3)。

表3 两组宫颈癌患者手术情况和术后情况的比较
2.3 两组患者术后复发率和生存率的比较 A组术后1、3年复发率分别为23.3%、48.8%,B组术后1、3年复发率分别为38.1%、61.9%,A组术后复发率明显低于B组;A组3年生存率为83.7%,B组3年生存率为73.8%,A组3年生存率高于B组,差异均有统计学意义(P<0.05)(表4)。

表4 两组宫颈癌患者术后复发率和生存率的比较 [例(%)]
A组:术前盆腔外照射放疗联合手术治疗;B组:术前新辅助化疗联合手术治疗
3 讨论
宫颈癌术前放疗或化疗的目的是缩小肿瘤,特别是外生型,降低癌细胞的活性,减少手术引起的癌播散的机会,缩小手术范围,减少术中出血量,便于手术顺利进行。Fu等[5]认为术前体外照射放疗能缩小肿瘤体积,使手术获益,减少盆腔复发率,提高生存率。Ferrandina等[6]认为术前体外放射治疗的优势在于减少宫旁浸润及盆腔淋巴结转移,在降低术后盆腔复发率方面,外照射优势较明显。赵淑萍等[7]认为术前新辅助化疗可提高手术切除率和症状改善率,化疗后肿瘤直径较化疗前有不同程度的缩小,所有手术患者均能顺利切除病灶并达到切缘距离病灶1 cm以上,术前新辅助化疗可提高宫颈癌的近期疗效,成为治疗该病的一种新手段,具有重要的临床意义。叶春萍等[8]认为紫杉醇+顺铂方案是Ⅰb2~Ⅱb期宫颈腺癌患者术前新辅助化疗的有效方案,可缩小肿瘤体积,降低淋巴结转移率及复发率,延长患者生存时间。本研究结果显示,A组总有效率高于B组(P<0.05);A组术中失血量、手术前后血红蛋白差值低于B组(P<0.05),可能与外照射后盆腔部分毛细血管、淋巴管狭窄闭锁导致手术中出血量渗液量减少有关。经术前放疗,不仅原发肿瘤明显缩小,有的甚至消失,同时可消除肿瘤周围炎症,使宫旁间隙复宽,宫旁组织弹性好转,还可消灭亚临床病灶,降低肿瘤细胞增殖能力,减少手术所致的肿瘤种植及血行播散,故术前盆腔外照射放疗在宫颈深肌层浸润率、宫旁浸润率、盆腔淋巴转移率、阴道切缘残留率方面低于术前新辅助化疗,两组手术过程基本顺利,提示术前放疗后或术前化疗后2~3周手术较为合适。
综上所述,对于局部晚期ⅠB2~ⅡB期宫颈癌的宫颈癌患者,经盆腔外照射放疗后仍有手术机会,且不会明显增加手术难度,延长手术时间,不会明显影响术后患者的恢复;且外照射放疗后的患者,盆腔部分毛细血管、淋巴管狭窄闭锁,减少了术中出血量及渗液量;外照射放疗后肿瘤缩小明显,宫旁改善明显,切缘残留低于新辅助化疗组,降低了术后盆腔复发率,提高了术后生存率。
[1]Jemal A,Bray F,Center MM,et al.Global cancer statistics[J].CA Cancer J Clin,2011,61(2):69-90.
[2]吕娟,刘志鹏,范裕如.新辅助化疗治疗宫颈癌31例临床观察[J].实用妇产科杂志,2006,22(8):468-471.
[3]曹霞,何国照,杨宇星.术前新辅助化疗和术前放疗与单纯手术治疗局部晚期宫颈癌疗效对比分析[J].现代医药卫生,2012,28(19):2899-2900,2902.
[4]Wei LC,Wang N,Shi M,et al.Clinical outcome observation of preoperative concurrent chemoradiotherapy/radiotherapy alone in 174 Chinese patients with local advanced cervical carcinoma[J].Onco Targets ther,2013,6:67-74.
[5]Fu JH,Gao Z,Ren CC,et al.Comparison of clinical efficacy of three different neoadjuvant approaches(chemotherapy combined vaginal intracavitary irradiation,neoadjuvant chemotherapy alone or radiotherapy)combined with surgery for patients with stageⅠb2 and Ⅱa2 cervical cancer[J].Asian Pac J Cancer Prev,2013,14(4):2377-2381.
[6]Ferrandina G,Legge F,Fagotti A,et al.Preoperative concomitant chemoradiotherapy in locally advanced cervical cancer:Safety,outcome,and prognostic measures[J].Gynecol Oncol,2007,107(1 Suppl 1):S127-S132.
[7]赵淑萍,王泽华.巨块型宫颈癌ⅠB2~ⅡB期68例术前全身新辅助化疗的近期疗效观察[J].中国实用妇科与产科杂志,2006,22(4):271-273.
[8]叶春萍,余宁珠.Ⅰb2~Ⅱb期宫颈腺癌患者术前新辅助化疗的疗效观察[J].现代医学,2012,40(5):562-565.
