护理干预对大鼠脊髓损伤后运动功能修复的影响
2014-09-27宋碧英第三军医大学护理学院野战护理学教研室重庆400038
宋碧英,李 巍 (第三军医大学护理学院野战护理学教研室,重庆 400038)
脊髓损伤(spinal cord injury,SCI)是一种严重的中枢神经系统创伤,将导致损伤节段以下运动和感觉功能障碍,致残率和致死率较高[1-2],受伤者的年龄为31~50岁[3],是严重危害人类健康的损伤。脊髓损伤治疗包括减轻继发损伤、促进修复再生和发挥残留功能3个方面,治疗方法主要有手术治疗、药物治疗、高压氧治疗、细胞移植治疗、基因治疗等。对脊髓损伤急性期的处置往往以手术治疗为主,但手术无法解决患者全部功能障碍问题,术后仍面临损伤平面以下的肢体无法正常活动、感觉异常以及大小便功能障碍等问题,护理工作在脊髓损伤救治链中起到重要作用。目前临床早期康复护理中已较为广泛地应用运动康复护理结合常规护理来预防关节功能障碍、废用性肌萎缩等,但缺乏基础研究证据。有动物实验研究提示脊髓损伤后常规护理可明显提高实验动物生存率、改善生存质量[4-5];国内外有关护理干预对脊髓损伤后运动功能修复的基础研究报道较少。本研究拟采用随机对照实验,对脊髓损伤后大鼠进行护理干预,通过BBB(Basso Beattie Bresnahan)评分、斜坡试验、腓肠肌肌电反应和肌湿重检测,以观察护理干预对脊髓损伤后大鼠运动功能的恢复程度,初步探讨运动功能康复护理干预在修复损伤脊髓功能中的作用,为临床护理提供依据。
1 材料与方法
1.1 实验动物及分组
选用清洁级健康SD大鼠60只(雌雄不限,购自第三军医大学实验动物中心),体质量(200±10)g,随机分为A、B、C共3个组,每组20只。A为正常对照组,B为实验对照组,C为实验组,每组分术后1 d、7 d、30 d、60 d等4个时相点。B组脊髓损伤后给予协助排尿、排便等常规护理;C组脊髓损伤后给予协助排尿排便、人工按摩膀胱与腹部以建立排尿与排便反射、双下肢关节被动运动和肌肉按压、皮肤护理等护理干预措施;A组不给予处理。
1.2 动物模型制备
B组和C组采用切割型制备脊髓损伤模型,方法为:将大鼠用3.5%水合氯醛,按体质量行腹腔注射麻醉(300~350 mg/kg),脊髓定位后,行术区备皮(范围:10 cm×2 cm),消毒后沿脊柱正中切开皮肤,分离肌肉,咬骨钳咬去椎板,充分暴露脊髓后用刀片在L4水平行脊髓完全横断,逐层缝合关闭伤口,模型制作完成。
1.3 护理干预措施
各组动物均单笼饲养、自由进食与饮水、定时清洁笼具与更换垫料、保持适宜室温。B组和C组术后每日1次、连续3 d注射青霉素钠20万单位防感染,协助排尿、排便等常规护理;C组除常规护理之外,还给予人工按摩膀胱与腹部、关节活动度训练和肌肉按摩训练等被动运动训练,护理干预均于损伤后立即进行,以后2个月内护理干预均为每日3次、10分钟/次。大鼠双后肢被动关节活动度训练具体包括髋被动屈伸、髋被动外展内收、膝被动屈伸、膝被动外展内收、踝被动背屈跖屈训练,以维持和改善关节活动度;肌肉按压训练早期主要以向心性和环形交替按摩足部、小腿、大腿各肌肉群以减少双后肢水肿及增加血液循环。
1.4 观察指标
1.4.1 死亡率记录 每天观察记录各组大鼠死亡情况,并及时补充各组大鼠,确保无缺失。
1.4.2 BBB评分与斜坡实验 各组5只大鼠分别于术后1 d、7 d、30 d和60 d采用BBB评分法及斜坡试验进行后肢运动功能评分。BBB评分方法[6]如下:所有观察均在上午9时进行,评价前均排空膀胱,以免因膀胱充盈而影响活动,观察时间为4 min,取左右两侧评分的平均值作为最后评分。斜坡试验[7]测定方法:将大鼠身体轴线垂直与斜板纵轴放置于自制斜板上,大鼠头朝斜板抬高侧,斜板倾斜角度从0°开始缓慢上升,记录大鼠停留在斜板上维持至少5 s时的最大斜板角度,每次升高5°,每次测试3遍,取平均值。
1.4.3 腓肠肌肌电反应检测 用RM6240多道生理信号采集处理系统(成都仪器厂)对每组5只大鼠分别于术后1 d、7 d、30 d和60 d各时相点行左小腿腓肠肌肌电反应检测,刺激电极、参考电极、记录电极均置于腓肠肌,各电极间距约0.5 cm,给予手动刺激,刺激强度为见肌肉有轻微收缩反应,各参数选取为:生物电、扫描速度为5 ms/div、灵敏度为100 μV、时间常数为0.02s、波宽为0.1ms、滤波频率为3kHz、波幅单位为μV。
1.4.4 腓肠肌肌湿重的测定 每组术后1 d、7 d、30 d和60 d各取5只大鼠断头处死后,完整切下左小腿腓肠肌,立即用电子天平(精确度为0.01 g)测试大鼠左侧腓肠肌肌湿重,比较失神经腓肠肌萎缩程度。
1.5 数据收集及统计处理
采用SPSS 19.0统计软件包进行数据的统计学处理,计量资料采用均数±标准差()表示,各组间比较采用多个样本均数比较的单因素方差分析,P<0.05表示差异有统计学意义。
2 结果
2.1 实验大鼠死亡率
在观察期间,A组大鼠无死亡,死亡率为0;B组死亡12只,死亡率为60%;C组死亡6只,死亡率为30%。死亡大鼠已及时补充,无脱失值。
2.2 大鼠双后肢行为学变化
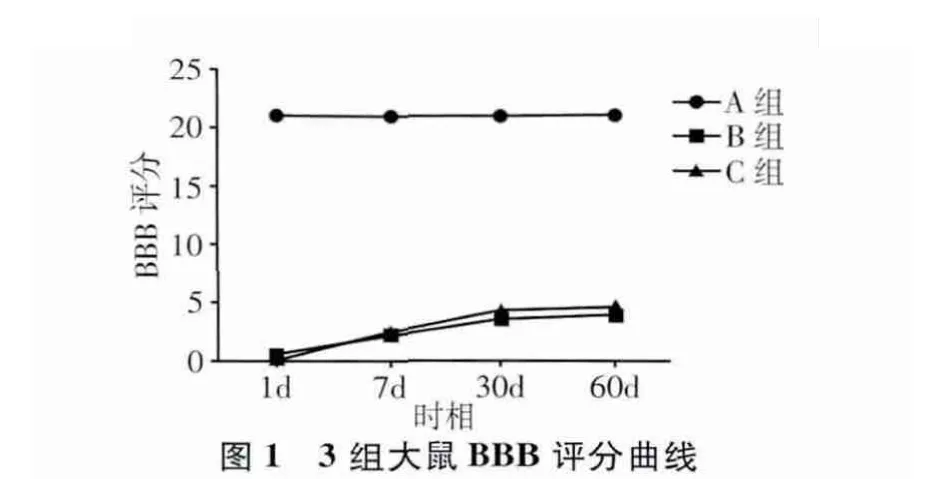
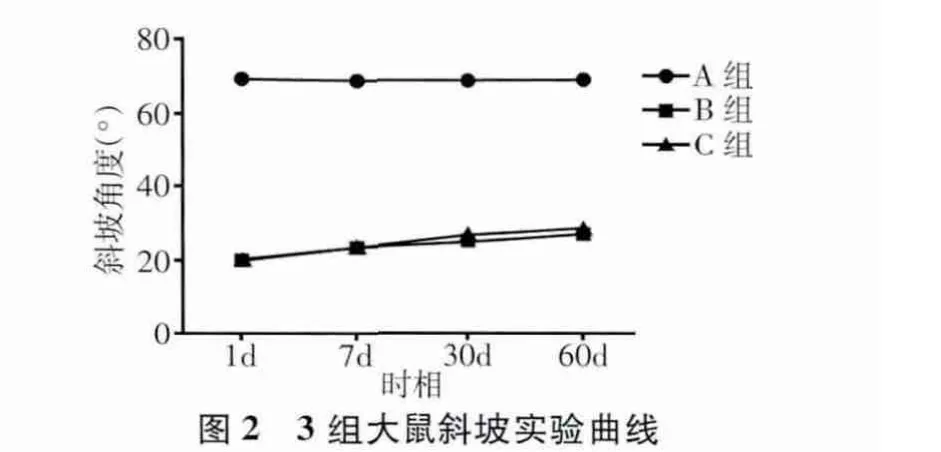
大鼠BBB评分和斜坡实验结果基本一致,脊髓损伤后完全性后肢瘫痪的大鼠随着护理干预的跟进和时间的推移逐渐恢复部分运动功能。术后1 d双后肢运动功能几乎完全消失,随着存活时间的延长,分值逐渐上升,30 d内恢复程度较大,30~60 d时恢复的速度明显变缓慢,且C组较B组有显著提高,差异有统计学意义,但均较正常组低(表1、表2)。图1、图2为BBB评分和斜坡实验的曲线趋势图。
2.3 大鼠腓肠肌肌电反应测定结果
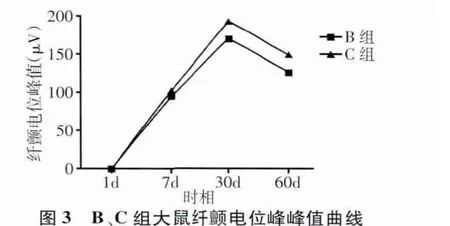
A组大鼠左侧腓肠肌肌电反应正常,未见纤颤电位。B、C组1 d时呈静息电位,7 d后出现纤颤电位,其同一时相点波幅C组较B组高。纤颤电位结果见表3和图3。
2.4 大鼠腓肠肌肌湿重测定结果
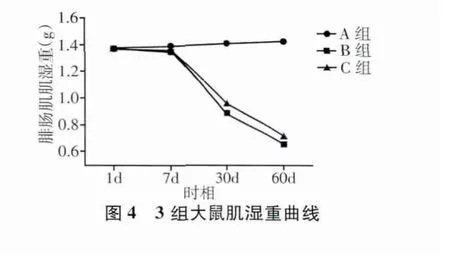
本研究腓肠肌肌湿重结果显示,A组为正常对照组。B组和C组术后1 d肌湿重下降不明显,随着失神经支配时间的延长,与A组相比,B组肌湿重减轻十分明显,C组肌湿重减轻程度趋缓(表4、图4)。
表1 3组大鼠各时相点BBB评分比较(,n=5,分)
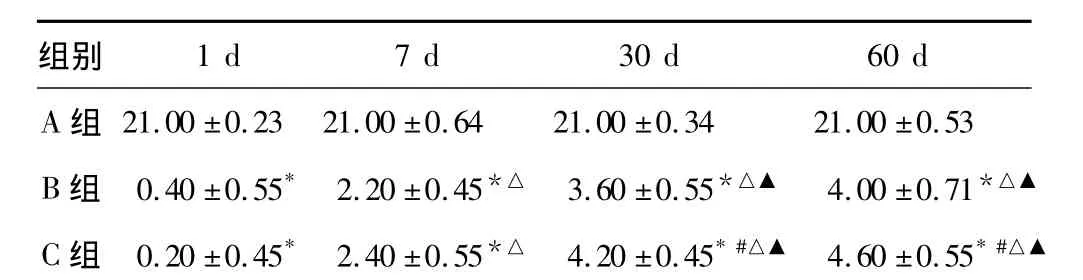
表1 3组大鼠各时相点BBB评分比较(,n=5,分)
*:与A组比较,P <0.01;#:与 B 组比较,P <0.05;△:与1 d比较,P <0.01;▲:与7 d比较,P <0.01
表2 3组大鼠各时相点斜坡试验角度比较(,n=5,°)
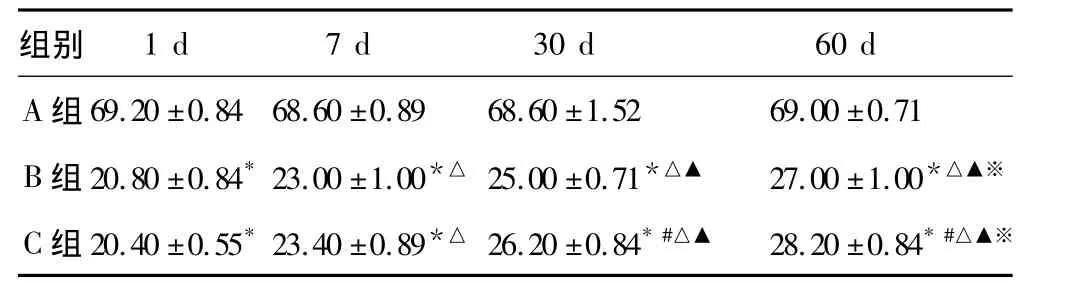
表2 3组大鼠各时相点斜坡试验角度比较(,n=5,°)
*:与A组比较,P <0.01;#:与 B 组比较,P <0.05;△:与1 d比较,P <0.01;▲:与 7 d比较,P <0.01;※:与 30 d比较,P <0.05
表3 B、C组大鼠肌电反应纤颤电位波幅比较(,n=5,μV)

表3 B、C组大鼠肌电反应纤颤电位波幅比较(,n=5,μV)
*:与 B 组比较,P <0.05;#:与7 d比较,P <0.05;△:与7 d比较,P <0.01;▲:与30 d比较,P <0.05
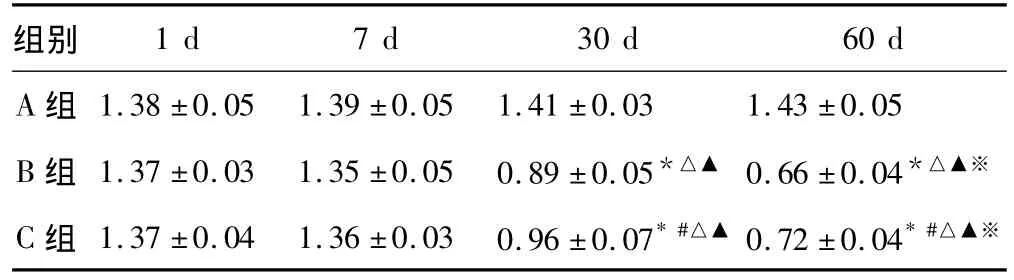
表4 3组大鼠不同时相点腓肠肌湿重比较(g)
3 讨论
脊髓损伤后神经功能的恢复和重建是脊髓损伤修复研究的核心问题。大量的基础研究和临床实践提示:不断重复的运动训练可诱导神经肌肉的部分重塑,从而对功能恢复起重要作用[8-10]。本研究显示,脊髓损伤后及时有规律的护理干预能较好地改善脊髓损伤后大鼠的生存质量,提高大鼠生存率,与林扬元等[5]的报道一致。在脊髓损伤修复的评价中,行为学观察是研究大鼠脊髓损伤较直观有效的方法,BBB评分及斜坡试验主要是观测脊髓损伤后大鼠后肢的活动及肌力的恢复情况。本研究中的BBB评分与斜坡试验结果显示,B组、C组大鼠脊髓损伤后前期双后肢运动功能几乎完全消失,术后1~7 d的行为学观察差别不大;随着存活时间的延长,分值逐渐上升,而30 d内运动功能恢复程度较大,30~60 d时恢复的速度明显变缓慢,表明早期有针对性的各关节被动运动、肌肉按压、皮肤护理等刺激性护理干预对运动功能有明显的改善作用,这也许与脊髓步行中枢模式发生器(central pattern generator,CPG)的存在有关[11];另外,组内比较还提示,护理干预对脊髓损伤后大鼠行为学影响主要集中在术后30 d内,表明脊髓休克期过后或病情平稳后,应尽早介入相关功能恢复的护理干预,被动促进肌肉的活动,尽量保持大鼠后肢关节的灵活性,防止后肢关节僵硬的出现,利于后肢运动功能恢复。
脊髓损伤后大鼠肌电反应变化的纤颤电位波幅是反映失神经骨骼肌特性的一个重要电生理指标。Kraft[12]研究证实,骨骼肌纤颤电位波幅越大,肌肉萎缩程度越轻。本研究显示,大鼠脊髓损伤后护理干预可影响大鼠肌电反应纤颤电位波幅,B组和C组均于伤后7 d出现纤颤电位,30 d时C组波幅较B组高,提示运动功能护理干预对脊髓损伤后大鼠后肢腓肠肌萎缩有一定的延缓作用。另外,各组腓肠肌湿重的检测结果也佐证了有效的护理干预可以延缓肌肉萎缩。
综上所述,脊髓损伤后早期介入护理干预有助于延缓肌肉萎缩进程,保持下肢关节的活动度,以改善运动功能,促进损伤脊髓功能的部分恢复。
[1]Burns AS,O'Connell C.The challenge of spinal cord injury care in the developing world[J].Spinal Cord Med,2012,35(1):3 -8.
[2]Pershouse KJ,Barker RN,Kendall MB,et al.Investigating changes in quality of life and function along the lifespan for people with spinal cord injury[J].Arch Phys Rehabil,2012,93(3)413 -419.
[3]Van den Berg ME,Castellote JM,Mahillo-Fernandez I,et al.Incidence of spinal cord injury worldwide:a systematic review[J].Neuroepidemi-olog,2010,34(3):184 -192.
[4]蔚洪恩,王春芳,李鹏飞,等.大鼠脊髓T11段全横断损伤模型的建立及护理[J].山西医科大学学报,2007,38(6):484 -487.
[5]林扬元,王 玮.大鼠脊髓横断伤后护理对生存质量及功能评分的影响[J].局解手术学杂志,2006,15(6):361 -362.
[6]Basso DM,Beattie MS,Bresnahan JC.A sensitive and reliable locomotor rating scale for open field testing in rats[J].Neurotrauma,1995,12(1):1-21.
[7]Rivlin AS,Tator CH.Objective clinical assessment of motor function after experimental spinal cord injury in rat[J].Neurosurg,1997,47(4):577-581.
[8]Gail FF,Sue AS,Hugues B.Neuromotor and musculoskeletal responses to locomotor training for an individual with chronic motor complete AISB spinal cord injury[J].Spinal Cord Med,2008,31(5):509 -521.
[9]Sarah AD.Activity-dependent plasticity:implications for recovery after spinal cord injury[J].Trends in Neurosciences,2008,11(8):410 -418.
[10]黄志翾,饶 莹,曾 茜,等.运动训练治疗大鼠脊髓损伤的Meta分析[J].局解手术学杂志,2014,23(2):152 -156.
[11]张 缨,纪树荣.脊髓步行中枢模式发生器[J].中国康复理论与实践,2006,12(12):1017 -1020.
[12]Kraft GH.Fibrillation potential amplitude and muscle atrophy following peripheral nerve injury[J].Muscle Nerve,1990,13(9):814 -821.
