软通道钻孔引流结合尿激酶治疗硬膜外血肿可行性分析
2014-09-16金卫星
金卫星
解放军第171医院 九江 332000
随着影像学诊断技术的发展及广泛应用,脑外伤尤其是硬膜外血肿患者从受伤至手术治疗后均能动态行无创CT或MRI检查,为更好的治疗提供依据[1]。本研究在影像学定位下实施微创软通道钻孔引流结合尿激酶治疗,取得一定临床效果,现报告如下。
1 资料与方法
1.1 一般资料 选择2009-01—2012-06我院收治的急性硬膜外血肿患者70例,随机分为2组各35例,观察组男21例,女14例,年龄29~56岁,平均(33.5±2.6)岁;入院时昏迷15例;致伤原因:车祸14例,跌倒15例,重物打击6例。对照组男20例,女15例,年龄27~57岁,平均(34.5±2.7)岁;入院时昏迷16例;致伤原因:车祸13例,跌倒17例,重物打击6例。2组性别、年龄、入院格拉斯哥评分及致伤原因等差异无统计学意义(P>0.05),具有可比性。
1.2 手术方法 所有患者术前均签署知情同意书,并在全身麻醉下完成手术,术前使用CT或MRI定位,根据影像学结果结合受伤部位,选择血肿最大层面确定OM线高度,标记后量取血肿最厚处前后径,定好头皮锥穿点,再结合颅底、蝶骨嵴及乳突气房等骨性标志对血肿部位进行再次定位,以更好地确认穿刺点位置的准确性,使用4mm快速颅锥钻逐层穿透头皮,颅骨放置10或12F脑室引流管置直至硬膜外血肿腔内,留置约3cm后妥善缝合,引流管放置成功后在无阻力下缓慢回抽并吸出硬膜外血肿尚未凝固部分,并通过引流管注入5mL生理盐水溶解后的3万~6万U尿激酶,之后夹管1h,复查头部CT,根据患者情况,最少间隔4h后再次逆行注入尿激酶,每日最多3次,定期复查头部CT,引流管留置时间最多5d。
1.3 研究方法及观察指标 观察组采用软通道钻孔引流方法,对照组则实施常规去骨瓣减压血肿清除术,比较2组住院时间、引流管留置时间、治疗期间并发症情况及治疗后不同时间格拉斯哥评分。
1.4 统计学处理 应用SPSS 13.0进行统计学处理,计量资料以均数±标准差(),2组间均数比较使用t检验,组间率的比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 2组住院时间、引流管留置时间比较 观察组住院时间显著短于对照组(P<0.05),同时引流管留置时间短于对照组(P<0.05)。
表1 2组住院时间、引流管留置时间比较 (d,)

表1 2组住院时间、引流管留置时间比较 (d,)
组别 n 35 9.3±1.8 2.6±0.8对照组 35 13.5±2.9 4.8±1.1 t总住院时间 引流管留置时间观察组18.637 20.361 P值值0.000 0.000
2.2 2组并发症情况比较 观察组再出血及引流管堵塞的几率显著低于对照组(P<0.05),2组发生颅内感染的几率差异无统计学意义(P>0.05)。
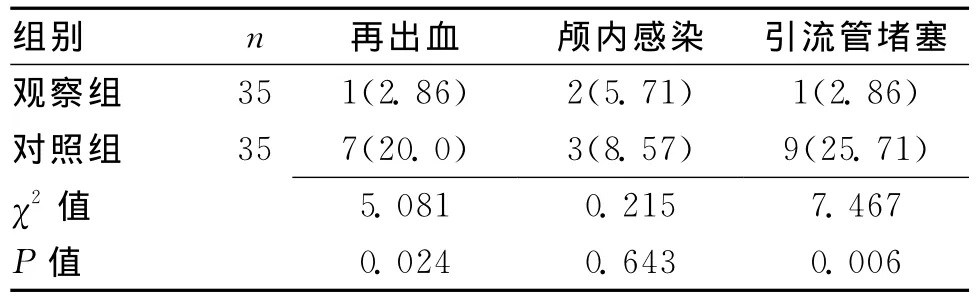
表2 2组并发症情况比较 [n(%)]
2.3 治疗后不同时间格拉斯哥预后评分比较 2组患者术前格拉斯哥评分差异无统计学意义(P>0.05);术后1d、2 d,观察组格拉斯哥评分显著高于术前(P<0.05),且高于对照组(P<0.05);术后3d,2组格拉斯哥评分差异无统计学意义(P>0.05)。
表3 治疗后不同时间格拉斯哥评分比较 ()

表3 治疗后不同时间格拉斯哥评分比较 ()
组别 n 术前 术后1d 术后2d 术后35 8.1±0.5 8.5±0.6 8.6±0.6 8.6±0.7对照组 35 7.5±0.4 7.2±0.4 7.3±0.4 8.4±0.6 t 3d观察组1.305 9.635 6.154 2.341 P值值0.156 0.013 0.033 0.635
3 讨论
微创软通道技术治疗急性硬膜外血肿简便、安全、有效,病程短,痛苦小,通过术前评估,严格掌握手术适应证,疗效可靠,节约医疗资源,可避免部分开颅手术,不受场地限制,可在急诊室、CT室、病房床头及手术室实施[2]。实施软通道钻孔引流的前提是术前进行影像学的精确定位,提高手术精准度,避免因定位不准导致的副损伤,影响治疗效果,甚至引起手术失败[3],所以,也对脑外科医师的熟练阅片能力及定位、定向能力提出更高要求。
急性硬膜外血肿出血一般在6h后大多处于完全停止[4]。本文发现,观察组住院时间显著短于对照组,引流管留置时间短于对照组,实施软通道钻孔引流微创手术治疗时机选择上一般不宜过早,在6h内实施手术联合使用尿激酶,处于血肿自我凝固过程,尿激酶对血肿的自凝有一定干扰,同时早期实施引流,血肿腔内压力骤降,血肿填塞止血丧失,从而增加了再出血的可能性,所以针对此类患者我们建议一般在发病后24h,血肿形态稳定后再实施微创软通道钻孔引流术。关于其剂量,目前国际上尚无统一标准,国内研究提示使用大剂量,如25万U单次给药,而国外学者建议2万~6万U小剂量多次重复给药法[5],更为有效溶解血肿,同时能减少再发血肿的几率,且不增加颅内感染,我们建议使用小剂量多次给予尿激酶,并进行动态影像学观察。国外研究提示,尿激酶与血凝块接触后一般在4h溶解达到最大[6],所以我们建议在给予尿激酶后可短时间夹闭软通道1 h左右,并在重复给药时根据血肿大小适当延长夹管时间,以达到最大溶解效果,同时减少给药次数,减少颅内逆行感染几率。本组所有患者注入尿激酶后均夹管1h以上,并根据血肿消除情况再次注入尿激酶,以加速纤维蛋白溶解,直至血凝块完全液化经引流管排出,达到清除血肿、减轻并缩短脑组织受压的目的[7]。观察组术后1d、2d,格拉斯哥评分高于术前与对照组。
综上,我们建议针对儿童硬膜外血肿,高龄合并严重心、肺、肝、肾功能障碍不能耐受麻醉及开放性手术者,软通道微创手术是治疗的首选;针对发病24h以上,无明显神志改变,格拉斯哥昏迷评分8分以上,排除脑疝的单纯硬膜外血肿者,且血肿量在100mL以内位于幕上血肿基本能使用微创治疗;对于对冲伤患者,在实施一侧开颅术后,另一侧出现迟发性硬膜外血肿者,在严格把握患者病情变化的同时亦可实施软通道引流术。而对于存在翼点处骨折致脑膜中动脉主干或其分支近端撕裂出血或凹陷骨折板障严重出血致急性硬膜外血肿,止血困难,病情发展快,宜开颅止血、清除血肿,任何部位及血肿量的急性外伤性硬膜外血肿已出现颞叶钩回疝或枕骨大孔疝表现者,以及CT显示血肿大、合并较重脑挫伤及脑水肿、中线严重偏移者,合并凝血机制障碍者应视为使用软通道钻孔引流术的禁忌证[8]。我们认为,对于具有行微创治疗条件的硬膜外血肿患者,实施软通道钻孔引流术,术后并发症少,恢复快,对患者创伤小,值得临床推广。
[1] Nelson JA.Local skull trephination before transfer is associated with favorable outcomes in cerebral herniation from epidural hematoma[J].Acad Emerg Med,2011,18(1):78-85.
[2] 冀志武,邵连彬,朱庆华 .微创软通道技术治疗急性硬膜外血肿95例分析[J].陕西医学杂,2010,39(5):590-591,601.
[3] 郭效,王本瀚,王庆宣 .微创穿刺引流术治疗急性硬膜外血肿86例[J].中国微创外科杂志,2009,6(10):789-790.
[4] 齐一龙,白咏,孙强 .急性硬膜外血肿选择性微创治疗[J].中国现代神经疾病杂志,2011,11(4):471-473.
[5] Park J,Kim GJ,Hwang SK.Thrombolytic evacuation of post-craniotomy epidural haematomas using closed suction drains:apilot study[J].Acta Neurochir(Wien),2008,150(4):359-366.
[6] Kim WJ,Hong YK,Yoo WH.Epidural hematoma mimicking transverse myelitis in a patient with primary antiphospholipid syndrome[J].Rheumatol Int,2008,28(7):709-712.
[7] 郭毅,吴坚 .钻孔置管尿激酶溶解治疗急性硬膜外血肿63例分析[J].齐齐哈尔医学院学报,2009,24(12):1 347.
[8] 滕宏伟,薛新潮,仇劲松 .外伤性硬膜外血肿微创清除引流术32例临床分析[J].中国实用医药,2009,4(35):64-65.
