高血压脑出血术后再出血原因分析
2014-09-16唐文国唐小平
唐文国 冯 凌 李 舜 唐小平 漆 建
川北医学院附属医院神经外科 南充 637000
高血压脑出血发病急,病死率及致残率均高[1]。治疗方法主要分内科保守治疗和外科手术干预。经多年的临床观察分析,对较大血肿进行外科手术治疗在提高患者的生存率和生活质量、改善患者的预后等方面明显优于内科治疗[2]。但外科手术后再出血是影响患者预后的主要原因。据文献报道,外科手术后再出血发生率为20%,病死率达50%。我科2000-01—2010-12共手术治疗基底节区高血压脑出血患者864例,术后再出血118例。现就手术时机、手术方式、血肿位置与形态、血压控制情况等与再出血的关系分析如下。
1 资料与方法
1.1 一般资料 本组864例,男562例,女302例;年龄38~76岁,平均54.2岁。入院时意识状态:GCS评分3~5分95例,6~8分311例,9~12分372例,13~15分86例。发病至手术时间≤7h132例,>7h732例。所有患者均行头颅CT扫描。出血部位:左基底节区376例,右基底节区488例,其中基底节出血破入脑室275例。出血量:采用多田公式计算,血肿≤30mL 42例,其余均>30mL。
1.2 治疗方法 本组均手术治疗,手术方式主要包括开瓣血肿清除术、开骨瓣血肿清除加去骨瓣减压术、小骨窗血肿清除术,术后均行血肿腔置管引流。
1.3 疗效评估 采用日常生活能力分级法(activity of daily living,ADL):Ⅰ级:完全恢复日常生活;Ⅱ级:部分恢复可独立生活;Ⅲ级:需要人帮助、扶拐可行走;Ⅳ级:卧床但保持意识;Ⅴ级植物生存状态。
2 结果
本组死亡154例(18.0%),Ⅰ级106例(12.3%),Ⅱ级209例(24.2%),Ⅲ级297例(34.4%),Ⅳ级92例(10.6%),Ⅴ级6例(0.7%)。本组术后术区再出血118例(13.7%),再出血发生时间均在术后72h内,术后6h发生再出血89例,占再出血的75.4%。再出血的判断标准为意识恶化、血压增高、减压窗压力增高,CT复查血肿量在30mL以上。再手术92例,术后死亡23例,放弃治疗26例(视为死亡),再出血后病死率达41.5%。
864例患者按发病至手术时间分为≤7h组和>7h组;将血肿最大层面外边缘据脑皮层的距离以2cm为界分为浅部组和深部组;按血肿形态如前后径是左右径的2倍以下且边界较规则者为形态规则血肿组,其余为形态不规则组;按不规则血肿的手术方式分为小骨窗开颅组和骨瓣开颅组;将术后和超早期手术后血压控制情况分为SBP≤140mmHg和>140mmHg 2组;其术后再出血情况比较见表1。经卡方检验,发现2组手术时间、血肿深度、血肿形态、血肿形态与手术方式、术后血压控制情况与术后再出血显著相关(P<0.01),超早期手术与术后血压控制情况无明显相关性(P>0.05)。
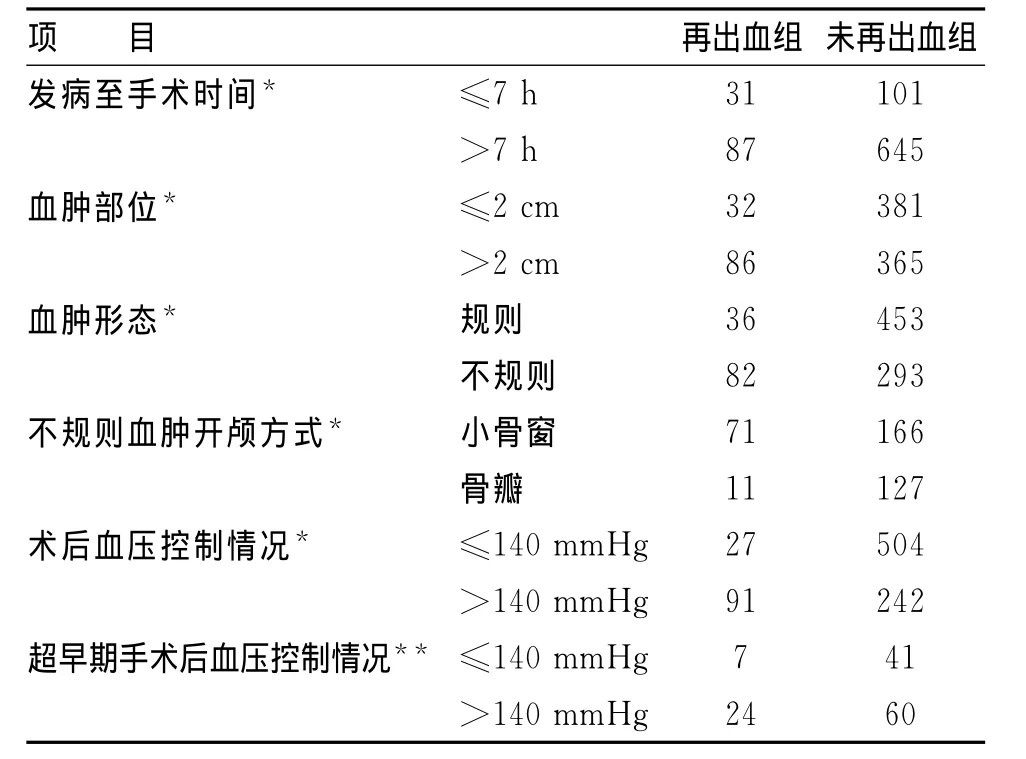
表1 再出血组和未再出血组临床特点比较 (n)
3 讨论
高血压脑出血可发生于基底节区、脑叶、脑干、小脑、丘脑等部位,但基底节区是最常见的出血部位,约占70%。发生于脑叶、脑干、小脑等部位的血肿,手术指征及处理方式均较明确。但发生于基底节区的血肿由于其病死率及致残率均高,治疗方法的探讨仍是临床研究的热点。大部分学者认为中重度高血压脑出血手术治疗优于保守治疗[2]。但具体手术指征及手术方式目前尚无统一意见。外科手术治疗的目的是解除血肿对周围脑组织的压迫,降低颅内压及尽早促进神经功能的康复。本组手术时机有早于7h手术者,手术方式有开骨瓣血肿清除术、小骨窗血肿清除术。何种患者适合哪种手术方式也尚无一致意见。但高血压脑出血存在明显的再出血和持续出血倾向。术后再出血既难以避免,又是增加病死率和致残率的最危险因素。本组通过对术后再出血患者的回顾性分析,对手术时机、手术方式、血肿形态及位置与再出血的关系进行研究,以期发现其相关性,指导临床治疗。
3.1 手术时机的选择 手术时机分为超早期(≤7h)、早期(7~72h)和慢性期(>72h)。目前有学者主张超早期手术。其理论基础认为:高血压脑出血一般在出血后30min形成血肿,6~7h血肿周围的脑组织由于血液凝固过程中产生的凝血酶、血浆蛋白等多种毒性物质的作用,使局面微血管缺血、痉挛、渗漏而致水肿,且随时间的延长加重。因此在血肿周围脑组织发生水肿之前(即出血后6~7h),及时进行血肿清除术,可使血肿周围脑组织的继发性损伤降至最低[3],有利于术后神经功能恢复。但高血压脑出血初期血肿区压力高于颅内压[4],对出血血管有压迫止血作用,如在血肿形成尚未稳定的情况下清除血肿,血肿对出血血管的填塞压迫作用解除,势必增加再出血的风险。Kazui等[5]通过分析204例高血压脑出血的CT资料发现,约16.6%的患者在6h内血肿扩大,6h后降为3.4%,24h后则为0。Morgenstem等[6]研究也认为,症状出现4h内手术清除血肿,止血困难,易复发出血,最后影响疗效。本组超早期手术132例,术后再出血32例,再出血发生率达23%,而晚于7h手术者再出血率为12%,差异有统计学意义(P<0.05)。同时超早期手术后再出血与术后血压控制情况无相关性。表明超早期手术再出血的主要原因系血肿的压迫作用的解除所致。再出血后血肿周围的脑组织将引起更严重的损害,更不利于术后神经功能恢复。同时内囊区血肿是否超早期手术就一定有利于神经功能恢复,尚无确切定论。基于此作者认为,除非血肿巨大、有脑疝表现而须立即行手术者,其余病情容许患者最好延至出血7h后手术,可降低再出血发生的风险。
3.2 血肿深度、形态与手术方式选择和再出血的关系 高血压脑出血的临床分型尚不统一。根据血肿部位、发病时间、病情、CT等情况分为多种类型[7]。但都未考虑到血肿主要有深度、形态等方面的不同。不同情况的血肿采取不同的手术方式是否可降低术后再出血的发生,相关报道较少。本组资料显示,深部血肿、形态不规则血肿采用骨窗开颅较骨瓣开颅术后易再出血。其原因主要系深部血肿位置深在,形态不规则血肿可能系存在多点出血所致,骨窗开颅因术野相对较小,皮质切口小,术中无法直视内壁出血点,对形态不规则血肿更难视清血肿全貌,难于彻底止血和充分清除血肿。而骨瓣开颅视野暴露相对较好,照明充分,能在直视下彻底清除血肿及液化坏死的脑组织,止血满意。因此,深部及不规则血肿最好采用骨瓣开颅血肿清除术,以减低术后再出血的风险。同时骨瓣开颅还可据术前病情,术中脑水肿及颅压下降情况,决定是否行去骨瓣减压术,以迅速降低颅内压、顺利度过术后反应期。
3.3 再出血与术后血压控制情况的关系 目前认为高血压脑出血的发生一般是由于脑小动脉粟粒状动脉瘤破裂出血所致,基底节区出血的责任动脉主要为豆纹动脉、脉络膜动脉。如在血肿清除后脑压随即降低,术后血压没得到很好控制,微小动脉瘤内外压差将明显增大,势必诱发微小动脉瘤破裂再出血。国内外较多学者认为术后血压波动与术后再出血发生率呈正相关[8]。本组资料也显示术后血压高于140 mmHg以上者易再出血。由此,当血肿清除后,脑压已降低,降低血压不致于导致脑的低灌注,为防治再出血,应将术后收缩压控制在140mmHg左右。尤其是术前意识障碍不深者,手术结束后随着麻醉状态的逐渐恢复,患者的血压将明显回升而导致术后短期内再出血。为尽量避免此情况的发生,麻醉结束后应立即使用微量泵,根据血压的情况调整用药量,使血压稳定在140mmHg左右。
总之,外科手术是治疗高血压脑出血的最主要手段,但术后再出血也是其主要并发症之一,一旦发生将明显增加其病死率和致残率。如何降低术后再出血几率是必须考虑的问题。我们认为,在手术时机上,除非必要,其手术最好在发病7h后再进行。手术方式应根据血肿的不同情况确定,深部和形态不规则血肿应采取骨瓣开颅,术后使用微量泵给药将血压较稳定地控制在140mmHg左右,将有利于术后减少再出血的发生,降低病死率。
[1] Anderson CS,Chakera TM,Stewart-Wynne EG,et al.Spectrum of primary intracerebral hemorrhage in Perth,Western Australia,19892 1990:incidence and outcome[J].J Neurol Neurosurg Psychiatry,1994,57(8):936-940.
[2] 毛群,勾俊龙,刘宗惠 .外科治疗脑出血:回顾与展望[J].国外医学神经病学·神经外科学分册,2003,30(5):420-423.
[3] 孙树杰,王心杰,陈雪梅,等 .高血压脑出血外科治疗现状及进展[J].大连医科大学学报,2004,22(4):300.
[4] Niizuma H,Suauki J.Stereotactic aspiration of protamine hemorrhage using a double track aspiration technique[J].Neurosurgery,1988,22(2):432-436.
[5] Kazui S,Naritomi H,Yamamoto H,et al.Enlargement of spontaneous intracerebral hemorrhage.Incidence and time course[J].Stroke,1996,27(10):1 783-1 787.
[6] Morgenstem LB,DemchukAM,Kim DH,et al.Rebleeding leads to poor outcome in ultra-early craniotomy for intracerebral hemorrhage[J].Neurology,2001,56(1):1 294-1 299.
[7] 马景鑑,杨树源,鲁玉华,等 .高血压脑出血的分型与治疗[J].中华神经外科杂志,1995,11(1):35-37.
[8] Chen SC,Feng G.Clinic investigation and logistic analysis of risk factors of recurrent hemorrhage after operation in the earlier period of cerebral hemorrhage[J].Acta Neurochir Suppl,2005,95:119-121.
