同时性结直肠癌远处转移的相关临床病理因素分析*
2014-09-14莫辉梁君林高枫陈利生
莫辉 梁君林 高枫 陈利生
(广西医科大学第一附属医院结直肠肛门外科 广西南宁 530021)
结直肠癌患者出现了肝、肺等器官的远处转移,意味着已经进展到疾病的晚期,治疗效果与未发生转移的患者相比相差甚大。本文回顾性分析2056例非连续性结直肠癌病例的临床病理资料,探讨同时性结直肠癌远处转移与临床病理因素之间的关系,为预测远处转移,指导治疗方案的制定,提供参考依据。
1 资料与方法
1.1 一般资料 收集2000年至2012年广西医科大学第一附属医院结直肠肛门外科2056例非连续性结直肠癌病例,入选标准:病理证实为结直肠癌、TNM分期明确、手术切除原发灶。排除不能确定为结直肠原发肿瘤者、多原发结直肠癌、家族性腺瘤性息肉病(FAP)、结肠癌术后复发或转移、术前放化疗的病例。本研究中远处转移指:远处器官如肝、肺、骨、脑等发生转移,远处淋巴结如锁骨上或主动脉旁淋巴结有转移,腹膜腔有广泛播散者。病例经术前腹部B超、CT或MRI,肺部CT结合术中、术后病理检查来诊断。其中男1217例(1217/2056,59.2%),女839例(839/2056,40.8%),男女之比为1.5∶1。年龄14~93岁,平均56.7岁,其中有远处转移患者平均年龄55.3岁,年龄18~86岁。结肠癌1069例,直肠癌987例。其余临床病理因素可详见表1。
1.2 统计学方法 用SPSS 13.0统计软件包进行统计学分析。单因素分析为行列表资料的χ2检验,对单因素分析有意义(P<0.05)的变量进行多因素logistic回归分析,采用最大偏似然估计的向前逐步选择法(Forward:LR)筛选危险因素,以α=0.05为显著性水准,P<0.05为有统计学意义。
2 结 果
2.1 远处转移情况 无远处转移1674例(1674/2056,81.4%),有远处转移病例共 382 例 (382/2056,18.6%)。单 纯 肝 转 移 178 例 (178/2056,8.7%),单 纯 腹 腔/盆 腔 种 植 97 例 (97/2056,4.7%),单纯肺转移25例(25/2056,1.2%),单纯腹股沟淋巴结转移6例(6/2056,0.3%),其他脏器转移19例(19/2056,0.9%)。肝脏合并其他多脏器转移52例(52/2056,2.6%),此52例中联合肝、肺转移者18例(18/2056,0.9%);腹盆腔种植合并多处转移者4例(4/2056,0.2%);肺转移合并骨转移1例。
2.2 单因素分析结果 结直肠癌远处转移与性别、年龄等因素无关(P>0.05),与肿瘤部位、肿瘤大体类型、肿瘤最大径、组织类型、病理分级、T分期、N分期、术前CEA水平等因素有关(P<0.05)。见表1。
2.3 多因素分析结果 将有意义的单因素继续作logistic多因素回归分析,肿瘤最大径、T分期、N分期、术前CEA水平进入模型,因此肿瘤最大径、T分期、N分期、术前CEA水平是影响结直肠癌远处转移的独立因素(P<0.05)。见表2。
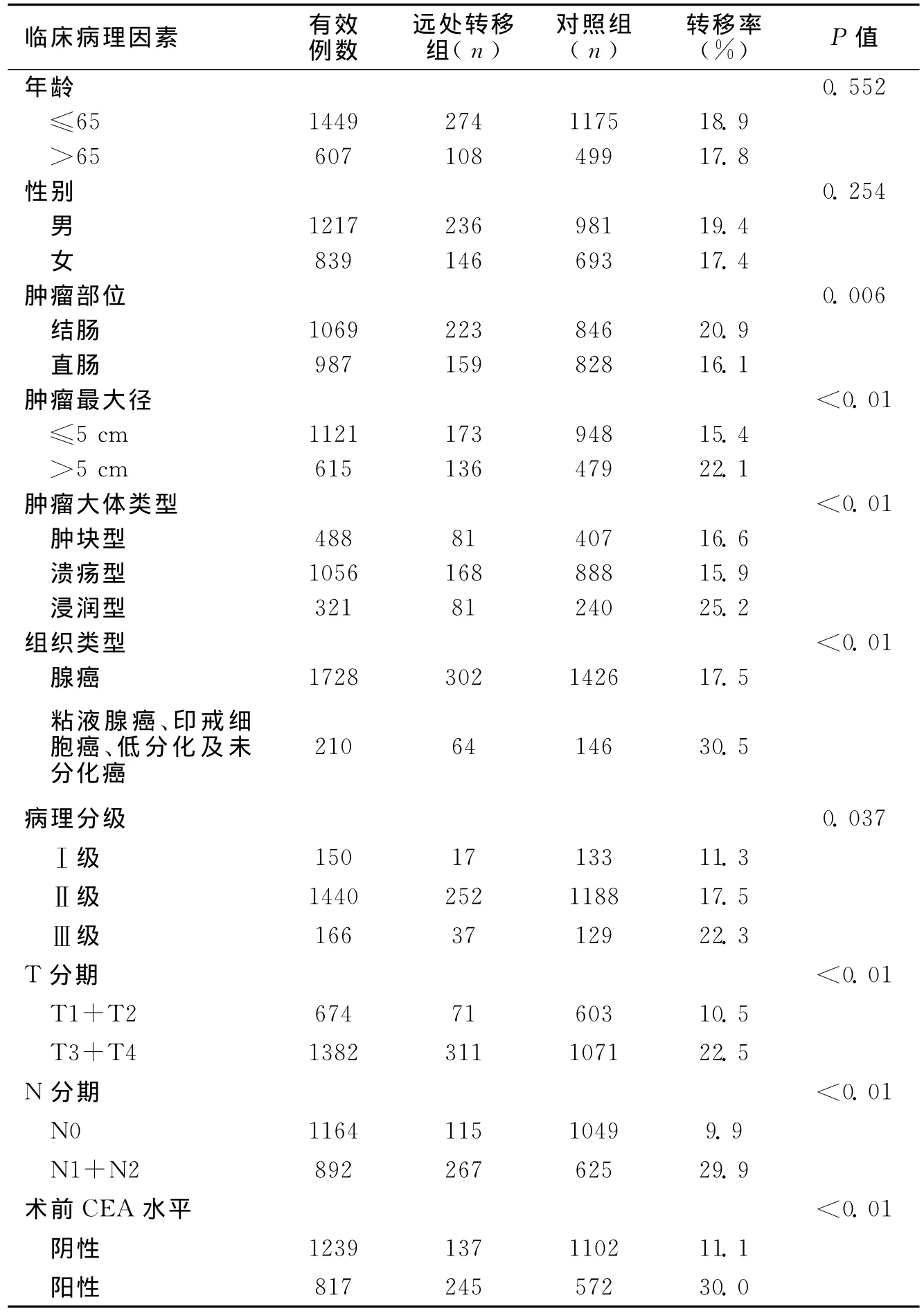
表1 结直肠癌同时性远处转移与临床病理因素的关系
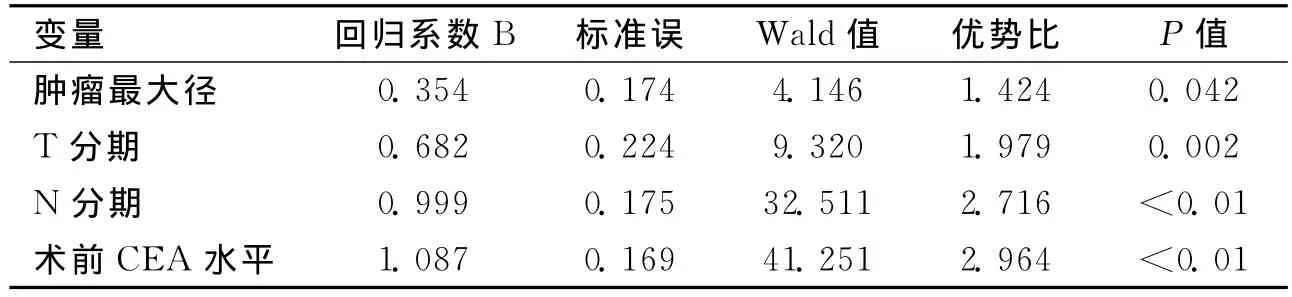
表2 结直肠癌远处转移Logistic多因素回归分析结果
3 讨 论
大约20%的结直肠癌患者在原发肿瘤诊断时即有远处转移,而初次就诊时无转移的患者约有50%在3年内发生远处转移[1],但同时性结直肠癌远处转移较异时性远处转移有更差的临床病理表现及预后[2]。本研究探讨与结直肠癌远处转移有关的高危临床病理因素,试图预测远处转移的可能。
本研究显示结直肠癌远处转移与肿瘤最大径、T分期、N分期、术前CEA水平有关,其中术前CEA水平是影响远处转移的最重要因素。
肠壁侵袭、淋巴结转移是结直肠癌Dukes及TNM分期的基本因素。侵袭深度的加深,发生淋巴结转移及远处转移的机会明显增加,生存率下降[3]。但手术质量和病理取材容易影响T分期,严格病理检查质量和手术质量控制有助于提高病理分期的精确性和准确性[4]。N分期越高,转移淋巴结数目越多。Radespiel-Troger等[5]发现转移淋巴结数对结直肠癌复发转移存在影响,术后复发转移机会随着转移淋巴结数目的增加而增加,无转移淋巴结者,1~3个转移淋巴结者,4~7个转移淋巴结者,8~27个转移淋巴结者其术后5年无瘤生存率分别为91%、74%、43%、20%。本研究结果跟 Radespiel-Troger等研究结论类似。肿瘤最大径亦是影响远处转移的独立因素,其原因可能是肿瘤直径越大,肠壁侵润深度越深,与肠壁内血管及淋巴管接触的面积增加,临床分期越晚,因此发生血行及淋巴结转移的机会越高。
CEA是重要的肿瘤标记物。术后CEA水平持续升高提示复发或转移的可能性大,术前高CEA水平提示病情较重,存在邻近或远处转移[6]。有文献报道[7]结直肠癌分泌的CEA,可以致使细胞连接松驰、排列紊乱和极性消失,促进癌细胞迁移、脱落并侵入血液循环,而且CEA被降解后可成为内源性免疫抑制剂,抑制免疫反应,协助癌细胞逃避免疫监视,为肝转移创造条件。有学者[8]报道420例有远处转移的结直肠癌病例中,80例(19%)就诊时CEA小于10ng/mL,135例(32.1%)CEA 处于10 ng/mL至 100ng/mL 之间,165 例(39.2%)CEA大于100ng/mL,差异有统计学意义,有远处转移患者CEA普遍较高,且CEA较高组预后较CEA较低组预后更差。Wiratkapun等[9]对261例行根治术的结直肠癌患者随访5年后发现,术前血清CEA大于等于5ug/L者术后2年内有23%、5年内有37.2%出现远处转移,而CEA小于5ug/L者2年和5年只有2.1%及7.5%出现远处转移;术前血清CEA小于1ug/L的患者随访过程中无一例出现远处转移,CEA升高组和正常组间局部复发率无差异。本研究跟上述文献报道的结论一致,CEA阳性的结直肠癌患者更容易发生远处转移。
在临床应用中,虽然CT及MR可以发现大部分转移灶,但是一些微小散在或是隐秘的微转移灶却是难以发现。结合上述因素和术中所见初步判断有无远处转移的可能,选择合适的治疗方案,为术后辅助性治疗提供参考。
[1]McArdle C.ABC of colorectal cancer:effectiveness of follow up[J].BMJ,2000,321:1332-1335.
[2]Mekenkamp LJ,Koopman M,Teerenstra S,et al.Clinicopathological features and outcome in advanced colorectal cancer patients with synchronous vs metachronous metastases[J].Br J Cancer,2010,103:159-164.
[3]万德森,丁培荣,伍小军,等.直肠癌根治术的远期疗效分析[J].中华胃肠外科杂志,2005,8:301-303.
[4]Walker J,Quirke P.Prognosis and response to therapy in colorectal cancer[J].Eur J Cancer 2002,38:880-886.
[5]Radespiel-Troger M,Hohenberger W,Reingruber B.Improved prediction of recurrence after curative resection of colon carcinoma using tree-based risk stratification[J].Cancer,2004,100:958-967.
[6]Lloyd JM,McIver CM,Stephenson SA,et al.Identification of early-stage colorectal cancer patients at risk of relapse post-resection by immunobead reverse transcription-PCR analysis of peritoneal lavage fluid for malignant cells[J].Clin Cancer Res ,2006,12:417-423.
[7]Ordonez C,Screaton RA,Ilantzis C,et al.Human carcinoembryonic antigen functions as a general inhibitor of anoikis[J].Cancer Res,2000,60:3419-3424.
[8]Hsu CW,King TM,Chang MC,et al.Factors that influence survival in colorectal cancer with synchronous distant metastasis[J].J Chin Med Assoc,2012,75:370-375.
[9]Wiratkapun S,Kraemer M,Seow-Choen F,et al.High preoperative serum carcinoembryonic antigen predicts metastatic recurrence in potentially curative colonic cancer:results of a five-year study[J].Dis Colon Rectum ,2001,44:231-235.
