改良宫颈锥切术对早期宫颈癌患者的疗效分析
2014-09-12赖思强
赖思强
近年来,随着诊断技术提高及体检的普及,早期宫颈癌检出率呈逐年上升的趋势,为妇科肿瘤医生及及年轻患者所关注。宫颈锥形切除术是治疗宫颈上皮内瘤变(CIN) 和宫颈微小浸润癌的重要手段[1-2]。为减少术中术后并发症,我院对有明确指征的早期宫颈病变患者行改良宫颈冷刀锥切术,并与同期进行传统冷刀锥切术的患者临床效果进行比较,现报告如下。
1 资料与方法
1.1 一般资料
选择2010年6月-2012年6月我院收治的、行冷刀宫颈锥切术治疗的 120 例CINⅡ~Ⅲ患者,年龄 23 ~ 42 岁,有生育需要者10例。其中行改良冷刀锥切术者60 例,中位年龄31岁。行传统冷刀锥切术者60 例,中位年龄34岁。两组患者在月经、生育方面比较无统计学差异(P>0.05)。
1.2 手术方法
改良式宫颈锥切术:患者硬麻下取截石位,常规外阴阴道消毒铺巾,暴露宫颈;涂以 碘液显示宫颈病变范围,确定手术范围:在宫颈与阴道连接水平靠近中线钳夹左侧宫颈组织。用冷刀在宫颈碘染色不着色区域外3~5 mm 处做左半环形切口,深达宫颈间质5~10 mm,用巾钳将宫颈锥体向右侧牵拉,用电刀斜向宫颈内口半锥形切除左侧宫颈锥。用薇乔线在靠近中线贯穿缝扎左侧宫颈,在宫颈左侧打结。同法切除右侧宫颈锥体,缝扎右侧宫颈。碘仿纱条填塞新形成的宫颈管(可以起到压迫止血、吸收渗液和预防感染的作用)。术后 24~48 h 拔出纱条。传统组手术方式:用冷刀切除宫颈病变范围,采用电凝止血后缝合成宫颈形,碘仿纱条填塞宫颈管。术后24~48 h 拔出纱条,围手术期应用抗生素。
1.3 观察指标
分别观察记录手术时间、术中出血量、切除锥体高度,宫颈穿透率,术后发热、术后出血情况,切缘阳性率。手术后如果须行子宫全切术或广泛切除术者于术后 2~4周后进行,其余患者于术后 4~8周开始随访宫颈愈合情况,有宫颈狭窄者给予扩张宫颈。宫颈穿透是指术中锥尖偏离宫颈管,切除过程中切穿了宫颈筋膜。术后发热指术后体温在 38.5℃ 以上。术后出血指术后宫颈创面有活动性出血需要采取压迫、缝扎等措施止血。
1.4 评价方法
参照乐杰《妇产科学》[3]进行疗效判定。残留:术后切除标本切缘发现 CIN;治愈:术后半年复查未发现 CIN病变;持续存在:术后半年内仍有 CIN 病变;复发:术后无 CIN 残留,但术后半年复查发现 CIN。
1.5 统计学处理
应用SPSS 19.0统计学软件处理。计量资料采用t检验,数据用均数±标准差表示;计数资料采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 疗效比较
两组术后半年均未发现复发病例,实验组与对照组手术疗效比较差异均无统计学意义(P>0.05),见表1。
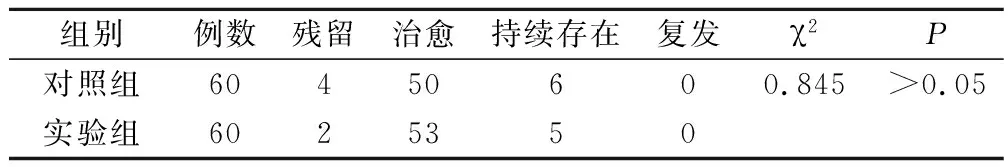
表1 两组手术疗效比较/例
2.2 两组术中情况比较
实验组手术时间、术中出血量与对照组比较,差异有统计学意义(P<0.000);实验组锥体高度与对照组比较,差异无统计学意义(P>0.05),见表2。
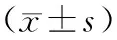
表2 两组术中情况比较
2.3 两组术后情况比较
常规宫颈锥切术术后出血率为30.0%,改良宫颈锥切术术后出血率为5.0%,两者比较差异有统计学意义(P< 0.000)。两组术后发热率、切缘阳性率、宫颈狭窄率比较差异无统计学意义(P>0.05)。常规宫颈锥切组获得随访49例,有5例术后发现宫颈狭窄;改良宫颈锥切组获得随访51例,有2例术后发现宫颈狭窄,均给予扩张宫颈治疗后治愈,见表3。

表3 两组术后情况比较/%
3 讨论
3.1 常用宫颈锥切方法的优缺点
目前常用的宫颈锥切法主要为传统的冷刀锥切术 (CKC)和 宫颈环形电切术(LEEP)。其中,宫颈冷刀锥切因其切缘清晰、没有热效应、利于病理检查仍是目前广泛采用的宫颈锥切方式,而且切缘没有热效应的影响,但冷刀锥切的创伤相对大一些,切割的深度具有主观随意性,创面出血偏多,缝扎止血后形成的子宫颈形状往往不规则,欠光滑;存在易感染和宫颈机能不全等缺陷。LEEP 手术具体手术时间短、安全、快捷等特点,但这一手术方法最大的缺点是切除范围不够大,切缘阳性率高,从而导致患处复发,从而行二次手术,给患者带来了极大的痛苦。LEEP 手术还因由于电流对组织有炭化作用,因此可能会影响术后切缘的病理结果[4-5]。进一步缩短手术时间,减少出血量,减少术后并发症是我们进行了改良宫颈锥切术的研究,以最大效果的减轻患者的痛苦和提高其生活质量。
3.2 改良宫颈锥切术的优势
传统的冷刀宫颈锥切术手术虽然看起来简单、快捷,但术中对出血不理想严重影响着手术的质量。有文献[6-8]指出,宫颈上段血供丰富,下段血供较少,且两侧血管在宫颈中线区域的连通不固定出现,这与我们在手术中观察到出血部位多见于锥切后创面的左右两侧相符合。本组研究资料显示,我们采用了改良的宫颈锥切术比常规锥切术的手术时间和术中出血量明显减少,差异有统计学意义。改良后的锥切术两大明显的优势:①止血效果明显。我们根据宫颈的血供特点,切除前用止血钳夹住一侧宫颈,基本可以阻断一侧宫颈血供,使得创面出血很少,明显比宫颈局部注射缩药物效果好。②手术时间明显缩短。其原因有二:一是夹住一侧宫颈术野比较清晰,易于操作。手术中只需两把钳子就能很好暴露视野,使得操作更流畅,大大缩短了手术时间;第二,减短锥切后的缝扎和止血的时间。改良手术只需在宫颈中线部位从前到后贯穿缝扎,即可成形;并且改良手术不需要对创面进行反复电凝止血。而常规宫颈锥切术往往需要在切除宫颈锥体后对创面反复止血。因此改良锥切较常规锥切手术时间大幅缩短。
3.3 改良宫颈锥切术切缘阳性率及术后并发症
常规宫颈锥切术术后并发症以术后出血和发热最常见。影响切缘阳性率的主要因素有原位癌、绝经状态、病变过大、以及锥高、产次等[9]。有报道[10-11]指出LEEP 术后切缘阳性率 24.1%,冷刀锥切后切缘阳性率4.8%。本研究发现常规宫颈锥切术术后出血率30.0%,改良的宫颈锥切术术后出血率5.0%,差异有统计学意义(P<0.000)。两组术后发热率、切缘阳性率、宫颈狭窄率差异无统计学意义(P>0.05)。以上术后情况均提示改良宫颈锥切术能明显减轻患者的术后并发症的发生,能从一定程度减轻患者的痛苦,进一步说明其临床实用价值。综上所述,改良式宫颈锥切术是1种安全有效的治疗CIN 及其宫颈病变的手术方法。本研究表明,改良改良式宫颈锥切术,能有效减少手术时间和手术出血量,减少术后的发热率、出血率,减轻了患者的痛苦,提高了其生活质量,对早期宫颈癌患者的诊断和治疗中有重要的价值,值得在临床工作中大力推广。
[1] 胡向荣,吴勤丽,刁路明,等.宫颈上皮内瘤变的环形电切术和阴道镜活检病理分析〔J〕.中国临床保健杂志,2010,13(1):56-58.
[2] 毕雪玲.LEEP治疗宫颈上皮内瘤变的临床疗效及高危型HPV检测在术后随访中的价值〔J〕.实用癌症杂志,2013,28(4):417-419.
[3] 乐 杰.妇产科学〔M〕.第 7版.北京:人民卫生出版社,2008: 316.
[4] Kocken M,Helmerhorst TJ,Berkhof J,et al. Risk of recurrent high-grade cervical intraepithelial neoplasia after successful treatment:a long-term multi-cohort study〔J〕.Lancet Oncol,2011,12( 5):441-450.
[5] 刘建琴,彭 静.宫颈鳞状上皮内瘤变Ⅱ级、Ⅲ级71例临床病理分析〔J〕.实用癌症杂志,2010,25(5):526-527,534.
[6] 董丽霞,赵 超,赵 昀,等.宫颈CIN3的诊断与治疗——附301例病例分析〔J〕.中国妇产科临床杂志,2011,12(1):7-9.
[7] 石杏先,孔繁斗.高度宫颈上皮内瘤变99例临床分析〔J〕.大连医科大学学报,2012,34(4):372-374,377.
[8] 万 磊,李隆玉,曾四元,等.宫颈锥切术在诊断宫颈病变中的价值分析〔J〕.现代肿瘤医学,2011,19(6):1213-1215.
[9] 谢 芳,李微微,李 珍,等.宫颈原位癌27例分析〔J〕.中国医药导刊,2010,12(3):378-379.
[10] Herod JJ,Decruze SB,Patel RD.A report of two cases of the management of cervical cancer in pregnancy by cone biopsy and laparoscopic pelvic node dissection〔J〕.BJOG,2010,117 (12):1558-1561.
[11] Dai HY,Duan YY,LiN W,et al.Diagnostic and therapeutic cold knife conization for cervical intraepithelial neoplasia〔J〕.Clin Oncol Cancer Res,2010,7(1):18-21.
