哌替啶复合雷米芬太尼与哌替啶复合吗啡术后自控静脉镇痛效果比较
2014-08-29周忠群
周忠群
·论著·
哌替啶复合雷米芬太尼与哌替啶复合吗啡术后自控静脉镇痛效果比较
周忠群
目的比较哌替啶复合雷米芬太尼与哌替啶复合吗啡在术后患者自控镇痛的效果。方法130例(ASAⅠ~Ⅲ级)手术患者随机分为2组,Ⅰ组65例,镇痛液为哌替啶复合雷米芬太尼+氟哌利多;Ⅱ组65例,镇痛液为哌替啶复合吗啡+氟哌利多。应用韩国Accufuser泵行术后患者自控镇痛技术,采用双盲法进行对比观察。结果2组患者镇痛效果、镇静评分差异均无统计学意义(P>0.05),恶心呕吐、眩晕等不良反应差异有统计学意义(P<0.05),患者总体满意度调查Ⅰ组满意度为(50/65)76.92%,Ⅱ组满意度为(20/65)30.77%,差异有统计学意义(P<0.05)。结论术后患者自控静脉镇痛时,哌替啶复合雷米芬太尼+氟哌利多镇痛效果与哌替啶复合吗啡+氟哌利多同样有效,但由于临床用药时存在的各种差异,哌替啶复合雷米芬太尼+氟哌利多组患者的总体满意度明显高于哌替啶复合吗啡+氟哌利多组。
哌替啶;雷米芬太尼;吗啡;氟哌啶;自控镇痛
患者自控镇痛(patient controlled analgesia,PCA),由患者依据自身的疼痛需求,控制镇痛药(时机、速度及次数)的方法,即患者自控镇痛[1],是20世纪90年代以来,随着电子技术的迅猛发展,应用微电脑在现代医学中实行的一种新型的镇痛技术。使用不同的药物配伍以满足不同患者的镇痛要求,从而把患者对镇痛药物用量的个体差异降低到最小限度。本研究观察和比较2组不同的配伍镇痛药物在术后自控镇痛的效果及不良反应,报告如下。
1 资料与方法
1.1 一般资料 选择我院收治的130例(ASAⅠ~Ⅲ级)手术患者,男67例,女63例;年龄30~75岁,平均53.4岁;体重49~82 kg,平均66.7 kg。手术种类:腹部手术60例,骨科手术70例。随机分为2组,每组65例。Ⅰ组镇痛药液为哌替啶复合雷米芬太尼+氟哌利多,Ⅱ组镇痛药液为哌替啶复合吗啡+氟哌利多。2组患者的年龄、性别比、体重差异均无统计学意义(P>0.05)。
1.2 ASA分级标准 美国麻醉师协会(ASA)在麻醉前根据患者的体质情况和对手术危险性进行分类,将患者分为6级。Ⅰ级:体格健康,发育营养良好,各器官功能正常。围手术期死亡率0.06%~0.08%;Ⅱ级:除外科疾病外,有轻度并存病,功能代偿健全。围手术期病死率0.27%~0.40%;Ⅲ级:并存病情严重,体力活动受限,但尚能应付日常活动。围手术期病死率1.82%~4.30%;Ⅳ级:并存病严重,丧失日常活动能力,经常面临生命威胁。围手术期病死率7.80%~23.0%;Ⅴ级:无论手术与否,生命难以维持24 h的濒死患者。围手术期病死率9.40%~50.7%;Ⅵ级:确证为脑死亡,其器官拟用于器官移植手术。
1.3 仪器与方法
1.3.1 麻醉方法:①麻醉前给药;手术前夜给予地西泮(diazepam)10mg口服,次晨手术前30 min给予肌注地西泮10 mg+阿托品0.5 mg。进入手术室后常规监测BP、HR、SpO2、ECG。②麻醉诱导的目的是使患者从清醒状态转变为麻醉状态的过程,通常应用麻醉药、镇痛药、肌松药等,如依次静推咪达唑仑0.05 mg/kg,芬太尼3 μg/kg,维库溴铵0.1 mg/kg,依托咪酯0.4 mg/kg,然后进行气管插管。③麻醉维持期通常应用全麻药,如丙泊酚,并根据麻醉深度和药物对患者的影响调整用药剂量。④麻醉恢复期是手术结束后,麻醉药停止使用,患者逐渐恢复意识,当患者的呼吸功能恢复较好时拔除气管导管,并进行术后镇痛。
1.3.2 仪器:应用韩国Accufuser泵,设置参数和控制参数为:①给药剂量Ⅰ组为哌替啶复合雷米芬太尼+氟哌利多5 mg;Ⅱ组为哌替啶复合吗啡+氟哌利多5 mg;②持续剂量2 ml/h;③锁定时间15 min(>15 min)按压有效,自控剂量0.5 ml/次;④给药总量:100 ml。分别对2组患者在术后第4、8、12、24、36、48小时进行随访调查。记录各时间点的镇痛效果、镇静情况及2组可能出现的不良反应,然后进行总体评估。
1.4 观察指标与疗效评定标准
1.4.1 术后观察患者并记录镇痛效果、镇静评分及可能出现的皮肤瘙痒、恶心呕吐、呼吸抑制、眩晕等不良反应。疼痛评定采用数字等级评分法(numerical rating scale,NRS),镇静状态的评定采用Ramsay评分法。
1.4.2 数字等级评分法,0为无痛,4以下为轻度疼痛,4~7为中度疼痛(疼痛不影响睡眠),7以上为重度疼痛(疼痛导致不能睡眠或从睡眠中痛醒),10为最剧烈的疼痛。
1.4.3 Ramsay评分法,1分烦躁不安;2分安静合作;3分瞌睡,易于唤醒,但发音含糊;4分睡眠状态可唤醒;5分嗜睡,难以唤醒;6分深睡眠或麻醉状态,呼叫无反应。
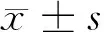
2 结果
2.1 2组镇痛效果比较 采用NRS评分法对2组患者的镇痛效果进行监测,差异无统计学意义(P>0.05)。见表1。
2.2 2组镇静效果比较 对2组患者的Ramsay评分跟踪监测,差异无统计学意义(P>0.05)。见表2。
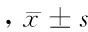
表1 2组镇痛效果比较 n=65,分
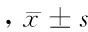
表2 2组镇静效果比较 n=65,分
2.3 2组不良反应比较 2组恶心呕吐和眩晕比较,差异有统计学意义(P<0.05)。皮肤瘙痒、呼吸抑制差异无统计学意义(P<0.05)。见表3。

表3 2组不良反应比较 n=65,例(%)
2.4 2组总体满意度调查 Ⅰ组满意度为76.92%(50/65),Ⅱ组满意度为30.77%(20/65),差异有统计学意义(P<0.05)。
3 讨论
疼痛是因组织损伤或潜在的组织损伤而产生的一种痛苦感觉,经常伴有不愉快的情绪或呼吸循环系统的变化。本组病例的患者手术较为复杂,麻醉过程也是极其重要的部分,较好的麻醉状态使患者对手术过程并不知晓。麻醉前给药是指患者在进入手术室前所应用的药物,主要是消除患者紧张情绪,使患者短暂记忆缺失,同时应用阿片类镇痛药如哌替啶,以便增强麻醉效果,应用阿托品以便防止唾液或支气管分泌物引起的吸入性肺炎,并且防止反射性心律失常。
术后镇痛与患者的焦虑程度、个人的痛阈水平以及术后并发症等因素有一定关系。因此强调个体化用药,不同患者选不同药物,选更敏感的、更安全的、更合适的镇痛药。为此寻找安全有效的术后镇痛方法对改善此类患者的术后疼痛十分必要。术后镇痛可以减少儿茶酚胺类和其他应激性激素的释放,可避免因疼痛而引起的机体生理改变。术后提供良好的镇痛可降低患者的紧张情绪,减少术后并发症的发生,有利于患者早期恢复。
内源性阿片肽和阿片受体共同组成了机体的镇痛系统,痛觉传入神经末梢通过释放谷氨酸、SP等递质从而把痛觉冲动传向中枢,内源性阿片肽有特定的神经元释放后可以激动感觉神经突触前、后膜上的阿片受体,再通过G-蛋白耦联机制,抑制腺苷酸环化酶、减少Ca+内流、促进K+外流,使突触前膜递质释放减少、突触后膜超极化,最终减弱或阻滞痛觉信号的传递,从而产生镇痛作用。
近些年来随着PCA技术广泛应用于术后镇痛,其方便、安全的特性使其在某些方面逐渐替代了传统的镇痛方法。术后应用阿片类药物镇痛已经开展多年,镇痛效果可靠,但其恶心呕吐、皮肤瘙痒等不良反应大大限制了其镇痛作用的发挥。因此需要选择合适的药物配伍,以便提高术后镇痛效果,同时减少不良反应。
哌替啶为苯基哌啶衍生物,于1937年在人工合成阿托品样类似物时发现其具有吗啡样作用,是目前临床常用的人工合成镇痛药[2]。本品镇痛作用约为吗啡的1/10~1/8,但作用出现快,持续时间短(2~4 h)。虽然镇痛作用弱于吗啡,但成瘾性比吗啡轻,产生也较慢,对胆道、支气管等平滑肌的张力较吗啡弱,呼吸抑制较吗啡弱。临床上主要用于镇痛,麻醉前给药,手术后镇痛[3]。主要不良反应为眩晕、口干、恶心呕吐,剂量过大可引起呼吸抑制。
雷米芬太尼是一种新型的芬太尼衍生物,具有理想的阿片类μ型受体激动剂特性和独特的药理学特点。药效强、起效快、作用持续时间短、半衰期短、静脉输入容易控制、无蓄积。主要用于静脉复合麻醉、急性术后痛和慢性痛。不良反应有眩晕、恶心呕吐、胆道括约肌痉挛等。
吗啡具有强大的镇痛作用。通过激动中枢神经系统阿片受体而产生强镇痛作用,对持续性镇痛效果强于间断性锐痛和内脏绞痛[4]。亦能改变患者因疼痛引起的焦虑、紧张、恐惧等情绪,通过其镇静作用,提高对疼痛的耐受力。不良反应:治疗量可以引起眩晕、恶心呕吐、便秘;过量可引起急性中毒,表现为昏迷、深度呼吸抑制、瞳孔缩小成针尖样的三联症候群,伴有血压下降、体温下降、皮肤湿冷、严重缺氧和尿潴留[5]。
氟哌利多氟哌利多可以增强麻醉性镇痛药的效应,并有较强镇吐作用。
PCA较传统的静脉注射具有一定的优越性:(1)患者的自控性是最大的好处。(2)可以获得较为恒定的血药浓度,较少的药量即能达到令人满意的镇痛效果。(3)可以改善夜间睡眠质量,PCA克服了患者需求镇痛药物的“日轻夜重”现象。(4)增加患者舒适感,病人最终获得止痛效果的满意率高。(5)持续镇痛,PCA持续的给药,达到了维持较为理想的血药浓度,避免了因间断肌注或静注给药时的血药浓度的明显波动而引起的疼痛。(6)防止过量用药,PCA给药剂量准确,效果可靠,安全性高,镇痛药及其浓度已预先由麻醉科医师设置好。(7)减少了术后并发症,PCA术后镇痛改善了患者的恐惧及紧张情绪,减少了围手术期的应激反应,生理功能相对稳定;患者可以早期下床活动,主动咳嗽排痰,降低了肺部并发症的发生。(8)减轻了术后护理工作,PCA比肌注法止痛质量高,药量小,无肌内注射痛苦,也减轻了护士间断多次为患者注射止痛的工作量,深受护士和患者欢迎。(9)方便,不需要电源、体积小、便于携带、操作方便。
本组病例大部分为复杂的大手术,创伤较大,术后疼痛也较为严重。术后疼痛是一种综合性反应,因此镇痛治疗也应该是综合性的,PCA也正是极好的镇痛技术,加之选择良好的药物配伍,以达到更好的镇痛效果和更少的不良反应。本次研究比较了PCA给药时应用哌替啶复合雷米芬太尼与哌替啶复合吗啡两组不同配伍药物的临床效果。皮肤瘙痒主要为荨麻疹,通常主要局限于头颈部。症状严重者,停止使用镇痛泵。因哌替啶、雷米芬太尼、吗啡均可引起恶心呕吐,故发生率较高,但雷米芬太尼的恶心呕吐的程度较轻,故Ⅰ组发生率23.07%,Ⅱ组发生率73.85%。姚广珍[6]报道,禁食7 h以上就容易引起恶心,故应尽量缩短术前术后的禁食时间,术前应用地西泮、H2受体拮抗剂可降低术后恶心呕吐发生率,只要病情允许尽量进食及离床活动。呼吸抑制的发生率较低,但却是最致命的,常由于应用阿片类药物镇痛过程中对呼吸中枢产生抑制所致,麻醉药物残留也可以加重呼吸抑制,多见于年老体弱者、大手术后[7]。Ⅰ组比Ⅱ组的不良反应轻微。在总体满意度方面,Ⅰ组的优良率高于Ⅱ组,可能是由各组患者术后最痛时间和与之对应的临时合用镇痛药情况的差异造成的。因吗啡可以经乳汁分泌,故不适用于哺乳期女性止痛,剖腹产术后的止痛,使产妇可以早期进行哺乳,从而促进乳汁分泌,疼痛的减少也可以使乳汁通畅,便于婴儿吸吮,而吗啡的禁忌则限制了其使用。雷米芬太尼起效快、作用时间短,而且很少蓄积,更适合剖腹产的止痛。
综上所述,哌替啶复合雷米芬太尼+氟哌利多配伍与哌替啶复合吗啡+氟哌利多配伍用于PCA时,镇痛效果相当,前者副作用较小,适用范围广,更适合术后自控镇痛。
1 孙增勤主编.实用麻醉手册.第5版.北京:人民军医出版社,2012.891.
2 杨宝峰主编.药理学.北京:第1版.北京:人民卫生出版社,2005.178-179.
3 张抗怀主编.全科用药指南.第1版.西安:西安交通大学出版社,2012.105.
4 郭航远,丁洁卫,唐志华,等主编.实用临床药物手册.第1版.杭州:浙江科学技术出版社,2012.492.
5 孙华君主编.基层医生常用药物速查手册.第1版.北京:金盾出版社,2011.263.
6 姚广珍.1 570例术后两种自控镇痛泵的常见问题及其护理对策.实用医技杂志,2007,14:2231.
7 冯晶,魏俊.手术后病人应用自控镇痛方法并发症的护理.护理研究,2008,22:225.
10.3969/j.issn.1002-7386.2014.08.027
063611 河北省唐山市海港经济开发区医院麻醉科
R 614
A
1002-7386(2014)08-1188-03
2014-01-11)
