保脾脾门淋巴清扫在进展期近端胃癌根治术中的应用
2014-08-28,,,
,,,
(武鸣县人民医院外一科,广西 南宁 535010)
D2淋巴结清扫范围进行手术为进展期胃癌的标准手术方式[1],脾门淋巴结属近端胃癌的第2站淋巴结,标准的近端胃癌D2根治术应该清扫该组淋巴结[2]。由于脾门处解剖复杂,血管变异多,彻底清扫此处的淋巴结存在技术上的困难,因此联合脾切除曾为近端胃癌D2根治的常规术式[3]。近年来随着外科手术技术的进步,脾功能的深入研究,对于为了脾门淋巴结清扫而进行的脾脏切除越来越受到质疑和否定[4],保留脾脏的脾门淋巴清扫也逐渐受到重视和应用[5]。我院2012年5月至2013年5月在6例进展期近端胃癌根治术中采用保脾方式进行脾门淋巴清扫,现报告如下。
1 资料与方法
1.1 临床资料
进展期近端胃癌患者6例,女2例,男4例 ,年龄38~62岁,平均52岁;术前均已行胃镜检查,肿瘤直径3~5 cm,平均4.6 cm,组织活检病理高分化腺癌1例,中分化腺癌3例,低分化腺癌1例,印戒细胞癌1例。所有病例术前均行CT检查确定肿瘤无局部邻近脏器侵犯及远处转移。
1.2 手术方法
采用上腹正中切口,自剑突绕脐至脐下3~5 cm,行网膜囊外全胃切除同时清扫相应淋巴结(No.1~7、8a、9、12a及14v);离断脾结肠韧带,进入Toldt间隙,在Toldt间隙游离脾肾韧带、脾膈韧带及胰体尾部,注意保持在正确的手术层面游离,手术层面过浅可能伤及胰尾及脾血管,过深则可能伤及肾上腺及其血管;然后以脾脏为依托,逐步游离连同胰体尾向右侧翻转直至将脾脏拖出至腹腔外,由助手双手托住脾脏,确认无胰腺、脾脏周围浸润。然后在腹腔外由脾门逐步向脾动脉干清扫血管周围的淋巴结及脂肪结缔组织直至血管根部,整块扫脾门及脾动脉淋巴结。术毕将脾脏放回脾窝,注意不能扭曲脾门血管,不固定脾脏,术后平卧72 h,预防术后脾扭转致脾脏缺血坏死。
2 结果
本组6例患者均成功完成手术,手术时间180~260 min,平均212 min;术中出血量50~250 mL,平均120 mL,无术中输血病例;术后脾门淋巴结清扫数目3~9枚,平均5枚,总共清扫淋巴结30枚,其中阳性淋巴结7枚,阳性率23.3%。保脾脾门淋巴结清扫结束时脾门背侧及腹侧手术视野见图1。术中无脾撕裂及大出血病例,术后无脾脏缺血坏死病例,无胰漏、腹腔出血、膈下脓肿等严重并发症病例。1例患者术后出现淋巴漏并发症,经保守治疗后治愈出院。随访1个月至1年,无局部复发及远处转移病例,无死亡病例。
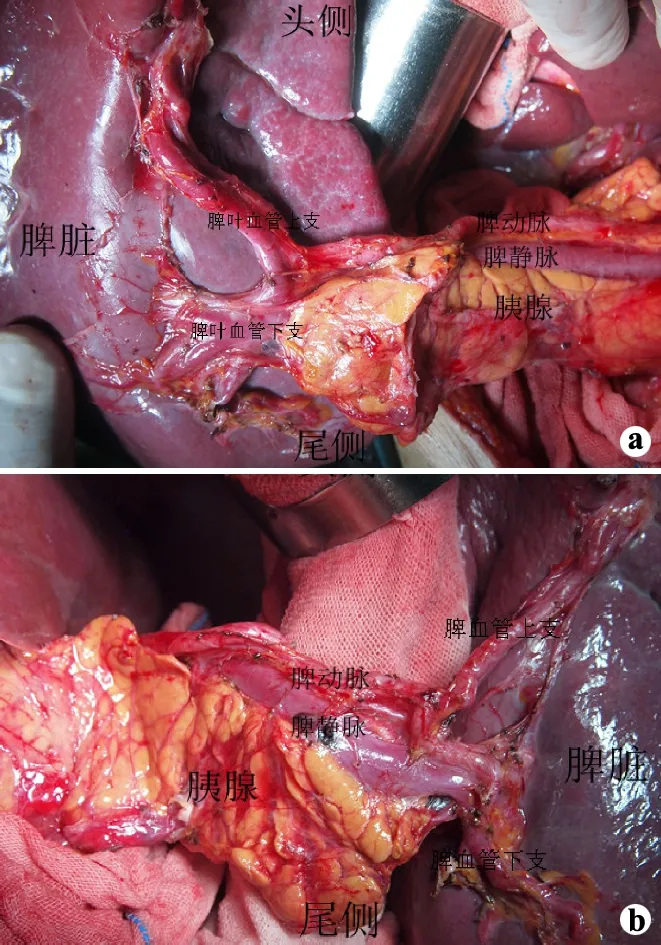
a:背侧;b:腹侧
3 讨论
进展期近端胃癌根治术中行保脾脾门淋巴结清扫必须满足以下条件:①保脾后仍能保证彻底清扫脾门淋巴结;②保留脾脏不增加术后并发症发生率和死亡率,并且不降低术后长期生存率。目前已有研究证实进展期近端胃癌根治术中保留脾脏的脾门淋巴结清扫数目与切脾的脾门淋巴结清扫数目差异无统计学意义[6]。保脾手术并不影响脾门淋巴结的清扫导致癌残留,可以彻底地清扫脾门淋巴结,保证肿瘤的根治性。循证研究也已证实保脾术后并发症发生率及死亡率较切脾术后低,而5年生存率较切脾术后高[7]。由此可见,进展期近端胃癌根治手术保脾脾门淋巴结清扫不仅能够降低术后并发症及死亡率,并且提高长期生存率,具有可行性。
胃癌根治手术最重要的是让患者最大程度地获得远期生存,能否彻底清扫淋巴结是影响术后能否长期生存的一个非常重要的因素。虽然脾脏免疫功能对胃癌术后患者的健康有着重大价值,但它不像心肝肺等不能停止工作的器官,因此不能无选择、无条件地保脾[8]。保脾必须在能够彻底清扫脾门淋巴结的前提下进行,在进行进展近端胃癌保脾根治手术时,必须严格把握手术适应证,绝对不能为了保留脾脏而导致脾门淋巴结清扫不彻底,影响了患者的长期生存。对于肿瘤直接侵犯胃脾韧带且怀疑脾脏受侵、脾门淋巴结和(或)脾动脉旁淋巴结转移和以及肿瘤直接浸润脾脏或脾脏发生血行转移的进展期近端胃癌,由于保脾不能保证脾门淋巴结清扫彻底,我们不建议行保脾脾门淋巴结清扫。
脾门处有复杂的血管及毗邻关系,保脾脾门淋巴清扫是一项难度较高的手术,对术者的临床解剖有很高的要求[9]。脾动脉干淋巴结与脾门淋巴结以胰尾末端为界,脾动脉在脾门处发出终末支(即脾叶动脉),脾叶动脉多在脾外并且与其静脉伴行。脾门处除脾叶动脉外,还可能有不经过脾门直接进入脾上下极的脾极动脉。脾门处血管走形迂曲,管径细,变异多,在清扫脾门淋巴结时极易损伤血管造成难以控制的出血甚至造成脾脏缺血导致保脾失败,因此要求术者必须熟练掌握脾门部的相关解剖[10]。我们在行保脾脾门淋巴清扫术前已熟练掌握脾门区域解剖,进行脾门淋巴结清扫时将脾脏及胰体尾等充分游离至拖出腹腔外进行“立体”解剖,这样可以彻底清扫淋巴结并降低手术操作的难度与风险。本组6例均成功完成,术后未出现严重并发症。
保脾脾门淋巴结清扫术能够在保留脾脏的免疫作用基础上,彻底清扫脾门淋巴结,降低术后并发症发生率,提高5年生存率,是胃癌外科发展的一个趋势。随着外科手术技术的进步,手术的安全性也得到了提高,医务工作者应该勇于接受新理念的挑战,一切从患者的利益角度考虑,积极开展这种合理的手术方式。但是本组研究病例少,尚需要更多病例更长时间随访去证明结论的可靠性。
[参考文献]
[1] Sasako M,Sano T,Yamamoto S,et,al. D2 lymphadenectomy alone or with para-aortic nodal dissection for gastric cancer[J].N Engl J Med,2008,359(5):453-462.
[2] 陈 凛,卢灿荣.新版日本胃癌“处理规约”和“治疗指南”之解读[J].临床外科杂志,2012,20(1):10-14.
[3] 邵永胜,张应天.进展期近端胃癌淋巴结转移特点与手术范围[J].国际外科学杂志,2011,38(7):475-478.
[4] 盛红光,梁 荔,姜言明,等.脾切除对胃癌患者免疫功能和预后的影响[J].中国现代普通外科进展,2011,14(9):712-714.
[5] 林碧娟,黄昌明.进展期近端胃癌联合脾切除的现状与进展[J].医学综述,2008,14(5):680-682.
[6] 邓俊晖,陈 超,黄学军,等.全胃根治性切除术中保留脾脏的脾门淋巴结清扫的临床应用[J].消化肿瘤杂志(电子版),2011,03(1):15-18.
[7] 丁 杰,廖国庆,张忠民,等.胃癌根治性手术联合脾切除必要性的Meta分析[J].中华胃肠外科杂志,2011,14(2):120-124..
[8] 季加孚,李子禹.胃癌根治术中脾门淋巴结清扫的彻底性与脾脏损伤的风险[J].中国实用外科杂志,2008,28(6):508-509.
[9] 曾长青,刘进生,郑 羽,等.远端胃癌淋巴结转移规律与淋巴结清扫方式的探讨[J].中华胃肠外科杂志,2012,15(2):141-144.
[10] 黄昌明.腹腔镜胃癌根治术淋巴结清扫技巧[M].北京:人民卫生出版社,2008:40-142.
