胃肠外科手术患者营养风险发生研究
2014-08-25黄进林严伟华伍志辉
黄进林 严伟华 伍志辉
(佛山市顺德中医院外二科 广东顺德 528300)
营养风险是指现有或潜在的与营养有关的因素,可能导致患者临床结局的变化[1],其主要包括对总住院时间、术后并发症等临床结局的影响[2]。对患者进行营养风险筛查是判断其是否存在营养风险的重要依据,同时也可决定患者是否需要进行营养支持治疗。由欧洲肠外肠内营养学会研究人员研究开发的营养风险筛查2002(NRS 2002)工具的筛查结果则可帮助确定患者是否具有营养风险及是否需要营养支持治疗[3、4]。本研究选取了我院胃肠外科手术患者为研究对象,采用NRS 2002营养风险筛查工具量表对入选患者进行营养风险筛查,通过筛查结果研究NRS 2002对胃肠外科手术患者的适用率、我院胃肠外科手术患者营养风险发生率、营养支持率、营养风险及营养支持治疗对患者住院时间及术后并发症发生的影响,为临床开展合理营养支持治疗提供参考依据。
1 资料和方法
1.1 一般资料 采用定点连续抽样方法,选取2013年1月至2013年6月期间我院胃肠外科收治的胃肠外科手术患者252例,纳入标准:18~80岁;胃肠道疾病需手术治疗的住院患者,次日8时前不行手术;神志清醒者,其中男114例,女138例,年龄18.5~75.3岁,平均(42.5±5.3)岁。
1.2 评分方法 患者入院24h内采用NRS 2002营养风险筛查量表对入选患者进行营养风险筛查,并对患者术后进行观察。NRS 2002总评分≥3分,为存在营养风险,需营养支持治疗;NRS 2002总评分<3分,为不存在营养风险,暂不需营养支持治疗。
1.3 统计分析 采用SPSS17.0统计软件对所得数据进行统计分析。计量资料以均数±标准差表示,组间比较采用t检验,分类资料采用卡方检验,P<0.05为差异具有统计学意义。
2 结 果
2.1 胃肠外科手术患者营养风险筛查结果 252例胃肠道手术患者均进行了营养风险筛查,其中有4例患者不适用,胃部疾病手术患者及肠部疾病手术患者各2例,NRS 2002适用率为98.4%。248例筛查适用患者中,存在营养风险的,即NRS 2002评分≥3的患者为100例,营养风险发生率为40.3%,其中胃部疾病手术患者58例,发生率为37.2%,肠部疾病手术患者42例,发生率为45.7%,不存在营养风险的胃肠道手术患者为148例,结果见表1。

表1 胃肠道手术患者营养风险筛查结果
2.2 胃肠道手术患者营养支持应用情况 NRS 2002评分≥3分的100例胃肠道疾病手术患者中有78例实施了营养支持治疗,营养支持率为78.0%,NRS评分<3分的148例胃肠道疾病手术患者中实施了营养支持治疗的患者为54例,营养支持率为36.5%,所有入选患者的营养支持率为53.23%,结果见表2。
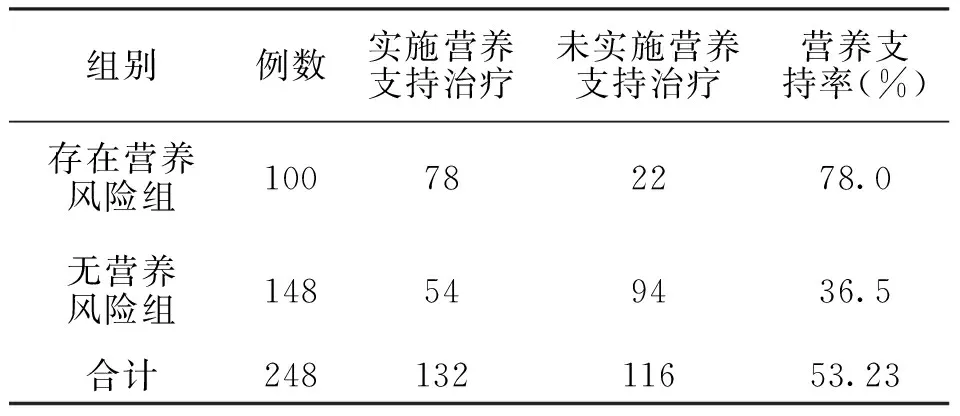
表2 胃肠道手术患者临床营养支持治疗情况
2.3 营养支持治疗对胃肠道手术患者术后住院时间的影响情况 存在营养风险的100例患者术后住院时间明显高于无营养风险的148例患者,差异具有统计学意义(P<0.05);存在营养风险的患者中,实施了营养支持治疗的患者术后住院时间显著低于未实施营养支持治疗组患者,其差异也是具有统计学意义(P<0.05),但存在营养风险患者实施营养支持治疗后,其术后住院时间仍明显长于不存在营养风险且未实施营养支持治疗患者,其差异具有统计学意义(P<0.05);不存在营养风险的患者,实施了营养支持治疗及未实施营养支持治疗患者术后住院时间差异无统计学意义(P>0.05),结果见表3。
表3 营养支持治疗对胃肠道手术患者术后住院时间的影响情况

组别术后住院天数(x±s,d)实施营养支持治疗未实施营养支持治疗存在营养风险组(n=100)17.88±2.12*22.50±2.22**不存在营养风险组(n=148)14.28±3.3415.11±2.65
注:与不存在营养风险组比较,*P<0.05;与存在营养风险组实施营养支持者比较,**P<0.05
2.4 营养支持治疗对胃肠道手术患者术后并发症发生率的影响情况 存在营养风险的100例胃肠道手术患者术后并发症发生率显著高于不存在营养风险的148例患者,差异具有统计学意义(P<0.05)。在存在营养风险的患者中,实施了营养支持治疗的患者术后并发症的发生率则显著低于未实施营养支持治疗组患者(P<0.05);不存在营养风险的患者中,实施了营养支持治疗及未实施营养支持治疗患者并发症发生率差异无统计学意义(P<0.05),结果见表4。
表4 营养支持治疗对胃肠道手术患者并发症发生率影响情况

组别并发症发生率(%)实施营养支持治疗未实施营养支持治疗存在营养风险组(n=100)15.38(12/78)*27.27(6/22)**不存在营养风险组(n=148)9.26(5/54)9.57(9/94)
注:与不存在营养风险组比较,*P<0.05;与存在营养风险组实施营养支持者比较,**P<0.05
3 讨 论
维持人体正常生命活动所需的营养物质主要通过胃肠道吸收[5],胃肠外科手术患者因胃肠道受损甚至胃肠道功能完全消失,可导致吸收不良、进食量减少及无法进行,而易出现营养不良,营养风险的发生率也大大提高[6~8],据文献报道胃肠外科手术患者的营养风险发生率较高,可达40%~70%[9、10],对患者进行营养风险筛查是确定患者是否具有营养风险及是否需要进行营养支持治疗较为可靠的方法。
NRS 2002营养筛查工具既可评估患者的营养风险,也可预测患者营养支持效果[11]。NRS 2002调查量表优点在于调查问题少,不要求患者具有较高的学历及较好的理解能力,耗时短,因而患者具有较好的依从性[12],临床操作性强,实施简单方便。因此本次调查研究采用NRS 2002 筛查工具对胃肠外科手术患者术前进行营养风险状况筛查,其适用率达到了98.4%,几乎完全适用。
本调查结果显示,248例具有有效营养风险筛查结果的胃肠都道手术患者中,存在营养风险的患者为100例,营养风险发生率为40.3%,此结果与文献报道数据是相符的[8、9],其中78例实施了临床营养支持治疗,营养支持率为78% ; 148例无营养风险患者中54例实施了临床营养支持治疗,营养支持率为36.5%,由此可见,胃肠外科营养支持治疗的使用尚未达到完全规范合理的使用,营养风险患者中存在营养支持不足的情况,不存在营养风险患者中则存在着营养支持治疗滥用的情况,仍需加强医务人员对营养风险及营养支持治疗重要性的认识,使营养支持治疗得到更合理的使用,从而使病人通过治疗获得最大的利益。
研究结果提示,存在营养风险患者的住院时间及术后并发症等临床结局的发生率均明显高于不存在营养风险患者,差异具有统计学意义,存在营养风险的患者在实施了营养支持治疗后,其术后并发症发生率及住院时间均明显低于存在营养风险而未实施营养支持者,其差异也是具有统计学意义的,提示对存在营养风险的患者进行及时有效的临床营养支持治疗可使患者的临床结局得到明显改善。与此同时,不存在营养风险的患者,营养支持治疗的实施与否对患者的临床结局影响不大,且差异不具有统计学意义,提示我们不存在营养风险的胃肠外科手术患者无需进行临床营养支持治疗。
由上可得,对胃肠外科新入院手术患者通过NRS 2002进行营养风险筛查,并根据筛查结果实施合理有效的营养支持治疗将促进患者的康复,缩短住院时间,降低术后并发症的发生率,改善患者的临床结局。
[1] Raslan M,Gonzalez MC,Dias MC,et al.Comparison of nutritional risk screening tools for predicting clinical outcomes in hospitalized patients[J].Nutrition,2010,26(7-8):721-726.
[2] Drescher T,Singler K,Ulrich A,et al.Comparison of two malnutrition risk screening methods (MNA and NRS 2002) and their association with markers of protein ma nutrition in geriatric hospitalized patients[J].Eur.J.Clin.Nutr.,2010,64(8):887-893.
[3] Kondrup J,Rasmussen HH,Hamberg O,et al.Ad Hoc ESPEN Working Group.Nutritional risk screening (NRS 2002): a new method based on an analysis of controlled clinical trials[J].ClinNutr,2003,22(3):321-336.
[4] Kondrup J, Allison SP, Elia M, et al.ESPEN guidelines for nutrition screening 2002[J].Clin Nutr,2003,22(4):415-421.
[5] Jie B,Jiang ZM,Nolan MT,et al .Impact of nutritional support on clinical outcome in patients at nutritional risk: a multicenter, prospective cohort study in Baltimore and Beijing teaching hospitals[J].Nutrition,2010,26(11-12):1088-1093.
[6] Caccialanza R, Klersy C, Cereda E, et al.Nutritional parameters associated with p rolonged hospital stay among ambulatory adult patients[J].CMAJ,2010,182(17):1843-1849
[7] Burden ST, Hill J, Shaffer JL, et al.Nutritional status of preoperative colorectal cancer patients[J].J Hum Nutr Diet, 2010, 23(4):402-407.
[8] Ryu SW, Kim IH.Comparison of different nutritional assessments in detecting malnutrition among gastric cancer patients[J].World J Gastroenterol, 2010, 16(26): 3310-3317.
[9] Schwegler I, von Holzen A, Gutzwiller JP, et al.Nutritional risk is a clinical pre dictor of post operative mortality and morbidity in surgery for colorectal cancer[J].Br J Surg, 2010, 97(1): 92-97.
[10] Schiesser M,Muller S, Kirchhoff P, et al.Assessment of a novel screening score for nutritional risk in predicting complications in gastro-intestinal surgery[J].Clin Nutr, 2008, 27(4): 565-570.
[11] 赵波,钟华戈,吴卫,等.结直肠癌危险因素的流行病学研究进展[J].结直肠肛门外科,2013,19(3):199-202.
[12] Sorensen J, Kondr up J, Prokopowicz J, et al; Euro OOPS study group.Euro OOPS: an international, multicentre study to implement nutritional risk screening and evaluate clinical outcome[J].Clin Nutr, 2008, 27(3): 340-349.
