经肩胛骨外侧缘入路与Judet入路治疗肩胛骨骨折的临床疗效比较
2014-08-25吴海辉
李 智, 吴海辉
(上海中山医院青浦分院 骨科, 上海, 201700)
肩胛骨发生骨折的概率很低,据报道[1]肩胛骨骨折的发生率约为0.5%~1%。由于交通事故、高空坠落等意外伤害引起的肩胛骨骨折呈日益增长的趋势。由于肩胛骨特有的生理结构和解剖位置,对其急性骨折固定术有一定的难度[2-3]。临床上主要采用三种入路方法治疗肩胛骨骨折,即肩前方三角肌-胸大肌间隙入路、肩胛骨外侧缘入路、Judet入路[4-5]。本研究比较肩胛骨外侧缘入路和Judet入路对肩胛骨骨折患者的疗效,现报告如下。
1 资料与方法
1.1 一般资料
选取35例肩胛骨骨折患者,其中男25例,女10例,年龄23~62岁,平均年龄35岁;左侧骨折22例,右侧骨折13例;致伤原因:交通事故10例,高处坠落13例,重物砸伤9例,暴力打击3例。骨折按Hardegger等[6]分型标准进行分类,包括肩胛盂骨折16例,肩胛颈骨折10例,肩胛体骨折7例,肩胛颈和体部复杂型骨折2例。合并损伤:多发肋骨骨折6例,锁骨骨折5例,脊柱骨折2例,四肢骨折3例,鼻骨骨折1例,颅脑外伤1例。将所有患者分为经肩胛骨外侧缘入路组18例(A组)和Judet入路组17例(B组)。2组患者性别构成、年龄分布和Hardegger分型标准等一般资料均无显著差异(P>0.05),具有可比性。
1.2 处理方法
所有患者均做肩胛创伤系列检查,35例肩胛骨骨折患者均有明确的手术指征,均通过肩胛骨正侧位X线片检查,部分经CT或三维重建确诊。
1.2.1 入路及暴露:A组处理方法:切口沿肩胛骨外侧缘自肩峰后方向下做8~10 cm的垂直切口,依次切开皮肤、皮下组织、浅筋膜和深筋膜,切断部分三角肌并向外侧牵开,可暴露出冈下肌、小圆肌、大圆肌,切开二者之间的筋膜[7-8]。用手指钝性分开小圆肌和冈下肌的间隙,分离至肩胛骨腋缘,分别向上和向下牵开冈下肌和小圆肌,即可显露肩胛骨体部及肩胛颈部外侧,肩胛骨内侧缘、下角和外侧缘。其中肩胛盂骨折患者将关节囊沿纵行切开,不断移动上肢以减轻切口内的肌肉张力,此时可以显露出肩胛骨颈部和盂部。视临床手术视野的需要,可以适当延长手术切口。注意沿切口向深部走行时要保护腋神经及旋肱后动脉[9], 手术全程要仔细止血。B组患者采用侧卧或俯卧的姿势躺在手术台上,若采用俯卧的方式患肩下应垫高,切口从肩峰后缘开始,沿肩胛冈向内,稍向内侧成弧形向下延伸切至肩胛骨下角,依次切开皮肤、皮下组织、浅筋膜和深筋膜,适当游离后向两侧牵开,即可显露出肩胛冈、冈下肌、三角肌及大菱形肌。从冈下肌和小圆肌的间隙进入,暴露出肩胛骨体部及肩胛颈部外侧,肩胛骨内侧缘、下角和外侧缘。手术中要注意保护肩胛上神经和血管。
1.2.2 固定: 把冈上肌向上牵开,冈下肌向下牵开,显露骨折部位。先将较大的骨折块复位,用coker′s钳夹持骨折远近端,辅助骨折复位。肩峰骨折用1、2块普通或薄型重建钢板或螺钉固定骨折。肩胛体部较大的薄骨片,为使肩胛体平整,可先用细克氏针钻孔,然后用可吸收线缝合。肩胛颈部骨折可辅用尖头复位钳复位。直视及透视下观察肩胛颈骨折复位完成后,将适当长度的重建钢板预弯塑形后,沿肩胛骨外侧缘或沿肩胛冈下方放置钢板,用3~5枚螺钉固定。
骨折固定后活动肩关节并透视,确认骨折复位满意,活动肩关节和上肢均无明显弹响和摩擦感后,放置引流管并逐层缝合切口。术后患者用前臂吊带给予悬吊固定保护,在1~2周内患者做相应的前后摆动练习,3周后相应增加辅助锻炼,在6周后就可以开始进行主动全范围功能练习。术后刀口进行常规换药,根据渗出情况于24 h或48 h后拔除引流管,同时给予抗生素和消肿止痛药等药物治疗消炎止痛。
1.3 评价标准
35例患者于术后1、3、6、12个月进行复查,检查肩关节功能的活动状况和肩周疼痛程度,术后6个月按照Hardegger的疗效评价标准评价两种手术方法的治疗效果:优:肩关节活动不受限,外展肌力5级,肩周无疼痛;良:肩关节活动略受限,外展肌力4级,肩周有轻度疼痛;可:肩关节活动中度受限,外展肌力3级,肩周中度疼痛;差:肩关节活动严重受限,外展缺失大于40°,外展肌力2级,肩周严重疼痛。
对采用经肩胛骨外侧缘入路与Judet入路两种手术方法的平均切口长度、手术时间、出血量三项指标方面分别进行对比分析,以判断手术方法的优良性。
2 结 果
根据Hardegger功能评定,A组中优12例,良4例,功能恢复优良率为88.89%; B组中优8例,良3例,功能恢复优良率为64.71%。A组的优良率高于B组,差异有统计学意义(P<0.05)。表明经肩胛骨外侧缘入路方法治疗肩胛骨骨折比Judet入路法有更好的临床疗效。见表1。
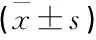
表1 2组Hardegger功能评定比较
与B组比较,*P<0.05。
A组的手术切口长度为(11.56±0.63) cm, 手术时间为(76.96±4.34) min, 出血量为(155.76±26.15) mL; B组的手术切口长度为(16.67±0.57) cm, 手术时间为(93.61±6.37) min, 出血量为(476.53±37.63) mL。A组上述指标均显著优于B组,差异有统计学意义(P<0.05)。
3 讨 论
肩胛骨是位于人体胸廓上方两侧偏后的一类扁骨[10],临床上肩胛骨骨折类型复杂、合并伤发生率高。通常采用三角巾悬吊或外展位牵引等方法进行保守治疗。绝大多数肩胛骨骨折经过保守治疗,均能取得满意效果[11-12]。虽然该方法简单易行,但容易引起众多并发症[13]。因此对于明显移位的肩胛骨骨折,应根据肩胛骨骨折的手术指征采取适宜的手术治疗,以使骨折得到良好的复位和固定,促进肩关节功能恢复。
肩胛骨骨折的手术入路有多种方式,如前方入路、后方入路、后上入路和前后联合入路[14-15], 应依据骨折的类型选择合理的手术入路方式。当前临床最常用的手术入路为后侧入路法[16], Judet入路是后侧入路法中最为经典的一种,也是目前应用较为广泛的手术入路方法。该手术方法可以根据骨折部位不同,调整切口延伸的范围,手术视野清晰、易于复位和固定,适合对于同时存在其他合并肩胛骨骨折,或其他手术入路无法完成有效复位及固定的肩胛骨骨折。
经肩胛骨外侧缘入路手术操作简便,可以充分暴露肩峰的基底部,有利于骨折部位的复位和内固定钢板的置入。经肩胛骨外侧缘从冈下肌和小圆肌之间进入,可以避开重要的神经和大血管,因此避免了对神经和大血管的损伤,安全性较好[21]。
本研究将35例肩胛骨骨折患者分为2组,分别采用经肩胛骨外侧缘入路和Judet入路进行手术治疗,针对肩胛骨骨折患者的手术入路、术后恢复情况进行评估,采用Hardegger评定标准和三项手术指标评价肩胛骨骨折术后的总体疗效。根据Hardegger功能评定结果显示,经肩胛骨外侧缘入路组术后优良率高于Judet入路组,差异有统计学意义(P<0.05)。三项手术指标的评价结果显示,经肩胛骨外侧缘入路法治疗肩胛颈骨折具有手术切口小、术中出血少、手术时间短、有利于骨折的愈合和肩关节功能的早日恢复等优点。
[1] 凌义龙, 张胜军, 李志龙, 等. 手术治疗不稳定性肩胛盂骨折[J]. 中国骨与关节损伤杂志, 2005, 20(11):757.
[2] Jones C B, Sietsema D L. Analysis of operative versus nonoperative treatment of displaced scapular fractures[J]. Clin Orthop Relat Res, 2011, 469 (12): 3379.
[3] 董文林, 余洋, 何登伟, 等. 严重移位的肩胛骨骨折的手术治疗[J]. 实用骨科杂志, 2011, 17(3): 206.
[4] 王兆杰, 安荣泽, 薛黔, 等. 肩胛盂骨折后方手术入路的解剖及临床应用[J]. 中国矫形外科杂志, 2001, 8(7): 656.
[5] Schofer M D, Sehrt A C, Timmesfeld N, et al. Fractures of the scapula long-term results after conservative treatment[J]. Arch Orthop Trauma Surg, 2009, 129(11): 1511.
[6] Hardegger F H, Simpson L A, Weber B G. The operative treatment of scapular fractures[J]. J Bone Joint Surg Br, 1984, 66(5): 725.
[7] 莫挺挺, 何爱咏. 肩胛骨骨折三种手术入路的应用解剖比较[J]. 局解手术学杂志, 2008, 17(2): 124.
[8] 方剑锋, 张云庆, 周枫, 等. 重建钢板内固定治疗复杂肩胛骨骨折[J]. 江苏医药, 2010, 36(8): 983.
[9] 张翼, 文皓, 谢佰彤. 肩胛骨外侧缘直切口手术治疗肩胛骨颈下和体部骨折[J]. 中华创伤杂志, 2005, 21(6): 424.
[10] McKoy B E, Bensen C V, Hartsock L A. Fractures about the shoulder:conservative management[J]. Orthop Noah Clin Am, 2000, 31(2): 205.
[11] van Noort A, van Kampen A. Fractures of the scapula surgical neck: outcome after conservative treatment in 13 cases[J]. Arch Orthop trauma surg, 2005, 125(10): 696.
[12] Gauger E M, Cole P A. Surgical technique: a minimal invasive approach to scapula neck and body fractures[J]. Clin Orthop Relat Res, 2011, 469(12): 3390.
[13] Edwards S G, Whittle A P, Wood G W. Nonoperative treatment of ipsilateral fractures of the scapula and clavicle[J]. J Bone Joint Surg Am, 2000, 82(6): 774.
[14] 孙广臣, 蒋国华, 周富根. 肩胛骨骨折的手术治疗[J]. 现代中西医结合杂志, 2007, 16(27): 4008.
[15] Jesser R A, Michael E M. Scapular fracture[J]. Clin Orthop, 1991, 83(269): 174.
[16] Cole P A, Talbot M, Schroder L K, et al. Extra-articular malunions of the scapula: a comparison of functional outcome before and after reconstruction[J]. J Orthop Trauma, 2011, 25(11): 649.
