多原发大肠癌者的临床病理特征和预后分析
2014-08-08陈洪盛
陈洪盛
多原发大肠癌者的临床病理特征和预后分析
陈洪盛
目的 分析多原发大肠癌(MPCC)的临床病理特征及预后情况。方法 回顾性分析126 例MPCC患者的临床资料。结果 126例 MPCC 患者占三年所有收治的大肠癌患者的 17.02%(126/739)。同时性 MPCC(SCC)患者 69 例,其中经术前乙状结肠镜检查确诊者 31例(44.9%),经术前B超、MRI及钡灌肠造影确诊者 21例(30.4%),经术中探查及术中乙状结肠镜检查确诊者 17 例(24.6%);异时性 MPCC(MCC)患者 57 例,次原发癌均经乙状结肠镜检查和 MRI检查确诊。126例 MPCC 患者合并腺瘤性息肉者 79 例,其中息肉恶变 10 例;SCC 患者的肿瘤部位从盲肠近端到直肠远端渐变过渡,而MCC 患者的肿瘤发生部位,趋向相反;病理组织学类型主要为乳突状腺癌和管状腺癌,分别为50.0%(25/50)和18.0%(9/50);TNM 分期以Ⅰ和Ⅱ期为主,占60.0%(30/50)。术后随访 2-3年,平均 2.6年,2 年总生存率为 70.6%(89/126),其中 同时性 MPCC 为 49.3%(34/69),MCC 为 50.8%(29/57);3 年总生存率为 52.4%(66/126),其中 同时性 MPCC 为 42.0%(29/69),MCC 为 38.6%(22/57)。结论 SCC患者应重视乙状结肠镜、腹部 MRI 及钡灌肠检查相结合;MCC 患者应加强术后随访。争取早期行根治性切除术。
多原发结大肠癌;诊断;治疗;预后
(ThePracticalJournalofCancer,2014,29:1628~1630)
结肠直肠癌(CRC)占所有癌症的10%~15%,在西方是癌症死亡的第二大原因,近年来,新发癌症和癌症死亡病例中,大肠是最好发的部位[1]。大肠是多原发癌最频繁的部位。过去的20年里,大肠癌患者的术后生存率有了显著的提高,归因于早发现和早治疗。尽早识别大肠癌早期临床症状,有助于早期发现二源肿瘤,争取足够的治疗时间[2]。本科室回顾性分析了 2008年 6月至 2012 年 6月期间所收治的 126例 MPCC 患者的临床资料并对其随访3年,总结报告如下。
1 资料与方法
1.1 临床资料
2008年6月至2012年6月期本院收治的739例大肠癌患者,其中MPCC患者126例,占17.02%。所有MPCC患者均经粪便隐血试验、细胞组织学检查、肠镜检查证实,符合研究纳入标准;其中男性73例(57.9%),女性53例(42.1%),男女比为1.4∶1;SCC 69例,MCC 57例;一重癌108例(SCC 63例,MCC 45例),二重癌18例(MCC)。肿瘤直径1.8~7.9 cm,平均(4.12±0.67)cm;病灶类型:溃疡型33例,隆起型26例,浸润型10例。SCC患者中男性42例,女性27例;发病年龄32~77岁,平均(53.6±1.6)岁;肿瘤直径1.9~7.7 cm,平均(4.95±1.11)cm;病灶类型:隆起型12例,溃疡型25例,浸润型8例。MCC 患者中男性48例,女性9例;发病年龄50~73 岁,平均年龄(54.4±2.8)岁;发病间隔8~42个月,平均25.8个月;肿瘤直径2.1~7.9 cm;病灶类型:隆起型15例,溃疡型8例,浸润型6例。
1.2 方法
所有数据采用SPSS 18.0统计软件进行统计分析。采用Kaplan-Meier法分析原发癌切除术后生存率,χ2或者Fisher精确检验,P<0.05具有统计学意义。
2 结果
2.1 临床病理特征
临床表现为便血、大便频数改变、黏液便、腹痛 126例,便频及里急后重者 35 例,便血、腹泻以及黏液便者 20 例,消瘦、贫血者 22 例,腹部包块者 17 例。同时性 MPCC(SCC)患者 69 例,其中经术前乙状结肠镜检查确诊者 31例(44.9%),术前进行乙状结肠镜检查、腹腔MRI、双重对比钡灌肠检查确诊者 21例(30.4%),术中乙状结肠镜检查确诊者 17 例(24.6%);异时性 MPCC(MCC)患者 57 例,二原发癌患者均经乙状结肠镜检查和 MRI检查确诊(表1)。
2.2 第二原发癌的部位
在14(54.3%)个第二原发癌位于胃,胃癌是最常见的大肠癌相关癌症,其次是子宫颈癌(12.2%),卵巢癌(5.7%),子宫癌症(3.5%),膀胱癌(3.5%),和前列腺癌(3.5%)。同步癌症中发现21例(36.8%),见表2。
2.3 临床分期及病理类型
本组共有病灶50个。69例 SCC患者共 34个癌灶,根据国际肿瘤TNM 分期:Ⅰ期 16 个,Ⅱ期 18个;组织学类型:乳头状腺癌15个,管状腺癌 9 个,黏液腺癌 2 个,无印戒细胞癌,息肉恶变 8个。57例 MCC 患者共 16 个病灶,TNM 分期:Ⅰ期 6个,Ⅱ期 10 个;组织学类型:高分化乳头状腺癌 6 个,高分化管状腺癌 4 个,黏液腺癌 3个,腺鳞癌 1 个,息肉恶变 2个。

表1 大肠癌患者的临床病理特征(例,%)
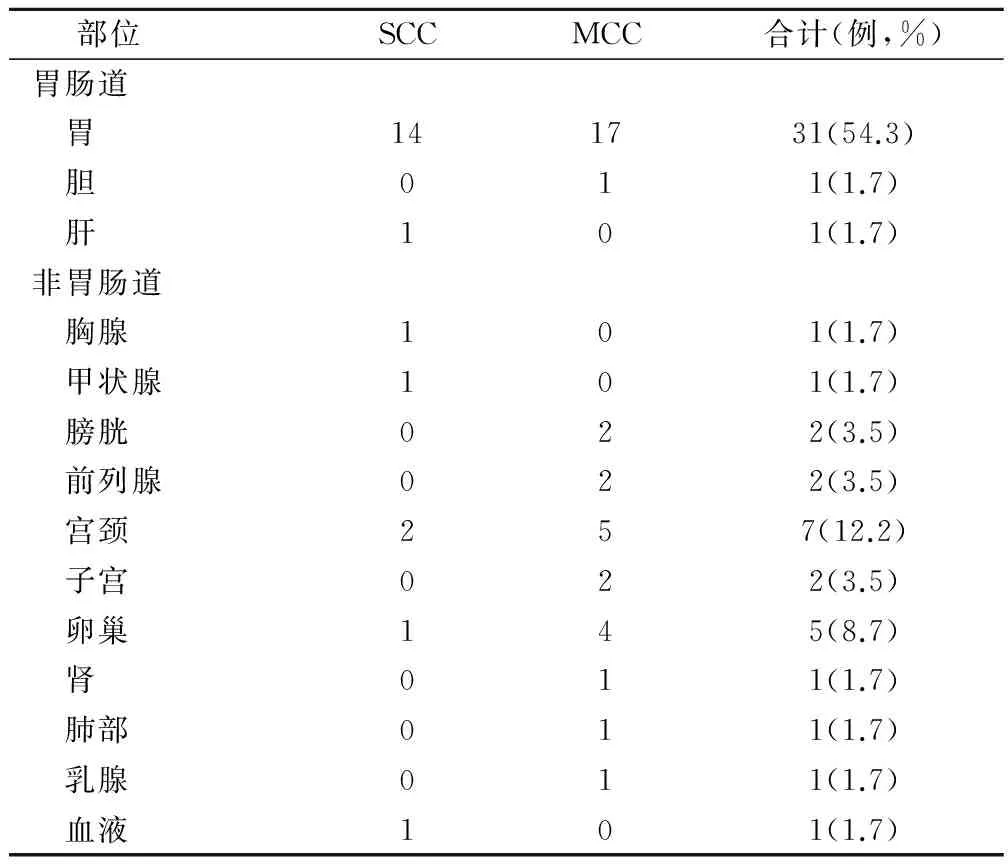
表2 126例 MPCC 患者第二原发癌的部位分布情况/例
2.4 手术方式、术后化疗及预后
术前准备:术前全面检查包括询问患者病史及家族病史,检查重要脏器功能病变。结肠镜检查:结肠镜检查前3天应吃无渣或少渣的食物,前1天仅能吃流食,检查当天早、中餐均禁食。满足肠镜检查的需要,亦可应用20%甘露醇清洁肠道。一般于上午7时左右服用上述肠道清洁剂后,快速饮水1 500~2 000 ml,大便呈清水样即可。对于拟行结肠镜下治疗的患者不要选择甘露醇作为肠道准备。另外,如果患者有便秘的病史,需要提前数日保持大便通畅,并适当增加聚乙二醇电解质散剂的剂量。
病理检查:①乙状结肠溃疡型粘液腺癌,侵及全层;②送检两侧断端为见癌细胞。肠道准备:对有心、肝、肾功能不全者,以及高龄、体弱、有严重糖尿病、不完全性肠梗阻的患者,采用术前2天进流质,术前1天只进食糖水、盐水及清水,并予适量补液,同时术前2天予50%硫酸镁30 ml,2次/d,口服,灭滴灵0.4 g,4次/d,口服。无特殊状况者采用全肠道灌洗。
手术方法:126例患者中根治性手术97 例,局部切除手术29例,术后均无严重并发症发生。SCC患者中,右半结肠扩大根治性切除术(21 个癌灶)28 例,大肠癌根治切除术(5 个癌灶)19 例,右半结肠根治性切除术(8 个癌灶)7例,左半结肠扩大根治性切除术(9个癌灶)9例,乙状结肠癌根治术(2 个癌灶)3 例,乙状结肠癌切除术(2个癌灶)3例。MMC 患者中,大肠癌根治术(6 个癌灶)6 例,根治性右半结肠切除术(7 个癌灶)7例,局部盲肠癌切除术(1 个癌灶)1例,横结肠癌根治术(2 个癌灶2例),根治性左半结肠切除术(3 个癌灶)3例,乙状结肠癌根治术(5 个癌灶)5例,局部乙状结肠癌切除术(1 个癌灶)1例,局部大肠癌切除术(1 个癌灶)1例。所有患者术后采用氟尿嘧啶(5-FU)为主的FM方案化疗(5-FU,900 mg/m2,静滴,第1~5天,每3周重复;MMC,10~10 mg/m2,静脉输注,每8周重复),共 5~11个疗程。所有患者均获随访,随访时间2~3年,平均2.6年;2 年总生存率为 70.6%(89/126),其中同时性MPCC为49.3%(34/69),MCC为50.8%(29/57);3年总生存率为52.4%(66/126),其中同时性MPCC为42.0%(29/69),MCC为38.6%(5/57)。SCC患者中,术后1~3 年内15例死于肝转移,7例死于肺转移,13例死于腹腔转移,余 34 例存活;MCC 患者中术后1~3 年内死于肝转移 18 例,肺转移 5 例,腹腔转移12例,余 22例存活(表3)。
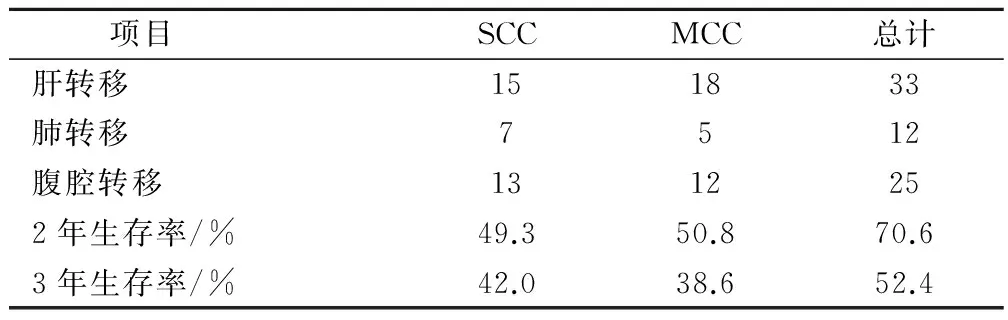
表3 患者术后转移及生存率情况/例
3 讨论
肿瘤患者具有易感性,癌症患者较健康人群更容易同时患有多器官癌症,尤其是在同一脏器、系统甚至如肾脏、肺等成对器官更易发生[3]。多原发癌危险相关因素还包括长期酗酒与吸烟,吸烟有害健康。烟酒过度常引发肺癌,食道癌、肝癌、胃癌等消化道癌症,长期过量烟酒还可导致咽部、喉、鼻咽部位等器官多原发癌的发生。癌症患者初愈好转,自控能力差,且亲友感情支配下容易纵容患者不良嗜好,此时体质尚不完全恢复,导致多原发癌的可能性大大增加[4]。癌症患者由于外科手术、放、化疗已经严重破坏机体免疫系统,此外是免疫力低下,身体抵抗能力近乎丧失,稍有松懈,便使新癌趁虚而入。
由此可见,预防措施乃重中之重。治疗多原发癌和单一癌一样,一旦确诊,同样可以接受外科手术等治疗。同时术后也是最关键的时期,在完成一级原发癌的治疗之后,不要掉以轻心,必须按医嘱定期到医院接受复诊,此举不但可以尽早发现一级原发癌的复发转移,同时还可以尽早发现二级或三级原发癌[5]。本研究发现的第二原发癌多见于消化道并发症,第二原发癌的部位。在14个第二原发癌位置,癌胃(54.3%)是最常见的大肠癌相关癌症,其次是子宫颈癌(12.2%),卵巢癌(5.7%),子宫癌症(3.5%),膀胱癌(3.5%),和前列腺癌(3.5%)。因此,准确检查多原发癌的数量对于检测二源癌症及其重要。大肠癌患者经过治疗后,同源性和异源性癌症患者的发病率有所减低[6]。本研究中,早期大肠癌患者中,SCC患者比例较高。近年来,早期大肠癌的确证率逐年上升,这一点归于先进检测手段。早期大肠癌患者的生存率也是很客观的,在长期的随访观察中,我们发现,在早期大肠癌患者比晚期大肠癌患者更易发二源癌症。本研究所有患者均获随访,随访时间2~3年,平均2.6年;2年总生存率为70.6%(89/126),其中同时性 MPCC为49.3%(34/69),MCC为50.8%(29/57);3年总生存率为52.4%(66/126),其中 同时性 MPCC为42.0%(29/69),MCC为38.6%(5/57)。由此可以推测,MCC很可能是影响诊断早期大肠癌的主要因素[7]。
大肠癌发病率较低的地方,直肠癌患者比例可达70。国内外因癌症而去世的名人日渐增多,其中大肠癌患者数量增多。大肠癌是常见的消化道恶性肿瘤之一[8]。在西方经济发达国家,1/25的人口确认或疑似将患大肠癌。中国,改革开放以来,随着饮食结构和生活习惯改变等因素,导致大肠癌的发病率逐年上升,癌症诱因还包括工作压力,长期久坐,环境污染等因素。
监测数据显示,北、上、广三大城市已经成为消化道癌症频发的地区,其中大肠癌的患病率和死亡率相比于5年前,从癌症排名后位越剧前三,北京大肠癌患者占据消化道癌症患者中第二位,上海大肠癌患病率占据第二位,广州大肠癌患者患病率和死亡率最高,接近国际水平,位居全国第一[9]。根据2012年第八届上海国际大肠癌高峰论坛的有关数据,根据上海的肿瘤登记报告,结直肠癌发病率由上世纪70年代初的12/10万增长到目前的56/10万,增速约为每年4.2%,远超2%的国际水平。根据本研究结果可知,SCC患者中,术后1~3 年内15例患者死于肝转移,7例死于肺转移,13例死于腹腔转移,余34例存活;MCC患者中,术后1~3年内死于肝转移18例,肺转移5例,腹腔转移12例,余22例存活。结直肠癌肝转移也是造成患者死亡的主要原因,并且癌症转移的诊断、手术以及综合治疗是国际研究热点[10]。
综上所述,预防大肠癌、降低术后死亡率,患者必须加强锻炼,不可积劳成疾。饮食结构注重蔬菜、水果,少吃高蛋白、高脂肪的食物。出现类似临床症状不可延误,及早就诊检查。
[1] 陈 涛.异时性多原发大肠癌的诊治和预后〔J〕.实用临床医药杂志,2012,16 (13):114-115.
[2] 朱莉菲,薛 鹏,王理伟.65 例多原发癌的临床回顾性研究〔J〕.复旦学报 (医学版),2010,37(5):591-593.
[3] 唐元新,李晓霞,孙公平.中国东北地区遗传性非息肉病性结直肠癌家系多原发癌的特点分析〔J〕.中华普通外科杂志,2013,28(4):253-255.
[4] Jian S,Jie D,Sheng B.异时性多原发性结直肠癌 13 例临床分析〔J〕.实用医学杂志,2013,29 (2):261-263.
[5] 王思平,刘玉林,朱 艳,等.右半结肠癌 81 例发病特点分析〔J〕.实用癌症杂志,2010,25 (4):413-414.
[6] 何忠英,秦晓娟,王 兰,等.FOLFOX4 及醛氢叶酸加大剂量氟尿嘧啶治疗中晚期大肠癌的疗效观察〔J〕.实用癌症杂志,2011,26(3):318.
[7] 韩 杰,孙 云,吕炳蓉,等.同时性多原发大肠癌外科治疗临床分析〔J〕.河北医药,2012,34(23):3610-3611.
[8] 张东臣,俞 林.多原发性大肠癌的外科治疗 (附同时性多原发性大肠癌 1 例临床分析)〔J〕.中国肛肠病杂志,2013,33(9):17-19.
[9] 易 波,李其云,饶华民,等.复发性大肠癌51例再手术治疗分析〔J〕.实用癌症杂志,2011,26(4):407-408.
[10] 张胜本,黄星凯.多原发大肠癌67例临床分析〔J〕.中华普通外科杂志,1999,14(5):364-366.
(编辑:吴小红)
Clinical Features of Multiple Primary Colorectal Cancer and Prognosis
CHENHongsheng.
TaishanHospitalofTraditionalChineseMedicine,Taishan,529200
Objective To investigate the pathological features and prognosis of multiple primary colorectal cancer(MPCC).Methods Clinical data of 126 patients with MPCC were retrospectively analyzed.Results 126 patients with MPCC,including 69 patients with synchronous colorectal cancer(SCC)and 57 patients with metachronous colorectal cancer(MCC),accounted for 17.02%(126/739)of colorectal cancer during the same period of time.Among 69 patients with SCC,31 cases(44.9%)were diagnosed by preoperative sigmoidoscopy,21 cases(30.4%)were diagnosed by preoperative B ultrasound,MRI,and barium enema,17 cases(24.6%)were diagnosed by intraoperative exploration and intraoperative sigmoidoscopy,respectively.All of the 57 patients with MCC were diagnosed by preoperative sigmoidoscopy and MRI.Tumors were tubular or papillary adenocarcinoma,seperately 50%(25/50)and 18%(9/50).The TNM stage of most tumors(72)was stage Ⅰ and Ⅱ phase,accounted for 60%(30/50).During the follow-up of 2-3 years(mean 2.6 years),the 2-and 3-year overall survival rates were 70.6%(89/126)and 52.4%(66/126),respectively.2-year survival rate of SCC group and MCC group were 49.3%(34/69)and 50.8%(29/57),respectively;3-year survival rate of SCC group and MCC group were 42.0%(29/69)and 38.6%(22/57),respectively.Conclusion Preoperative sigmoidoscopy,abdomen MRI,and barium enema are very important for SCC patients,SCC patients should pay attention to sigmoidoscopy,barium enema and abdominal MRI,MCC patients should pay attention to the follow-up after sigmoidoscopy.Early radical resection should be determined.
Multiple primary colorectal cancer(MPCC);Diagnosis;Treatment;Prognosis
529200 广东省台山市中医院肿瘤科
10.3969/j.issn.1001-5930.2014.12.038
R735.3
A
1001-5930(2014)12-1628-03
2014-05-13
2014-11-06)
