血液病血小板输注疗效分析
2014-07-18郝春芬余延芳郑燕蓉郑凤芝
郝春芬,余延芳,郑燕蓉,郑凤芝
血液病血小板输注疗效分析
郝春芬1,余延芳2,郑燕蓉1,郑凤芝1
目的分析血液病患者血小板输注无效(platelet transfusion refractoriness,PTR)原因,以提高血小板输注率。方法分析血液病患者PTR的临床特征,比较输注单采血小板+少白细胞红细胞(少白组)、单采血小板+悬浮红细胞(悬浮组)、单采血小板(单采组)患者的血小板输注疗效。结果93例血液病患者PTR率平均为25.0%。少白组、悬浮组、单采组的PTR率分别为21.2%、32.7%、 26.7%(χ2=5.66),结果无统计学意义,但少白组有低于其他两组的趋势。结论影响血液病患者PRT原因虽然有非免疫性因素,而减少输入白细胞数量可提高血小板输注。
血液病;血小板输注;无效
随着成分输血的推广,血小板输注的需求日益增加,患者在多次输血(全血、红细胞、白细胞)后,易产生人类白细胞抗原(human leukocyte antigen,HLA)和血小板特异抗体(human platelet specific alloantigens,HPA),导致血小板输注无效(platelet transfusion refractoriness,PTR)[1]。对于无采血资质的用血单位,临床上有效实施成分输血,对避免和减少PTR、治疗和预防患者出血、减轻患者的经济负担、节约血液资源有着非常重要的意义。
1 资料与方法
1.1 资料 收集2012-01至2014-01在我院血液科住院期间只输注了单采血小板的患者以及同时输注红细胞(悬浮红细胞、少白细胞红细胞)和单采血小板的患者93例。分为3组:只输注单采血小板患者为单采组;输注悬浮红细胞+单采血小板患者为悬浮组;输注少白细胞红细胞+单采血小板患者为少白组。
1.1.1 血小板输注指征 血小板计数<20×109/L,伴或不伴出血症状(如:皮肤紫癜、瘀斑、血尿、消化道出血、鼻衄、牙龈出血、颅内出血、月经量多导致严重贫血等)。个别血小板计数>20×109/L,但有明显器官出血或因持续慢性出血导致严重贫血时也输注。
1.1.2 红细胞输注指征 血红蛋白<70 g/L有输注血小板的患者,或血红蛋白70~80 g/L同时伴心力衰竭并有输注血小板的患者。
1.2 方法 ABO同型输注,输注前受体﹑供体做ABO正反定型。(1)成人单次输注单采血小板1个治疗量(10 U),血小板总数约≥2.5×1011,以患者能耐受速度尽快输注完毕; (2)成人单次输注红细胞1U约200 ml,在4 h内输注完毕。其中悬浮红细胞是指残余白细胞>109/200 ml,少白细胞红细胞是指残余白细胞≤2.5×106/200 ml,通过过滤法能去除血液中99.99%的白细胞[2]。单采血小板、悬浮红细胞、少白细胞红细胞均来源于北京市血液中心。
1.2.1 仪器与试剂 单采血小板应用Amicus分离机(费森尤斯/卡比公司)分离并制备;悬浮红细胞、少白细胞红细胞由6000 i离心机(Heraeus 公司)离心。此外,还有去白细胞滤器、采血袋收集(上海输血技术有限公司)和Sysmex XT-4000i 五分类血液分析仪和配套试剂(日本希类康公司)。
1.2.2 观察指标及疗效判断 采用输注后血小板计数增值(cored count increment,CCI)作为量化的判断依据。测定血小板输注前1 h和输注后24 h的外周血小板的数量;计算血小板回升率和校正CCI(CCI=输血后血小板增加数×体表面积/输注血小板数)。CCI<10 000时,表明有同种免疫或无效性[3],同时观察患者输注前后出血情况,输注后24 h血小板回升率≥40%或临床出血症状得到控制或明显改善视为有效。
1.3 统计学处理 采用SPSS13.0统计软件,计数资料比较采用χ2检验,P<0.05为差异有统计学意义。
2 结 果
2.1 总体血小板输注效果 93例输注后出血症状均得到控制,同时进行不同血液病的相关治疗,好转出院75例,死亡12例,6例自动出院终止治疗;总输注607例次,其中无效152例次,总无效率25.0%(表1)。
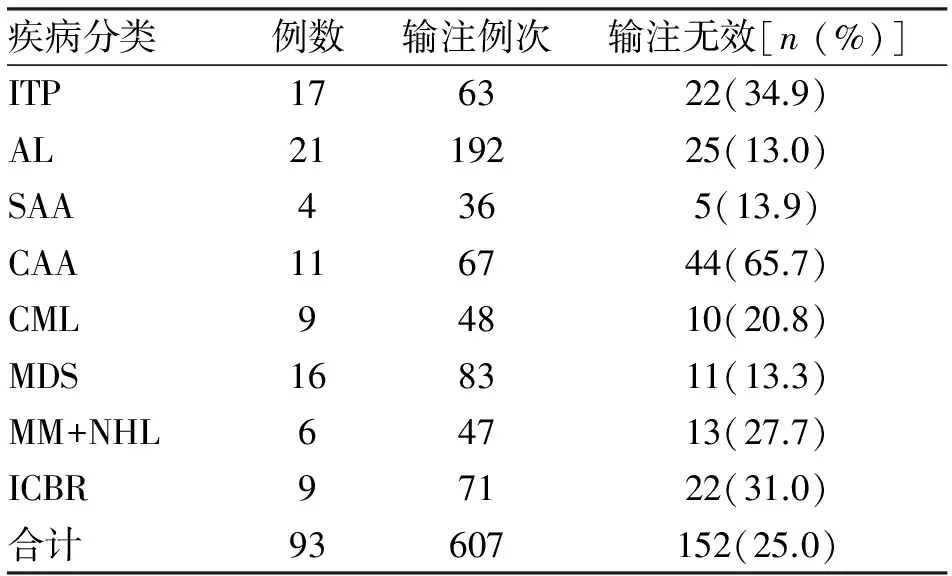
表1 93例血液病患者不同疾病血小板输注情况
注:ITP,原发免疫性血小板减少症;AL,急性白血病;SAA,重型再障;CAA,慢性再障;CML,慢性粒细胞性白血病;MDS,骨髓增生异常综合征;MM,多发性骨髓瘤;NHL,非霍齐金淋巴瘤;ICBR,免疫性全血细胞减少
2.2 悬液组、少白组和单采组血小板输注的结果 少白组PTR率最低(21.2%),其次为单采组(26.7%),悬浮组无效率最高(32.7%)。3组血小板输注结果比较,差异无统计学意义(χ2=5.66,表2)。

表2 3组血小板输注无效率比较 (n;%)
注:3组之间输注无效率比较,χ2=5.66,P>0.05
3 讨 论
自1980年以来,随着机采单人份血小板制剂分离技术的成熟,血小板的输注已成为血小板数量减少或功能障碍患者的常规治疗手段,科学合理有效地输注血小板一直是备受关注的焦点。然而,血小板输注并不是每一次都能达到满意的效果,特别是反复多次随机输注血小板的患者,体内极易产生血小板抗体,从而破坏输入的血小板并导致PTR[4]。有20%~50%白血病患者,80%的再障患者长期输注导致PTR[5]。本研究中,原发免疫性血小板减少症患者PTR率34.9%,急性白血病患者PTR率13.0%,重型再障PTR率是13.9%,慢性再障患者由于血小板的再生障碍尤其显著所以PTR率最高为65.7%。但均比以往报道偏低,分析原因是以往研究是按患者例数,本报道是按每例患者输注次数统计。临床工作中,血液病患者在每次住院期间行血小板输注治疗过程中,应去除相关影响因素,保证待输入的血小板质量,选择最佳时机输注,如果出现过PTR,并非就始终无效,这支持影响PTR主要与非免疫性因素有关[6],如发热、重症感染、脾功能亢进等,若积极治疗原发病,必要时输注前使用激素可收到良好效果,减少PTR的发生。
PTR的原因除有非免疫因素外,还有免疫因素,血小板抗体是影响输注疗效的重要因素。引发同种免疫反应所致无效的主要是HLA和HPA,其中HLA产生的频率更高。Murphy等[7]报道由HLA引起的血小板输注无效占80%以上,HLA不仅存在于血小板的表面,而且在白细胞表面表达更为丰富,有研究称减少输入白细胞数量小于5×106/L时,可降低HLA引起的同种免疫的机会发生,提高输注效率[8,9]。本组资料显示少白组由于减少了输入的白细胞数量使PTR率下降至21.2%,而悬液组、单采组PTR率分别为32.7%、26.7%。结果虽然无统计学意义,但少白组PTR现象有低于其他两组的趋势。分析原因可能是本报道:(1)病例数少;(2)血小板输注效果是以每次输注血小板来计算,而不是以例数来计算有关,故需进一步扩大病例数研究。
虽然开始输血之前进行HLA、HPA筛查,选择相匹配的血小板,增加相容性[10],从源头上减少输注无效,但这只是一种理想状态,在我国绝大数医院无采血资质,仍采用ABO同型随机血小板输注,而且血小板抗体检测及血小板配型试验的试剂昂贵,检测成本太高,患者难以承受,且阳性率低、操作费事费力,在各医院普及程度不同。如果对需要输血小板的贫血患者首选输注少白细胞红细胞可能会减少血小板输注无效,故建立一个优化的符合国情的血小板输注模式有待探讨。
[1] 庞桂芝,张晨光,赵全兵.血液病患者血小板输注的效果分析[J].中国输血杂志,2011,24(3):243-244.
[2] 高东英.输血技术学基础[M].北京:高等教育出版社,2013:46-51.
[3] 北京市卫生局.临床输血技术规范资料汇编[S].北京:人民卫生出版社,2000:87.
[4] 刘 银,陈 波,林 艳,等.年龄因素对临床血小板输注影响的分析[J].临床血液学杂志,2013,26(8):513-514.
[5] Mcfarland J G,Anderson A G,Slichter S J.Factors influencing the transfusion response to HLA-selected apheresis donor platelets in patients refractory to random platelet concentrates[J].Br J Haematol,1989,73:380.
[6] 徐丽娟,卓海龙,刘斌杰,等.血小板输注无效的临床分析[J].临床输血与检验,2008,10(1):59-60.
[7] 张献清,穆士杰,夏爱军,等.血小板输注无效患者的供者筛选策略及临床研究[J].临床输血与检验,2009,11(2):126-128.
[8] Rouger P.Prospects in blood transfusion[J].Transfus Clin Biol,2003,10(2):91-93.
[9] 黄 坚,陈艺丹.血小板输注无效的相关因素及其干预措施的研究进展[J].中国医药指南,2012,10(17):51-53.
[10] 徐 菲,赵昕亚,包 进,等.血小板输注无效的原因与对策的研究[J].现代生物医学进展,2012,12(4):771-773.
(2014-04-06收稿 2014-04-20修回)
(责任编辑 岳建华)
Efficacyofplateletbloodtransfusioninpatientswithhematopathy
HAO Chunfen1,YU Yanfang2,ZHENG Yanrong1,and ZHENG Fengzhi1. 1. Department of Blood Transfusion, 2. Department of Hematology, Peking University Shougang Hospital,Beijing 100144,China
ObjectiveTo analyze the reasons of invalid blood platelets transfusion in patients with hematological diseases, in order to improve the rate of blood platelet transfusion.MethodsThe clinical features of patients with invalid blood platelets transfusion were analyzed. Curative rates of infusing platelets + less leukocyte suspension (less leukocyte group), platelets + suspended red blood cells (suspension group), and platelets alone group (platelets group) were compared.ResultsBlood platelet invalid infusion rate was 25.0% on average in 93 patients. In less leukocyte group, suspension group, and platelets alone group, the platelet infusion inefficient rates were 21.2%, 32.7% and 26.7%, respectively (χ2=5.66,P>0.05); the results has no statistically significant difference. But the tendency in the less leukocyte group was lower than those in the other two groups.ConclusionsThese factors affect patients with invalid blood platelets transfusion despite non immunologic factor. Reducing the number of white blood cells can improve the blood platelet transfusion.
hemopathy; blood platelet; invalid
郝春芬,本科学历,主管技师,E-mail:1455890176@qq.com
100144,北京大学首钢医院:1.输血科,2.血液科
余延芳,E-mail:1746869106@qq.com
R457.1
