3种胃肠重建方式对2型糖尿病降糖效果的meta分析
2014-07-18韩承新贾元利
李 飞,韩承新,贾元利,郑 皓,达 布
3种胃肠重建方式对2型糖尿病降糖效果的meta分析
李 飞,韩承新,贾元利,郑 皓,达 布
目的对比毕Ⅰ式、毕Ⅱ式、Roux-en-y胃肠重建手术对2型糖尿病降糖效果。方法检索中国生物医学文献数据库、中文生物医学期刊文献数据库、中国知网、维普、万方、MEDLINE,1994-01至2013-10发表的不同消化道重建手术对2型糖尿病疗效对比的文献,筛选、提取、质量评价,用RevMan5.0软件进行meta分析。结果共有7篇文献入选,病例总数378例,毕Ⅰ式74例,毕Ⅱ式184例,Roux-en-y120例。meta分析结果:(1)毕Ⅰ式、毕Ⅱ式以及Roux-en-y术后3个月血糖水平均明显低于术前;(2)毕Ⅰ式与毕Ⅱ式术后3个月血糖水平无差别;(3)毕Ⅰ式术后3个月血糖水平明显高于Roux-en-y;(4)毕Ⅱ式与Roux-en-y术后3个月血糖水平无差别;(5)毕Ⅰ式术后6个月血糖水平明显高于毕Ⅱ式和Roux-en-y;(6)毕Ⅱ式与Roux-en-y相比术后6个月血糖水平无差别;(7)毕Ⅰ式术前与术后6个月血糖水平无差别;(8)毕Ⅱ式和Roux-en-y术后6个月血糖水平均明显低于术前;(9)毕Ⅱ式与Roux-en-y术后6个月糖尿病治疗有效率无差别。结论毕Ⅱ式和Roux-en-y对2型糖尿病的治疗均有效。
毕Ⅰ式;毕Ⅱ式;Roux-en-y;2型糖尿病;血糖;meta分析
糖尿病是危害人类健康的主要疾病之一,目前尚无根治性药物[1]。胃转流手术已成为2型糖尿病新的治疗方法,效果确切[2]。不同的消化道重建方式术后的降糖效果差别较大,但由于各个研究样本量、对象、设计类型、指标、随访时间不完全一致,究竟哪种重建方式效果更加可靠,仍存在争议。本研究采用meta分析的方法,比较不同胃肠重建方式的术后降糖效果,为选择胃转流手术方式提供依据。
1 资料与方法
1.1 资料 (1)研究对象:确诊为2型糖尿病,行消化道重建手术的患者,种族、国籍、性别、年龄、是否合并其他疾病不限,糖尿病的诊断按WHO1999年推荐的标准判定;(2)研究设计类型:已公开发表的不同消化道重建手术,对2型糖尿病患者疗效对比研究的文献,随机对照研究、前瞻性和回顾性非随机对照研究;(3)样本量:大小不限;(4)随访时间:≥3个月;(5)发表语种:中文、英文;(6)干预措施:分为3组,分别为毕Ⅰ式、毕Ⅱ式、Roux-en-y吻合术;(7)检测指标:接受以上3种术式术前、术后空腹血糖水平及转归情况。糖尿病治疗后转归分为治愈、改善、无效三类。
1.2 排除标准 (1)研究中没有同时比较毕Ⅰ式、毕Ⅱ式、Roux-en-y吻合术对2型糖尿病的疗效;(2)报告信息少,综述,无法提取有效数据进行统计分析,重复发表,未公开发表,随访时间不明确的文献;(3)动物实验。
1.3 文献检索 通过计算机检索1994-01至2013-10发表的3种不同的消化道重建手术对2型糖尿病疗效对比的文献。中文检索词为“毕Ⅰ式、毕Ⅱ式、Roux-en-y吻合”或“胃转流/旁路手术”或“胃切除术、消化道重建”和“糖尿病”。英文检索词为“billroth Ⅰ、billroth Ⅱ、Roux-en-y”或“gastric bypass/ by-pass operation”“gastrectomy、digestive tract reconstruction”和“diabetes”。 检索中文数据库:中国生物医学文献数据库(CBM), 中文生物医学期刊文献数据库(CMCC), 中国知网(CNKI), 维普(VIP),万方(WANFANG)。英文数据库:MEDLINE。
1.4 质量评价和数据提取 采用Jadad量表[3]对纳入文献进行质量评价。由3位研究者独立检索、筛选文献,对符合入选标准的文献进行数据提取。数据提取内容包括:(1)患者病情、性别、年龄;(2)研究设计的类型、分组情况、样本量、随访时间;(3)手术方式的描述,麻醉方式,术前术后患者空腹血糖,术后的转归。在文献筛选、质量评价、数据提取后进行交叉核对,对有分歧的环节通过讨论解决。
1.5 统计学处理 采用Cochrane协作网提供的RevMan 5.0统计软件进行分析。计数资料采用相对危险度(relative risk,RR),计量资料加权均数差(weighted mean difference,WMD)。区间估计采用95%的可信区间。异质性检验采用χ2检验,I2为反映异质性的指标。各研究间不存在异质性(P>0.1,I2<50%),采用固定效应模型合并统计量;若各研究间存在异质性(P<0.1,I2>50%),应用敏感分析或分层分析查找其可能原因,将资料分层达到同质后采用固定效应模型。如异质性无法找到原因时,采用随机效应模型。潜在发表偏倚采用漏斗图分析。
2 结 果
2.1 检索结果 有7篇文献符合标准,均为中文,病例总数378例,毕Ⅰ式组74例,毕Ⅱ式组184例,Roux-en-y吻合组120例[4-10]。所有研究病例均确诊为2型糖尿病,合并消化道病变,如胃癌或其他良性病变,其中3项研究未描述糖尿病的诊断标准。有1项研究未描述手术具体操作方法。6项研究对2型糖尿病术后转归“有效”“无效”做出描述,并描述了随访时间、病例退出情况(表1,2)。将上述研究结果作漏斗图分析,显示分布点不完全对称,存在一定的发表偏倚。
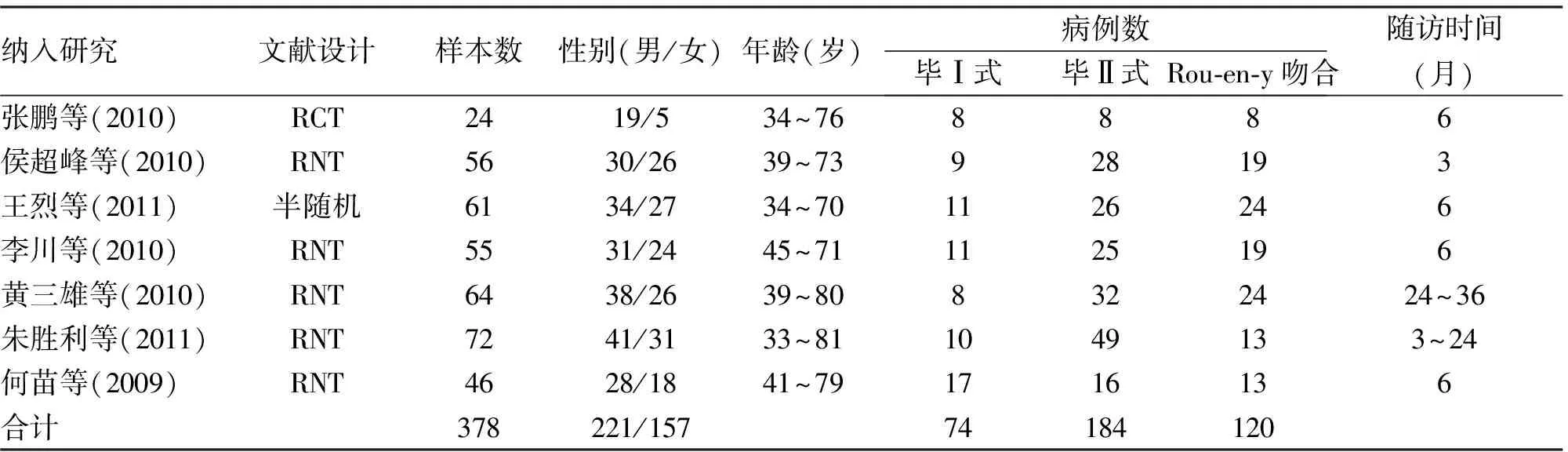
表1 纳入研究的行消化道重建手术的2型糖尿病患者主要情况
注:RCT为随机对照研究,RNT为非随机对照研究

表2 行消化道重建手术的2型糖尿病患者术前、术后的血糖的变化 (mmol/L;
2.2 重建方式与血糖变化的关系
2.2.1 术后3个月血糖水平比较[4,6-8](1)毕Ⅰ式与毕Ⅱ式术后3个月比较,共152例,毕Ⅰ式组35例,毕Ⅱ式组117例。各项研究经统计学检验后存在异质性(P<0.00001,I2=94%),采用随机效应模型分析,结果为毕Ⅰ式与毕Ⅱ式术后3个月血糖水平差异无统计学意义(P=0.06)。(2)毕Ⅰ式与Roux-en-y吻合术后3个月比较,共99例,毕I式组35例,Roux-en-y吻合组64例。经统计学检验后存在异质性(P<0.00001,I2=91%),采用随机效应模型分析,结果为毕Ⅰ式与Roux-en-y吻合术后3个月血糖水平差异有统计学意义,毕Ⅰ式组术后3个月患者血糖水平高于Roux-en-y吻合组(P=0.02)。(3)毕Ⅱ式与Roux-en-y吻合术后3个月血糖水平比较,共181例,毕Ⅱ式组117例,Roux-en-y吻合组64例。统计学检验后不存在异质性(P=0.43,I2=0),采用固定效应模型分析,结果为毕Ⅱ式与Roux-en-y吻合术后3个月患者血糖水平差异无统计学意义(P=0.09)。(4)毕Ⅰ式术前与术后3个月血糖水平比较,共35例。经统计学检验后不存在异质性(P=0.38,I2=1%),采用固定效应模型分析,结果为毕Ⅰ式术前与术后3个月血糖水平差异有统计学意义,毕Ⅰ式组术后3个月血糖水平明显低于术前(P=0.02)。(5)毕Ⅱ式术前与术后3个月血糖水平比较,共117例。经统计学检验后存在异质性(P<0.00001,I2=93%),采用随机效应模型分析,结果为毕Ⅱ式术前与术后3个月血糖水平差异有统计学意义,毕Ⅱ式组术后3个月血糖水平明显低于术前(P=0.003)。(6)Roux-en-y吻合术前与术后3个月血糖水平比较,共64例,经统计学检验后存在异质性(P=0.06,I2=60%),采用随机效应模型分析,结果显示,Roux-en-y吻合术前与术后3个月血糖水平差异有统计学意义,Roux-en-y吻合组术后3个月血糖水平明显低于术前(P<0.00001)。
2.2.2 术后6个月血糖水平比较[5-7](1)毕Ⅰ式与毕Ⅱ式术后6个月比较,有1项研究对比了毕Ⅰ式与毕Ⅱ式术后9个月血糖水平,共92例,毕Ⅰ式组27例,毕Ⅱ式组65例。经统计学检验后存在异质性(P=0.003,I2=82%),采用随机效应模型分析。结果为毕I式组术后6个月后血糖水平高于毕Ⅱ式组(P<0.00001)。(2)毕Ⅰ式与Roux-en-y吻合术后6个月血糖水平比较,有1项研究对比了毕Ⅰ式与Roux-en-y吻合术后9个月血糖水平,共78例,毕Ⅰ式组27例,Roux-en-y吻合组51例。经统计学检验后存在异质性(P=0.005,I2=81%),采用随机效应模型分析。结果为毕Ⅰ式组术后6个月后血糖水平高于Roux-en-y吻合组(P<0.00001)。(3)毕Ⅱ式与Roux-en-y吻合术后6个月血糖水平的比较,有1项研究对比了毕Ⅰ式与Roux-en-y吻合术后9个月血糖水平,共116例,毕Ⅰ式组65例,Roux-en-y吻合组51例。经统计学检验后不存在异质性(P=0.39,I2=0),采用固定效应模型分析。结果为毕Ⅱ式与Roux-en-y吻合术后6个月后血糖水平差异无统计学意义(P=0.80)。(4)毕I式术前与术后6个月血糖水平的比较,有1项研究对比了毕Ⅰ式术前与术后9个月血糖水平,共27例。经统计学检验后不存在异质性(P=0.70,I2=0),采用固定效应模型分析。结果为毕Ⅰ式术前与术后6个月后血糖水平差异无统计学意义(P=0.34)。(5)毕Ⅱ式术前与术后6个月血糖水平的比较,有1项研究对比了毕Ⅱ式术前与术后9个月血糖水平,共65例。经统计学检验后存在异质性(P=0.0001,I2=89%),采用随机效应模型分析。结果为毕Ⅱ式术前与术后6个月后血糖水平差异有统计学意义,毕Ⅱ式组术后6个月后血糖水平明显低于术前(P<0.00001)。(6)Roux-en-y吻合术前与术后6个月血糖水平的比较,另有1项研究对比了Roux-en-y吻合术前与术后9个月血糖水平,共51例。统计学检验后存在异质性(P<0.00001,I2=92%),采用随机效应模型分析。结果为Roux-en-y吻合术前与术后6个月后血糖水平差异有统计学意义,Roux-en-y吻合组术后6个月后血糖水平明显低于术前(P=0.0003)。
2.3 术后6个月糖尿病的转归情况 根据美国糖尿病协会糖尿病转归标准[11],共4项研究对比了毕Ⅱ式与Roux-en-y吻合术后6个月2型糖尿病的转归情况[6,7,9,10],共151例,毕Ⅱ式组82例,Roux-en-y吻合组69例。经统计学检验后不存在异质性(P=0.72,I2=0),采用固定效应模型分析。结果,毕Ⅱ式与Roux-en-y吻合组术后6个月糖尿病有效率差异无统计学意义(P=0.06)。
3 讨 论
外科手术治疗2型糖尿病是近年来的重大进展[2]。手术方式分为两大类,缩小胃容积的术式,比如可调式胃束带,袖状胃;胃肠改道的术式,比如胃转流。本研究中的毕Ⅰ式胃肠重建属于胃减容范畴,毕Ⅱ式、Roux-en-y属于胃转流范畴。本研究中,虽然毕Ⅰ式术后3个月左右曾有一个阶段的血糖下降,而且和胃转流的降糖程度相近,但是6个月以后,降糖作用消失。而毕Ⅱ式、Roux-en-y无论术后3个月还是术后6个月,降糖效果都很明显,两者的降糖效果以及糖尿病的转归没有明显差别,结果说明,转流手术的降糖效果优于减容手术;毕Ⅱ式与Roux-en-y相比,降糖效果没有差别,临床上都可以应用。
本研究中,胃减容手术后的短暂降糖作用,可能与胃容积减少后,食欲没有完全恢复、食物摄入减少有关。胃减容手术6个月后降糖效果消失,说明胃容积减少没有持续的降糖作用。
曾有人认为,缩小胃的容积,使得食物摄入减少、体重下降,是胃转流治疗糖尿病的主要机制[4]。胃减容手术可以减少食物的摄入,带来降低体重和减肥的效果,但是和血糖下降没有关系。最近研究发现,胃转流术后早期,血糖和胰岛素水平常常就能恢复正常,甚至早于体重明显减轻[2]。Rubino等[12]的不同胃容积以及不同胃肠吻合方式的动物实验结果也表明,手术控制糖尿病的机制与体重是否减轻并无关系。本研究结果也支持这一观点。结合本研究结果,胃转流手术降糖机制应和胃肠改道有关。现在已有多个学说和相应的证据解释胃肠改道的降糖机制,如肠-胰岛轴学说、食欲调节学说、脂肪-胰岛轴学说、炎性介质假说、异常信号机制学说。研究较多的是肠-胰岛轴的胃肠激素变化,这些激素包括葡萄糖依赖性促胰岛素释放肽(GIP)、胰高血糖素样肽-1(GLP-1)、瘦素、生长激素释放肽等[13]。产生降糖作用的过程可能如下:胃肠改道后,食物绕过十二指肠和近段空肠,减少对此处K细胞的刺激来抑制GIP的分泌。消化不完全的食糜到达末端回肠刺激L细胞分泌GLP-1 。GLP-1水平的升高能促进糖原合成及脂肪分解,抑制胃的排空,抑制胰高血糖素分泌,增加胰岛素的基因表达和胰岛素前体的合成,促进β细胞增生与抑制凋亡,促进胰岛素分泌[13]。最终达到降糖效果。
通常,胃转流手术Roux-en-y的肠肠吻合口距胃肠吻合口80~100 cm。本研究患者大多伴有胃肠道外科疾病,比如胃癌,手术方式原本针对原发病,而非糖尿病,所以实施常规胃癌根治术或者胃大部切除,以及标准的毕Ⅱ或者Roux-en-y胃肠重建吻合,特别是后者,胃肠吻合肠段通常40~50 cm,与胃转流有区别,即使这样,仍然有明显的降糖效果。这也从另一方面验证,胃肠改道是降糖的主要原因。
本研究结果显示,毕Ⅱ式 、Roux-en-y的降糖效果和2型糖尿病转归无明显差别。从本质上讲,两种重建方式的确没有太大区别,因此这一结果是可以理解的。临床上,这两种术式都可以采用。最近也有报道,同时采用这两种术式,用于2型糖尿病的临床治疗,将前者用于肥胖症不严重的2型糖尿病[14]。不过,目前使用更多的还是Roux-en-y胃肠吻合。
本研究共纳入7篇文献,研究样本量小,仅1篇为随机对照研究文献。纳入研究的文献只确定为中文及英文且公开发表,未检索会议、毕业论文等灰色文献,存在一定的语种偏倚及发表偏倚。部分纳入的文献没有明确研究对象是否肥胖、是否合并糖尿病的并发症、术后体重变化情况,另外,meta分析并不能消除各研究中的混杂和偏倚,这些因素可能影响最终的结论。所以,今后还需更多的多中心随机对照研究进一步验证。
总之,毕II式,或者Roux-en-y重建方式对2型糖尿病糖代谢有确切效果,均可以作为主要手术方式。
[1] Detournay B,Cros S,Charbonnel B,etal. Managing type 2 diabetes in France: the ECODIA survey [J]. Diabetes metab, 2000, 26(5):363-369.
[2] Stacy A B, Ali A, Hector R T,etal. Can diabetes be surgically cured long-term metabolic effects of Bariatric Surgery in Obese Patients with Type 2 Diabetes Mellitus [J] .Ann Surg, 2013,258(4):628-637.
[3] Jadad A R, Moore R A, Carroll D,etal. Assessing the quality of reports of randomized clinical trials: is blinding necessary? [J]. Control Clin Trials, 1996, 17(1): 1-12.
[4] 侯超峰.胃切除术后不同消化道重建对2型糖尿病治疗效果的研究[J].河南外科学杂志,2010,16(6):6-8.
[5] 李 川,戚 峰,刘 彤.不同消化道重建方式对胃癌合并2型糖尿病患者血糖的影响[J].天津医药,2010,38(6):489-491.
[6] 张 鹏,王 岭,李南林,等.胃大部切除术后消化道重建术式对2型糖尿病患者血糖控制的研究[J]. 临床外科杂志,2010,18(9):603-606.
[7] 黄三雄,徐菊玲,冯文明,等.胃癌根治手术消化道重建方式对合并2型糖尿病患者血糖的影响[J].中国中西医结合外科杂志,2010,16(3):298-300.
[8] 朱胜利.胃癌根治消化道重建术对2型糖尿病的治疗作用[J].中国现代药物应用,2011,5(8):27-29.
[9] 何 苗,王子卫.不同消化道重建术对胃癌合并糖尿病患者的效果[J].中华消化外科杂志,2009,8(6):467-468.
[10] 王 烈,张再重,黄 盛,等.不同吻合方式胃转流术对2型糖尿病疗效对比研究[J]. 中国实用外科杂志,2011,31(3):234-237.
[11] American Diabetes Association. Diagnosis and classification of diabetes mellitus[J]. Diabetes Care,2007, 30(Suppl 1):S42-S47.
[12] Rubino F,Forgione A,Cummings DE,etal.The mechanism of diabetes control after gastrointestinal bypass surgery reveals a role of the proximal small intestine in the pathophysiology of type 2 diabetes[J].Ann Surg,2006,244(5):741-749.
[13] Patriti A,Facchiano E,Sanna A,etal.The enteroinsular axis and the recovery from type 2diabetes after bariatric surgery[J]. Obes Surg,2004,14(9):840-848.
[14] 高宏凯,高艳红,郭晓博,等.2型糖尿病患者胃旁路术后1年糖代谢变化规律的研究[J].中国糖尿病杂志,2010,18(2):88-91.
(2014-03-12收稿 2014-06-20修回)
(责任编辑 岳建华)
Hypoglycemiceffectsofthreetypesofgastrointestinalreconstructionontype2diabetesmellitus:ameta-analysis
LI Fei,HAN Chengxin, JIA Yuanli,ZHENG Hao, and DA Bu.
Department of General Surgery, General Hospital of Chinese People’s Armed Police Forces ,Beijing 100039, China
ObjectiveTo compare the hypoglycemic effects of Billroth Ⅰ, Billroth Ⅱ, Roux-en-y gastrointestinal reconstruction operations on type 2 diabetes mellitus.MethodsThe literature(1994.01-2013.10)was searched about different digestive tract reconstruction operations published on the comparison of curative effect of type 2 diabetes mellitus in CBM, CMCC,CNKI, VIP, WANFANG, MEDLINE, then screened, extracted, quality was evaluated. Meta-analysis was performed by using RevMan5.0 software.ResultsA total of 7 articles were selected.The total numbers of cases in 378 cases,were 74 in Billroth Ⅰ, 184 in Billroth Ⅱ, and 120 in Roux-en-y. The results of meta-analysis were as follows: (1) The blood glucose levels in Billroth Ⅰ, Billroth Ⅱ and Roux-en-y in the third month after operation were significantly lower than those preoperation. (2) No difference in blood glucose levels between Billroth Ⅰ and Billroth Ⅱ in the third month after operation. (3) The blood glucose levels in Billroth Ⅰ were significantly higher than those of Roux-en-y in the third month after operation. (4) No difference in blood glucose levels between Billroth Ⅱ and Roux-en-y in the third month after operation. (5) Half a year after operation ,the blood glucose level of Billroth I was significantly higher than that of Billroth Ⅱ and Roux-en-y.(6) Compared with Billroth Ⅱ and Roux-en-y, no difference in blood glucose levels after half a year of the operation.(7) Comparism of preoperation and six months after Billroth I operation, showed no difference in blood glucose.(8) The blood glucose levels of Billroth Ⅱ and Roux-en-y after half a year of the operation were significantly lower than that of the preoperation.(9) For Billroth Ⅱ compared with Roux-en-y, there were no differences in diabetes treatment results.ConclusionsThe Billroth Ⅱ and Roux-en-y operations for the treatment of type 2 diabetes mellitus are effective.
Billroth Ⅰ; Billroth Ⅱ; Roux-en-y; type 2 diabetes mellitus; blood glucose; meta-analysis
武警总医院院内课题(wj-2012037)
李 飞,硕士研究生在读,医师,E-mail:0879532341@163.com
100039北京,武警总医院普通外科
韩承新,E-mail:hcxhyfhq@sina.com
R656.6
