外伤性肾上腺血肿的影像学诊断*
2014-06-12孙常胜
孙常胜
(山东铝业公司医院放射科,山东 淄博 255069)
外伤性肾上腺血肿较腹部其他损伤少见,但随着CT及MRI的广泛应用,肾上腺血肿的诊断准确率有明显上升趋势。本文对我院21例外伤性肾上腺血肿的影像学资料进行了回顾性分析。
1 资料与方法
1.1一般资料 搜集我院2006年2月至2013年11月影像学诊断并经临床随访证实的21例外伤性肾上腺血肿的影像资料,其中男14例,女7例,年龄21~53岁,平均37岁。所有患者均有明显的外伤史,其中坠落伤5例,车祸伤16例,均在1周内行CT检查,并有2例行MRI检查。临床表现以腰背部及腹部疼痛为主要症状,部分可伴有低血压,腰部有不同程度的压痛及叩击痛,实验室检查内分泌各项指标无明显异常。
1.2检查方法 采用GE Bright Spead 16排螺旋CT机,扫描数据:120 KV,250 mA,螺距为1,层厚5 mm,后经ADW4.3工作站1.25 mm薄层重建并作冠状位、矢状位重建(MPR)仔细观察。患者仰卧位,扫描范围自膈顶至肾下极。21例患者均行CT平扫,其中2例又行增强扫描,对比剂为碘海醇100 ml,采用高压注射器经肘静脉以2.5~3.0 ml/s的速度注入,行动脉期、静脉期及延迟期扫描。还有2例同时行MRI检查,磁共振为西门子0.4T开放式磁共振成像仪,常规轴位T1WI、T2WI、脂肪抑制序列下的T2WI及冠状位T2WI。
2 结 果
2.1CT征象 直接征象 肾上腺区见类圆形或长椭圆形软组织样密度影,本组病例中呈类圆形8例;长椭圆形13例,血肿前后径均大于左右径。2例发生在右侧肾上腺区,1例发生在左侧肾上腺区,右侧占95.2%。血肿密度多均匀,CT值约52~70HU,表现为高于或等于肝组织密度20例,1例为低密度。血肿边缘清楚8例,边缘模糊13例。2例增强扫描示各期血肿均未见明显强化(见图1),肾上腺外侧肢显示不清,内侧肢可见强化并呈轻度弧形受压,紧贴外侧肢血肿的內缘。
间接征象 本组病例中有17例右侧肾上腺血肿伴有右侧肾上腺周围脂肪密度增高变混浊,其内见线条影;21例均合并同侧膈肌脚增粗肿胀;合并胸腹部其他组织损伤的有19例,其中肝脏损伤13例,右肾损伤16例,相邻肋骨及椎体骨折10例。
2.2MRI征象 2例MRI检查的患者表现为右侧肾上腺区T1WI呈等信号或略高信号,T2WI及T2WI抑脂序列均呈高信号(见图2)。
2.3随访表现 21例病例均在外伤后半年内复查CT,均显示血肿密度逐渐降低,血肿范围逐渐缩小(见图3),周围的线状影逐渐吸收,混浊脂肪层逐渐清晰,正常的肾上腺及膈肌脚形态逐渐恢复正常。

图1a 平扫

图1b 动脉期

图1c门脉期
图1 右侧肾上腺区见椭圆形软组织密度影,CT值约70HU,动脉期及门脉期均未见强化,病灶周围脂肪层浑浊,右侧膈肌角增粗。

图2a T1WI

图2b T2FLAIR
图2 右侧肾上腺区见异常信号,T1WI示等信号,T2压脂像示高信号。
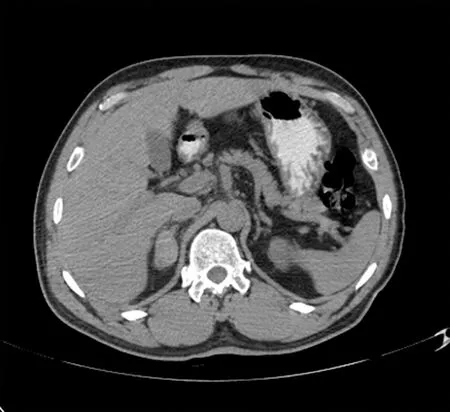
图3a

图3b
图3 a示右侧肾上腺区见椭圆形略高密度影,其后方脂肪层内见索条影,同侧膈肌角增厚,诊断为右侧肾上腺血肿;b为一个半月后复查,右侧肾上腺区病灶体积缩小,密度减低。
3 讨 论
肾上腺是人体内重要的内分泌腺,位于腹膜后肾上极内上方的肾旁筋膜内,因体积小位置深,周边有丰富的脂肪组织及其他器官包绕,一般情况下不易受到损伤。但当腰腹部肾上腺区受到直接或间接暴力撞击、挤压时,也可使肾上腺的小血管破裂形成血肿。本组病例发生在右侧肾上腺的有20例,分析外伤性肾上腺血肿多发生在右侧的原因主要以下两点:(1)与右侧肾上腺的血流动力学有关。肾上腺有三条动脉供给大量血液,但只有一条中央静脉引流肾上腺。右侧肾上腺静脉短而直,一般长4 mm,且直接注入下腔静脉。当右侧肾上腺区受到剧烈撞击时,压迫下腔静脉产生一种压力波,由右侧肾上腺静脉直接传导至肾上腺,由于突然的减速力使肾上腺小血管破裂形成血肿[1]。(2)外伤导致右侧肾上腺直接受挤压损伤。右侧肾上腺紧贴脊柱,位于肝脏和右肾之间,肝肾为实质性脏器,当局部受到暴力挤压时,三者相互挤压,肾上腺缓冲空间相对狭小,容易导致血肿形成。而左侧肾上腺不易受损伤的原因一方面是左侧肾上腺静脉回流入左肾静脉,缓冲了来自下腔静脉的压力波,另一方面是左侧肾上腺位于胃、脾、左肾和脊柱之间,当受到外力作用时,胃为空腔器官,有良好的可塑性能缓冲外力,使左侧肾上腺受到相互挤压的机会明显减少,因而肾上腺血肿很少发生在左侧。
由于肾上腺出血虽可有腰背部、腹部疼痛,但多不典型,临床症状也不具有特异性,因而主要依赖于影像学检查。CT和MRI容易显示肾上腺血肿的征象。
肾上腺血肿的CT征象:直接征象为肾上腺弥漫性损伤或局限性血肿。局限性血肿表现为肾上腺体积增大,形态失常,局部可见类圆形或长椭圆形软组织密度影。血肿因外伤时间的长短和本身的凝血状态的影响,密度有所差异。通常将血肿分为三期:(1)急性期:发病1周内,急性期的肾上腺血肿具有特征性CT表现,多表现为均匀性的等密度或高密度影,CT值约52~70 HU。本组病例1例表现为低密度,可能与发病到检查间隔时间短,血凝块尚未形成有关[2]。血肿边缘多模糊,内密度均匀。因血肿无血供,增强扫描在各期均无强化,又因血肿多发生于肾上腺一侧肢体的边缘,本组增强病例通过薄层重建,显示均发生在外侧肢內缘,外侧肢显示欠清,强化的内侧肢紧贴外侧肢血肿的內缘呈弧形受压,提示血肿位于肾上腺包膜下为主。(2)亚急性期:发病1周后~1月内,表现为混杂密度影,血肿开始逐渐吸收。(3)慢性期:发病后1个月后,血肿逐渐体积缩小,密度减低直至消失。
间接征象表现为肾上腺周围的脂肪层混浊,密度增高,内伴有线条影,考虑为出血侵润,同侧膈肌脚明显增粗肿胀,还多伴有肝脏、肾脏损伤以及肋骨、椎体的骨折。据统计95%以上的肾上腺损伤伴有同侧胸腔、腹腔及腹膜后脏器的损伤。[3]
肾上腺的MRI成像:由于MRI可多方位、多序列成像,使肾上腺血肿显示更清晰。急性期T1WI表现为等信号或略高信号,T2WI为高信号;亚急性期T1WI 、T2WI表现为不均一的高信。本组行MRI检查的2例患者处于急性期,符合血肿的演变规律。
肾上腺血肿的随访:随着病程时间的延长,肾上腺血肿的演变表现为由高密度或等密度逐渐密度降低,体积逐渐缩小被吸收,可出现囊变、机化,直至消失,完全吸收则需要3~5个月的时间。部分血肿的吸收呈中央型吸收的特点,不同于一般脏器的血肿先从边缘吸收的规律性,其原因可能为血肿边缘肾上腺组织较少或没有,血供相对较少有关[4]。本组病例未行手术治疗,均为临床保守治疗CT复查,通过观察血肿的变化,使初步影像诊断得到了证实,避免了手术,取得了满意的治疗效果。但在复查中如果发现血肿短期迅速增大或体积较大的血肿压迫肾上腺引起皮质萎缩则应尽快手术治疗。[5]
肾上腺血肿的鉴别诊断:外伤性肾上腺血肿有明确的外伤史,多伴有胸腹部的复合伤。肾上腺血肿多单侧发病,而且病变侧还可残存正常的肾上腺组织,其分泌功能因代偿而正常,所以实验室检查指标在正常范围内。再结合典型的CT及MRI表现诊断一般不难。但需要与肾上腺肿瘤及非外伤性血肿相鉴别。(1)肾上腺腺瘤:多为无功能性,多呈圆形,病灶密度可均匀,CT值偏低,边界清楚,增强扫描有不同程度的强化,周边的脂肪层内清晰,功能性腺瘤临床及实验室检查呈阳性,随访观察病变无明显缩小。(2)肾上腺转移瘤:常累及双侧,正常肾上腺结构显示不清,增强扫描示中度不均匀强化,个别中心坏死,可呈环状强化,结合临床可以找到原发病灶,并可能发现其他脏器转移。(3)非外伤性血肿多发生在双侧,发病原因多与凝血功能障碍、应激反应、大量抗凝治疗、高血压、败血症等引起[6],患者无明确的外伤史。
总之,对于胸腹部外伤来诊的患者,一定要注意观察肾上腺,CT因分辨率高,可多平面重建,解剖关系明确,在外伤性肾上腺血肿的诊断中可作为首选方法,如果肾上腺区见到肿块,应该结合各种直接或间接的CT征象考虑到外伤性血肿的可能,必要时增强扫描、MRI或随访复查,从而减少漏诊、误诊,避免盲目的手术治疗,给临床诊疗提供可靠的诊疗依据。
[1] 曹丹庆,蔡祖龙.全身CT诊断学[M].北京:人民军医出版社,1996:530.
[2] 段燕东,王保平,申燕光.CT平扫与增强扫描对外伤性肾上腺血肿的诊断价值.[J].实用医学影像杂志,2012,13(2):100.
[3] 周康荣.腹部CT[M].上海:上海医科大学出版社,1993:296-297.
[4] 代庆华.外伤性肾上腺血肿的CT表现[J].现代医用影像学,2012,21(2):106.
[5] 吴茂铸,李文斌,应琦,等.肾上腺创伤的CT表现[J].中华放射学杂志,2008,42(3):302-305.
[6] KawashimaA,SandlerCM,ErnstRD,et al.Imaging of nontraumatic hemorrhage of the odrenal[J].Radiographics,1999,19(4):949-963.
