54例早发型重度子痫前期母儿结局的临床分析
2014-05-25王玉霞
王玉霞
(河南省原阳县红十字医院,河南 原阳 453500)
54例早发型重度子痫前期母儿结局的临床分析
王玉霞
(河南省原阳县红十字医院,河南 原阳 453500)
目的研究与分析早发型重度子痫前期母儿结局的临床分析。方法通过对我院2010年3月至2014年3月收治的54例早发型重度子痫前期病例进行回顾性分析,根据孕周分为三组A组(<28周);B组(28周≤孕周<32周);C组(32周≤孕周<34周)。分析其发病孕周、并发症及母儿结局。结果早发型重度子痫前期的发病孕周越早,并发症越多,但三组间比较无显著差异(P>0.05)。三组间新生儿窒息率及病死率有显著性差异(P<0.05),均随孕周延长而下降。结论早发型重度子痫前期发病越早,并发症越多。结论新生儿窒息率及病死率随孕周的延长而降低,适当的期待治疗,适时终止妊娠,可改善新生儿结局。
早发型重度子痫前期;期待治疗;结局
临床中,重度子痫一般由妊娠期高血压类疾病引发,孕妇常表现出蛋白尿、高血压等体征[1]。早发型重度子痫对母婴健康构成严重威胁,临床实践发现,如果病情未能得到及时有效的控制,则很容易引发新生儿窒息甚至死亡等不良妊娠结局。对于早发型重度子痫前期,国内外仍缺乏统一标准。早产儿的存活率在孕龄达34周才得到明显改善,因此,多数认为孕周<34周的重度子痫前期为早发型重度子痫前期。发病时孕周不足28周者占70%。早发型子痫前期,有较严重的母婴并发症,是孕产妇、围生儿死亡原因之一。
1 资料与方法
1.1 临床资料
选取我院于2010年3月至2014年3月收治的54例早发型重度子痫患者,产妇年龄17~43岁,平均(27.3±3.6)岁。重度子痫前期诊断参照《妇产科学》7版标准[2];FGR诊断符合《中华妇产科学》2版的B超标准[3],表现出重度子痫前期的典型症状,同时孕周不超过34周,排除血管性疾病、肾病综合征、慢性肾炎/高血压的可能[4]。入院时没有严重并发症,可予期待治疗。根据发病孕周分类A、B、C、3组,A组发病孕周<28周8例,B组发病孕周为28~32周19例,C组;32~34周27例。三组症状、年龄无明显差异(P>0.05),具有可比性。

表2 三组围生儿结局对比(n)
1.2 观察指标
观察各组患者的并发症情况,包括贫血、脑血管意外、肝肾功能损害、视网膜病变、低蛋白血症、腹水、胎盘早剥、HELLP综合征。围生儿方面则观察新生儿窒息、胎死宫内及新生儿死亡情况。
1.3 治疗方法
嘱孕妇绝对卧床休息,左侧卧位,高蛋白饮食、间歇给氧,解痉、镇静、降压,必要时扩容、利尿、抗凝、促胎肺成熟,适时终止妊娠。①解痉首选硫酸镁,给予持续静脉滴注,先给予5 g负荷量,将其与100 mL葡萄糖溶液混合,30~60 min滴入,继之随后将药液剂量加倍,葡萄糖溶液改为500 mL,进行静脉滴注,滴注速度不得超出2克/小时[5];②适当地西泮镇静;③若收缩压≥160 mm Hg、舒张压≥110 mm Hg或平均动脉压≥120 mm Hg,则选择降压药物如拉贝乐尔、酚妥拉明、硝酸甘油或硝苯地平降压治疗;④促胎肺成熟治疗地塞米松6 mg q 12h×4次;⑤加强对母儿的监护,必要是氨基酸宫内营养治疗促胎儿生长,并给于人血白蛋白纠正低蛋白血症。
1.4 终止妊娠的时机和方法
早发型重度子痫前期的患者在保守处理期间如病情稳定,无母儿病发症,期望继续妊娠到34周后终止妊娠。如患者病情加重,出现严重的并发症和合并症、血压控制失败等应终止妊娠,以剖宫产为宜。家属放弃胎儿时,所使用的终止妊娠方法应包括利凡诺羊膜腔注射及水囊引产。
1.5 统计学处理
采用SPSS13.0软件,采用t检验、χ2及单因素方差分析方法,P<0.05为差异有统计学意义。
2 结 果
2.1 各组孕妇基本情况及期待治疗时间比较:54例早发型重度子痫患者期待时间0~60 d,平均(8.09±10.51)d。见表1。A、B、C三组年龄比较(P=0.132,P>0.05)无统计学意义。
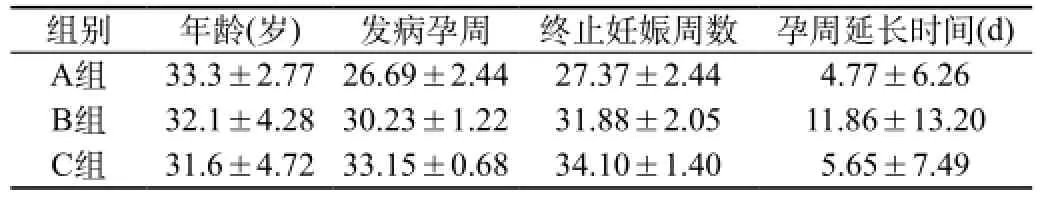
表1 各组孕妇发病年龄、孕周、分娩孕周及期待治疗时间比较
2.2 期待治疗时间比较:B组与A组及C组比较(P值分别为0.041,0.028,P<0.05)差异有统计学意义。B组期待治疗时间明显长于A组及C组,A、C两组比较(P=0.798,P>0.05)
2.3 三组围生儿结局比较:均有不良结局发生,对比三组胎儿生长受限(FGR)、新生儿窒息发生率,P>0.05,无统计学差异;对比胎死宫内、新生儿死亡、围生儿死亡发生率,P<0.05,提示差异具有统计学意义。见表2。
2.4 孕妇的并发症发生情况
本次研究中,重度子痫前期者156例,早发型重度子痫前期者54例,占0.89%。54例患者中伴低蛋白血症18例,贫血14例,转氨酶升高10例,肾功能异常(24 h尿蛋白定量>9 g)9例,诊断为HELLP's综合征1例,胎盘早剥3例,胎儿窘迫4例,急性心力衰竭2例,大量腹水6例(>1000 mL),产后出血6例,其中5例患者有两种以上并发症,两组并发症的发生率无统计学差异。
3 讨 论
妊娠期高血压疾病病理生理改变是全身小动脉挛,全身各系统各脏器灌流减少,对母儿造成危害,甚至导致母儿死亡。已有许多研究表明该病病理生理改变早已发生于临床表现之前,且已影响到了胎儿的健康,保守治疗不一定能纠正其生理改变。与晚发型相比,早发型重度子痫前期的发生与遗传凝血因子基因的突变密切相关[6]。其病程进展快,并发症、合并症较多,易使孕妇及胎儿安危受到威胁。妊娠期高血压疾病导致全身小动脉痉挛,主要脏器、胎盘血栓形成,组织缺血坏死。胎盘绒毛广泛梗死,导致胎儿宫内生长受限,甚至发生宫内窘迫[7]。及早终止妊娠可预防孕妇出现严重并发症,但同时导致胎儿不成熟,增加了围生儿病死率;若采用保守治疗方法,如延迟分娩,使胎儿成熟,减少围生儿病死率,但同时也使孕妇发生严重并发症的可能性增加。
在本次研究中,<28周终止妊娠围生儿病死率达100%,延长孕周>28周而<32周,围生儿病死率达47%,32~34周围生儿病死率达4%。期待保守性治疗,延长孕龄2~14 d,可降低围生儿病死率。由此可见,延长孕龄能明显降低新生儿及围生儿病死率,但治疗期间并发胎盘早剥3例,HELLP's综合征1例,早期心力衰竭2例,胎儿窘迫4例。因此,治疗期间应同时兼顾母儿情况。首先,严密监测孕产妇病情及并发症情况,控制病情进展;其次,应对胎儿宫内生长受限进行预防和治疗,预防胎儿窘迫,使围生儿的病死率得以降低。同时应注意,一旦出现重要脏器功能损害及并发症倾向即终止妊娠。对于发病<28周者,应根据具体情况考虑;对于28~34周者,应在严密的母婴监护确保母婴安全的前提下行期待治疗[8]。
4 结 论
早发型重度子痫前期发病越早,并发症越多,新生儿窒息率及病死率随孕周的延长而降低,适当的期待治疗,适时终止妊娠,可改善新生儿结局。
[1] 李伟,张菊新,刘广芝.早发型重度子痫前期保守治疗的探讨[J].医药论坛杂志,2010,(13):109-112.
[2] 乐杰.妇产科学[M].7版.北京:人民卫生出版社,2008:92-99.
[3] 曹泽毅.中华妇产科学.[M].2版.北京:人民卫生出版社,2004:339-341.
[4] 徐峰,陈文殊,陈新霄.早发型重度子痫前期分娩时机与方式的探讨[J].中国妇幼保健,2009,24(33):143-147.
[5] 万俊辉,石玉发,靳冬梅,等.酚妥拉明与硫酸镁治疗子痫前期疗效观察[J].中国社区医师(医学专业半月刊),2010,12(12):109-112.
[6] 杨孜.早发型重度先兆子痫-产科医师面临的挑战[J].中国妇产科临床杂志,2003,4(2):83-84.
[7] 段玉梅.重度妊娠423例高血压综合征终止妊娠时间分析[J].中国误诊学杂志,2004,4(6):877.
[8] 卢丽敏,赫英东,陈倩,等.早发型重度子痫前期患者分娩孕周对母儿结局的影响[J].中华妇产科杂志,2010,45(11):829-832.
R714.244
B
1671-8194(2014)23-0100-02
