2型糖尿病患者合并尿路感染的临床特点及病原菌耐药性分析
2014-05-03朱俊刘翔郑谌
朱俊,刘翔,郑谌
(马鞍山市中心医院内分泌科,安徽 马鞍山 243000)
·临床经验·
2型糖尿病患者合并尿路感染的临床特点及病原菌耐药性分析
朱俊,刘翔,郑谌
(马鞍山市中心医院内分泌科,安徽 马鞍山 243000)
目的分析2型糖尿病合并尿路感染(DM-UTI)患者的临床特点、常见致病菌种类及其耐药性。方法选取48例2型糖尿病合并尿路感染(DM-UTI)患者和50例尿路感染患者为研究对象,分别纳入观察组和对照组,比较两组患者的临床特点,病原菌分类的差异,分析观察组主要病原菌的耐药性。结果①观察组患者平均年龄(70.4±10.3)岁,女性比例更高,无症状细菌尿较为常见。观察组BUN、Cr水平均高于对照组,平均住院时间和2种以上的抗生素联合治疗比例显著高于对照组,其差异均具有统计学意义(P<0.05)。②观察组尿液中培养出55株病原菌,以G-杆菌最多见(68.8%),共33株,主要包括大肠埃希菌24株,肺炎克雷伯菌5株,铜绿假单胞菌4株;其次为G+球菌15株(31.3%),真菌6株(12.5%)和支原体1株(2.1%);两组病原菌中G-杆菌比例差异无统计学意义,但观察组病原菌中G+球菌,真菌以及2种病原菌混合感染的比例高于对照组,而支原体比例降低,其差异均具有统计学意义(P<0.05)。③G-杆菌对各类药物均呈现不同程度的耐药性,大肠埃希菌肺炎克雷伯杆菌对氨苄西林高度耐药;两者均对亚胺培南、哌拉西林/他唑巴坦高度敏感,对头孢他啶较敏感;铜绿假单胞菌耐药性较高,仅对亚胺培南、美罗培南敏感。结论2型糖尿病合并尿路感染患者多为高龄,且女性患者比例更高,无症状细菌尿较常见,临床多有肾功能受损,治疗时间较长,多需2种或2种以上抗生素联合治疗。
2型糖尿病;尿路感染;病原菌;耐药性
尿路感染(UTI)是除呼吸道感染外门诊、住院患者中最常见的感染性疾病,约50%以上的女性曾有尿路感染病史,典型临床表现包括发热,膀胱刺激征如尿急、尿频、尿痛等,以及耻骨上压痛,甚至可引起菌血症,急、慢性肾功能不全等[1]。2型糖尿病患者发生UTI的危险度是正常人群的10倍[2],国内外大量学者均认为糖尿病可使尿路感染率上升,而且糖尿病合并尿路感染(DM-UTI)的病原菌与单纯UTI不同,且对多种药物的耐药性增加。本文旨在分析DM-UTI患者的临床特点、常见致病菌种类及其耐药性,为临床治疗提供参考。
1 资料与方法
1.1 一般资料选取2012年1月至2013年6月我院治疗的UTI患者为研究对象,其中我科48例DM-UTI患者纳入观察组,并于肾内科及泌尿科随机抽取50例非2型糖尿病的UTI患者纳入对照组。共纳入男性38例,女性60例,年龄34~78岁,部分患者以尿频、尿急、尿道口烧灼痛等膀胱刺激症状就诊。
1.2 诊断标准(1)2型糖尿病(T2DM)诊断标准:患者具有糖尿病的症状,口干、多饮、多尿,无其他原因引起的体重下降,空腹血糖≥7.0 mmol/L,随机血糖≥11.1 mmol/L,OGTT 2 h血糖≥11.1 mmol/L。(2)UTI的诊断标准:清洁中段尿经细菌培养,结果提示菌落数≥105ml,尿沉渣镜检,每视野下白细胞超过5个。镜检白细胞数低于5个,再次行尿菌计数检查,如菌落数≥105ml,且细菌种类相同,可以确诊。或者膀胱穿刺尿培养结果提示阳性。所有患者均排除其他器官的功能障碍或严重感染,排除泌尿系结石、畸形,除外糖尿病急性并发症如糖尿病酮症、高渗等,排除其他引发泌尿系感染干扰因素,除外妇科炎症、妊娠、男性前列腺增生等。
1.3 研究方法比较两组患者的临床特点,病原菌分类的差异,分析DM-UTI患者主要病原菌的耐药性。临床特点包括平均年龄、性别组成、血脂水平、肾功能、无症状细菌尿、平均住院时间以及抗生素使用情况。病原菌均取自尿液标本,在临床医师指导下,患者使用抗生素前采集,未留置导尿管患者取清晨第一次清洁中段尿,留置导尿管患者夹管6 h后取样。细菌培养及鉴定按照《全国临床检验操作规程》进行,培养基、细菌鉴定及药敏测试版均为VITEK-AMS细菌鉴定系统(法国生物梅里埃)。药敏试验采用K-B纸片扩散法,质控菌株为大肠埃希菌ATCC25922,金黄色葡萄球菌ATCC25923,铜绿假单胞菌ATCC 27853,粪肠球菌ATCC51299。
1.4 统计学方法计量资料以均数±标准差(x-±s)表示,组间比较采用t检验,计数资料采用χ2检验,均采用SPSS13.0软件包分析,以P<0.05为差异具有统计学意义。
2 结果
2.1 两组患者的临床特点比较两组患者平均年龄、性别、TG水平、无症状细菌尿比例,BUN、Cr水平,平均住院时间,联合使用抗生素比较差异均具有统计学意义(P<0.05),提示DM-UTI患者多为高龄,且女性患者比例更高,无症状细菌尿较常见,临床多有肾功能受损,治疗时间较长,多需2种或2种以上抗生素联合治疗,见表1。
2.2 两组尿路感染病原菌分类的比较观察组尿液中培养出55株病原菌,以G-杆菌最多见(68.8%),共33株,主要包括大肠埃希菌24株,肺炎克雷伯菌5株,铜绿假单胞菌4株;其次为G+球菌15株(31.3%),真菌6株(12.5%)和支原体1株(2.1%);G+球菌主要为粪肠球菌10株,金黄色葡萄球菌5株。7例(14.9%)患者出现2种病原菌混合感染。对照组培养出病原菌51株,也以G-杆菌最常见(70.0%),其次为G+球菌(14.0%)、支原体(14.0%)、真菌(2.0%);两组致病菌中G+球菌,真菌2种病原菌混合感染、真菌感染比例差异具有统计学意义(P<0.05),见表2。
2.3 观察组常见G-杆菌耐药性分析G-杆菌对各类药物均呈现不同程度的耐药性,大肠埃希菌、肺炎克雷伯杆菌对氨苄西林高度耐药;两者均对亚胺培南、哌拉西林/他唑巴坦高度敏感,对头孢他啶、阿米卡星较敏感;铜绿假单胞菌耐药性较高,仅对亚胺培南敏感,见表3。

表1 两组患者的临床特点比较
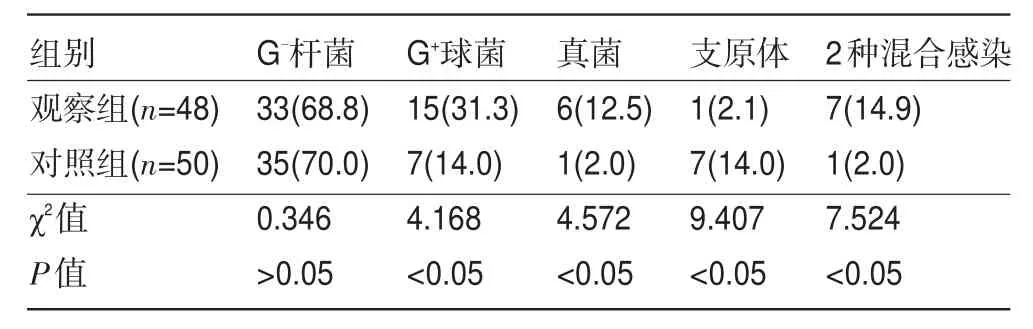
表2 两组尿路感染病原菌分类的比较[株(%)]
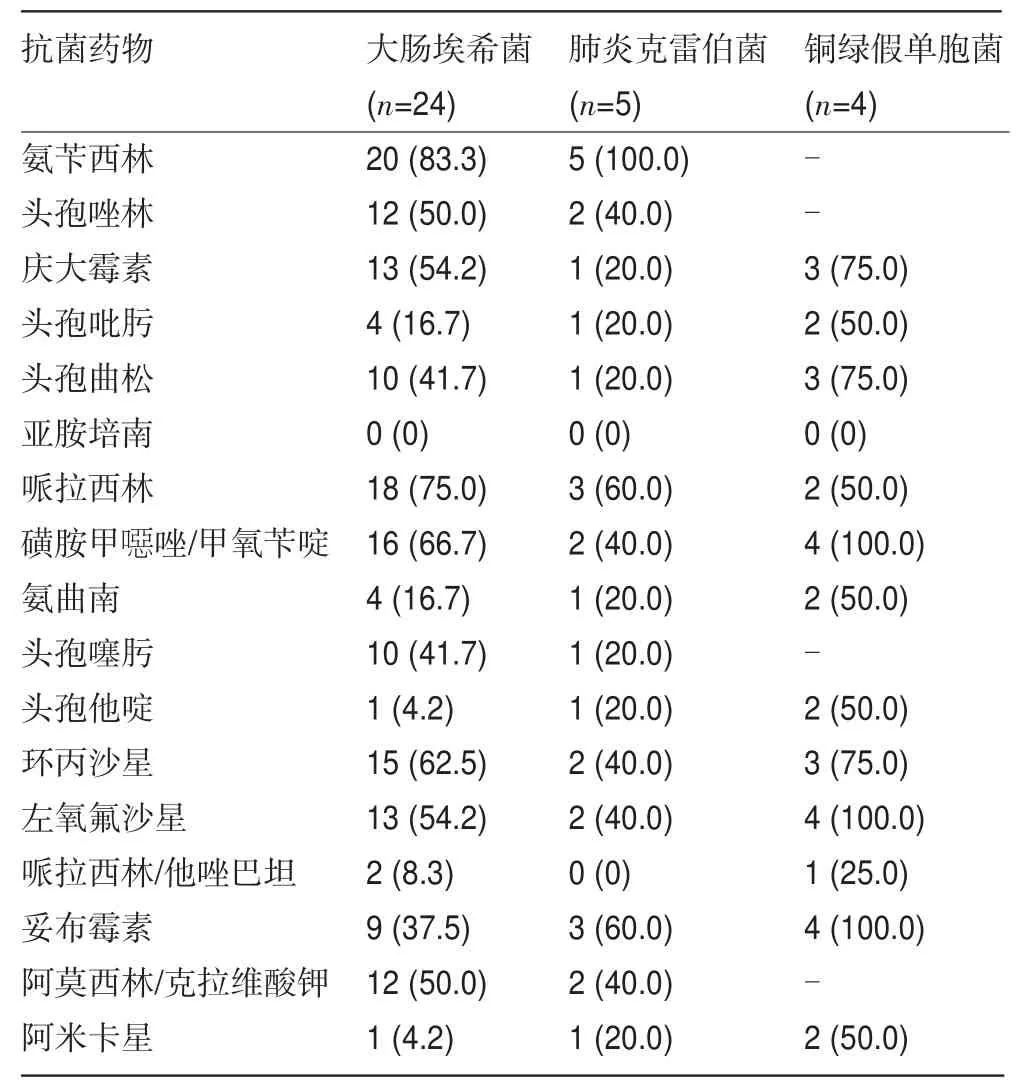
表3 观察组常见G-杆菌耐药性分析[株(%)]
3 讨论
3.12 型糖尿病患者合并尿路感染的临床特点本次研究发现,尿路感染在2型糖尿病患者中较为常见,尤其是女性患者,其临床特征包括无症状菌尿,病程较长,可造成肾功能受损,治疗需多种抗生素联合使用等,与其他学者研究相符[3]。我们认为DM-UTI的临床特点与以下几个因素有关:①2型糖尿病患者尿糖浓度较高,作为天然的培养基为病原菌定植创造了条件,如合并排尿不畅、尿潴留等症状,尿液中葡萄糖含量增多,细菌对尿路上皮黏附力增强,易引起尿路感染[4]。②糖尿病患者由于长期代谢紊乱,低蛋白血症,机体免疫功能降低,正常的防御能力下降,杀菌作用减弱。有报道指出,高血糖可引起体内糖脂代谢紊乱,白细胞趋向性以及吞噬功能减弱,导致炎症因子水平失衡,如抑制T淋巴细胞功能,降低IL-2水平,而提高IL-6和IL-8水平,引起机体抗感染能力下降。③老年女性DM-UTI患者卵巢功能降低,雌性激素水平下降,可影响泌尿生殖系统pH值,而女性泌尿系统的生理结构也易受细菌感染[5]。④糖尿病病程较长可引起糖尿病肾病等泌尿系统并发症,如肾炎、神经源性膀胱、尿潴留等,个别患者需留置导尿管等侵入性操作治疗,引起泌尿系统上皮受损,提高了感染的风险。⑤随着年龄增长,机体各系统功能衰退,抗感染能力下降[6]。老年DM-UTI尿路感染更为复杂,例如肾盂肾炎、膀胱炎以及肾周脓肿等,甚至引起呼吸系统感染等。
3.2 病原菌种类及耐药性DM-UTI病原菌以G-杆菌最多见(68.8%),远高于革兰阳性球菌,主要包括大肠埃希菌,肺炎克雷伯菌和铜绿假单胞菌;其次为G+球菌15株(31.3%),主要为粪肠球菌和金黄色葡萄球菌;7例(14.9%)患者出现2种以上病原菌混合感染。比较两组患者病原菌分类,G-杆菌比例差异无统计学意义,但观察组中G+球菌、真菌以及2种病原菌混合感染的比例高于对照组,而支原体比例降低,与国内文献报道一致[7]。大肠埃希菌、肺炎克雷伯杆菌、粪肠球菌均为肠道的正常菌群,在患者免疫力低下,肠道微生态失衡的情况下,正常菌群定位转移,进入泌尿系统繁殖,引起尿路感染[8]。有学者研究发现,大肠埃希菌表面特殊结构如伞状物、菌毛等可牢固粘附尿路上皮细胞,并可扩张输尿管,抑制其平滑肌蠕动,使尿液不能冲走细菌,其特殊的粘附性是UTI的重要原因[9]。近年来DM-UTI患者中G+球菌中粪肠球菌和金黄色葡萄球菌比例显著升高,且真菌感染比例也较高,需引起临床学者的重视,可能是DM患者多有反复感染及治疗史,应用广谱抗生素、激素及免疫抑制剂较频繁,使这类致病菌感染率呈上升趋势。
观察组主要的G-杆菌耐药性分析结果提示,对氨苄西林的耐药性很高,肺炎克雷伯菌为100.0%,提示氨苄西林已不适合DM-UTI患者治疗[10]。大肠埃希菌、肺炎克雷伯菌中均有产ESBLs菌株,对氨曲南、3代头孢菌素呈现高耐药性,对4代头孢菌素也呈现耐药性,提示DM-UTI患者临床治疗中滥用头孢类药物现象较为严重。本研究提示大肠埃希菌对环丙沙星耐药率为62.5%,由于氟喹诺酮类药物临床应用逐年增加,虽然疗效显著,到也引起细菌耐药性不断增加,与国内文献报道一致[11]。为减少ESBLS菌株产生,临床治疗中应避免长期使用3代头孢菌素、喹诺酮类药物,或者同类抗生素频繁更换。碳青酶烯类药物对大部分病原菌较敏感,但极易引起菌群失调。因此,我们认为除非用于治疗产ESBLS菌株引起的感染,否则应慎用,避免造成真菌二重感染。有学者报道部分地区已发现革兰氏阴性杆菌对碳青霉烯类药物耐药,并呈扩散趋势[12],本次研究中仅发现极少数铜绿假单胞菌对亚胺培南、哌拉西林/他唑巴坦耐药,可能与其可产生碳青霉烯酶,细菌外膜蛋白丢失及其他耐药机制有关[13],应引起我们的高度重视。
综上所述,对于DM患者应警惕其发生UTI的可能,DM-UTI多为高龄,且女性比例高,无症状细菌尿常见,多有肾功能受损,大肠埃希菌仍然为尿路感染的主要病原菌,需重视G-杆菌对碳青霉烯类药物的耐药情况,应给予细菌培养、药敏试验,并强化临床合理用药,做好预防与控制措施。
[1]宁立芬,汪玉珍,谢彬,等.泌尿系感染的病原菌分布及耐药性调查[J].中华医院感染学杂志,2009,19(3):351-360.
[2]王寒旭,张德太.我国糖尿病流行病学危险因素分析[J].现代临床医学,2011,37(4):248-250.
[3]黄伟,李颖,周锋,等.糖尿病患者泌尿系感染病原菌的耐药现状[J].中华医院感染学杂志,2012,22(4):852-853.
[4]陈允真.2型糖尿病患者尿路感染病原菌分布特点及其耐药性研究[J].现代预防医学,2011,38(17):3621-3622.
[5]刘娟,白春艳,孙宏侠.老年人尿路感染的细菌培养结果分析及病原菌的耐药性检测[J].中国老年学杂志,2008,28(24): 2491-2492.
[6]向长港.老年患者尿路感染病原菌的耐药性调查[J].中华医院感染学杂志,2011,21(7):1459-1460.
[7]卜一珊,韩晓文,徐彦贵.2型糖尿病合并泌尿系统感染常见病原菌耐药性分析与对策[J].中华医院感染学杂志,2009,19(17): 2346-2349.
[8]周实华,秦克芝,冯海艳,等.尿路感染病原菌的耐药性调查分析[J].中华医院感染学杂志,2010,20(1):127-128.
[9]翁幸鐾,糜祖煌.大肠埃希菌尿液分离株7种抗菌制剂外排泵基因研究[J].中华医院感染学杂志,2010,20(6):759-762.
[10]韦玉和,赵志勇,罗春媛.84例糖尿病伴大肠埃希菌尿路感染药敏分析[J].医学综述,2008,14(18):149-151.
[11]余颖,樊国芳.2型糖尿病患者尿路感染病原菌分布及耐药性分析[J].中华医院感染学杂志,2010,20(17):2694-2695.
[12]Nordmann P,Cuzon G,Nass T,et al.The real threat of Klebsiella pneumonia carbapenemase-producing bacteria[J].Lancet Infect Dis,2009,9(4):228-236.
[13]Bogaert P,Huang TD,Rodriguez VH,et al.Nosocomial infections caused by multidrug-resistant Pseudomonas putida isolates producing VIM-2 and VIM-4 metallo-β-lactamases[J].Journal of Antimicrobial Chemotherapy,2008,61(3):749-751.
R587.1
B
1003—6350(2014)07—1012—03
10.3969/j.issn.1003-6350.2014.07.0391
2013-08-15)
朱俊。E-mail:zhujunnng@163.com
