氟西汀对2型糖尿病合并急性脑梗死患者血糖的影响☆
2014-04-28何奕涛蔡智立杨焱曾思琳陈思言唐冰杉姜昕郭毅
何奕涛 蔡智立 杨焱 曾思琳 陈思言 唐冰杉 姜昕 郭毅
氟西汀对2型糖尿病合并急性脑梗死患者血糖的影响☆
何奕涛*蔡智立*杨焱*曾思琳*陈思言*唐冰杉*姜昕**郭毅*
目的 评价氟西汀对2型糖尿病合并急性脑梗死患者血糖的影响。方法本研究共连续收集有效病例224例,随机分为治疗组和对照组,治疗组接受氟西汀(20mg/d)及脑梗死二级预防常规治疗,对照组接受脑梗死二级预防常规治疗,其中对照组100例,治疗组124例,随访期为3个月;比较两组患者治疗前后的空腹血糖(fasting blood-glucose,FPG)、糖化血红蛋白(hemoglobin A1c,HbA1c)水平及汉密尔顿抑郁量表(Hamiton depression scale,HAMD)评分,同时评估治疗前后FPG、HbA1c改善程度与HAMD评分改善程度的相关性。结果两组患者年龄,治疗前FBG、HbA1c、HAMD评分比较未见显著差异;两组患者治疗后3个月时FBG水平相比差异无统计学意义,而治疗组患者治疗后3个月时HbA1c水平及HAMD评分显著低于对照组患者(7.14± 1.12 vs.7.71±1.72,P=0.036;4.00 vs.5.50,P=0.046);所有入选患者治疗前后HAMD评分降低程度与FBG及HbA1c水平改善程度未见显著相关(r=0.093,P=0.332;r=0.112,P=0.242)。结论对于2型糖尿病合并急性脑梗死患者,氟西汀治疗可改善患者的血糖控制,且其对血糖的改善作用与其对抑郁情绪的影响并无显著相关性。
氟西汀 糖尿病 脑梗死 抑郁
脑梗死是影响人类健康的严重疾病,致死率及致残率高[1];而2型糖尿病是脑梗死常见的独立危险因素[2],且有研究表明,血糖控制与脑梗死的预后显著相关[3-4],故积极控制血糖在2型糖尿病合并急性脑梗死患者的治疗中非常重要。氟西汀作为临床上常用的选择性5-羟色胺再摄取抑制剂(selective serotonin reuptake inhibitors,SSRIs),不仅可改善卒中后抑郁症状,且已有研究提示其可改善伴有或不伴有抑郁状态的急性脑梗死患者的远期运动功能恢复[5],同时也有基础研究证实其可促进海马神经干细胞的存活及增殖[6]。但目前针对氟西汀是否可改善2型糖尿病合并脑梗死患者的血糖控制仍缺乏较多的循证医学证据,本研究拟通过将氟西汀应用于2型糖尿病合并急性脑梗死患者,探讨氟西汀对血糖控制的影响。
1 对象与方法
1.1 研究对象该研究经深圳市人民医院伦理委员会批准。纳入标准:①符合世界卫生组织关于缺血性脑卒中的诊断标准[7];②符合世界卫生组织关于糖尿病的诊断标准及分型标准[8];③年龄18~80岁;④首次发生急性脑梗死的患者,入选时在起病2周以内,并经头颅CT扫描排除出血性卒中;⑤患者或患者家属签署知情同意书。排除标准:①昏迷患者;②本次卒中前已因神经系统疾病存在神经功能缺损的患者;③本次卒中前3个月内服用过抗抑郁药或卒中前2周内服用过苯二氮卓类药物的患者;④汉密尔顿抑郁量表(24项版本)评分>35,考虑存在严重的卒中后抑郁状态或存在自杀倾向,必须接受抗抑郁治疗的患者;⑤存在有严重心脏病、心功能不全、肝功能障碍、肾功能不全,呼吸衰竭、恶性肿瘤等预计不能完成随访者,⑥有活动性消化性溃疡,严重影响药物吸收的胃肠疾患者;⑦过敏体质及对多种药物过敏者;⑧合并严重的言语功能障碍不能配合检查者;⑨精神病患者;⑩妊娠或哺乳期妇女;⑪3个月内参加过其他临床试验者;⑫患者或家属拒绝参加临床试验者;⑬存在糖尿病足、糖尿病酮症酸中毒、糖尿病高渗性昏迷、糖尿病肾病等糖尿病严重并发症的患者。
1.2 研究方法
1.2.1 研究分组 所有连续纳入的患者根据随机数字表法分为治疗组和对照组,治疗组接受氟西汀(20mg/d)及脑梗死二级预防常规治疗,对照组接受脑梗死二级预防常规治疗。研究所用氟西汀分散片为美国礼来公司生产,治疗组氟西汀治疗疗程为3个月。所有入选患者均根据具体实际情况按中国脑血管病治疗指南要求接受脑梗死二级预防常规治疗(包括抗血小板、降脂、降压、降糖、健康宣教、康复理疗等治疗);在糖尿病治疗方面,所有入选患者均进行相同糖尿病卫生知识宣教及心理咨询,并根据病情接受药物,包括胰岛素(甘精胰岛素)或口服降糖药(阿卡波糖或二甲双胍)。
1.2.2 观察指标 所有患者入选后2 d内,并且治疗组患者在加用氟西汀治疗前,均于清晨8:00时空腹抽取静脉血,分别送检FBG、HbA1c,所有入选患者均于纳入时由具备精神量表评估资质的专业医师完善HAMD(24项版本)评分,上述指标均于治疗满3个月时复查。比较两组患者治疗前后的FPG、HbA1c水平及HAMD评分,同时评估治疗前后FPG、HbA1c改善程度与HAMD评分改善程度的相关性。
1.3 统计学方法所有数据均采用SPSS 17.0软件进行统计学分析。计量资料符合正态分布,以均数±标准差表示,组间比较采用t检验;计量资料不符合正态分布,以中位数表示,组间比较采用秩和检验;计数资料采用频数或率描述,组间比较采用卡方检验;相关性检验采用Pearson直线相关分析。检验水准α=0.05。
2 结果
2.1 基线资料比较本研究于2011年1月至2013年12月间共纳入符合标准的患者235例,根据随机化原则分为对照组105例,失访5例,治疗组130例,共失访6例,失访率为4.68%。剔除失访病例,本研究最终共收集有效病例224例,其中对照组100例,平均年龄(63.18±10.60)岁,治疗组124例,平均年龄(62.95±9.53)岁,两组患者年龄相比无统计学差异(P=0.095);对照组患者有32例(32%)使用胰岛素治疗,治疗组患者有46例(38.3%),两组患者使用胰岛素的比例相比无显著差异(P=0.328);两组患者治疗前FBG、HbA1c、HAMD评分比较未见显著差异,见表1。
2.2 治疗后比较两组患者治疗后3个月时FBG水平相比差异无统计学意义(P=0.069);治疗组患者治疗后3个月时HbA1c水平及HAMD评分均显著低于对照组患者(P=0.036,P=0.046)(见表2)。
2.3 HAMD评分与FBG及HbA1c水平改善程度的相关性所有入选患者治疗前后HAMD评分降低程度与FBG水平改善程度未见显著相关(r= 0.093,P=0.332),HAMD评分降低程度与HbA1c水平改善程度未见显著相关(r=-0.112,P=0.242)。
3 讨论
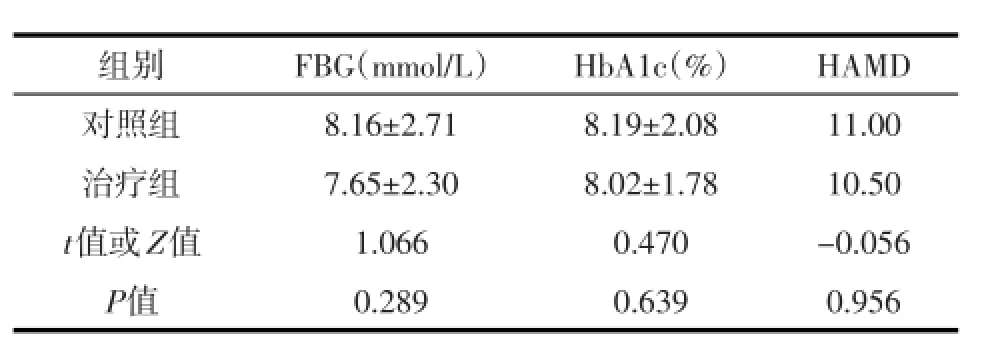
表1 两组患者基线资料
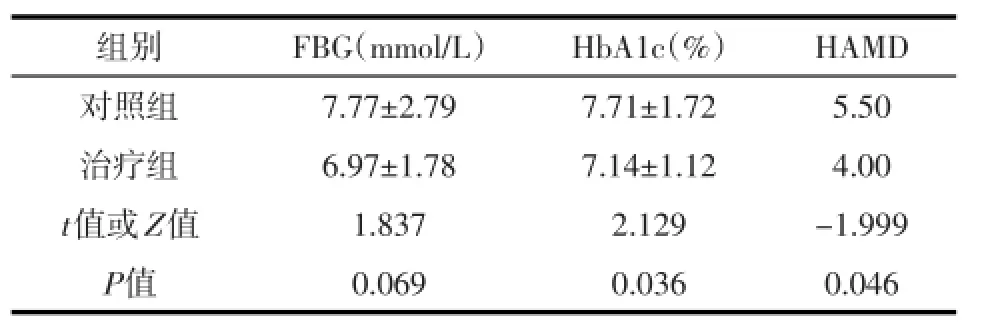
表2 两组患者治疗3个月
本研究结果表明,氟西汀治疗不仅可改善2型糖尿病合并急性脑梗死患者3个月时的抑郁状态,而且还可使患者的HbA1c水平显著降低,从而提示氟西汀还有改善急性脑梗死患者血糖控制的作用。Paile-Hyvarinen M等研究指出,同为SSRIs之一的帕罗西汀与安慰剂治疗女性抑郁症患者,治疗组HbA1c水平显著下降,而对照组无显著变化[9];Ghaeli P等[10]研究了氟西汀治疗可使抑郁症患者8周后复查FBG较基线水平显著下降;Ye Z等[11]在总结了5个关于氟西汀应用于2型糖尿病患者的临床随机安慰剂对照研究(随访期为2至12个月)的荟萃分析中指出,相比安慰剂,氟西汀治疗可以使2型糖尿病患者的终点FBG水平多降低1.41mmol/L(95%CI0.19~2.64,P=0.02)。以上国外研究结果与本研究一样提示了,氟西汀或其他SSRIs可以辅助血糖的控制。但是在本研究中,两组患者治疗3个月时的FBG水平并未见统计学差异。有国外专家提出,HbA1c作为反映过去2至3个月内血糖水平指标,欧洲糖尿病研究协会、世界卫生组织和世界多个国家权威专家均推荐其作为诊断糖尿病及监测治疗效果的标准,而空腹血糖、餐后2 h血糖有时容易受药物、饮食、情绪等多种因素影响,反映的只是瞬间血糖状态,对糖尿病治疗效果评价有着很大的局限性[12],故笔者认为,在本研究中复查FBG时不除外存在上述因素的干扰而导致其与HbA1c水平并不平行,可能需要进一步扩充样本量及完善实验设计来减少这些因素的干扰,但通过HbA1c所得出的结论应更为可靠。
同时与既往类似研究不同的是,大多数研究者设定的氟西汀治疗组的纳入人群往往是伴有抑郁症的患者,而本研究将氟西汀应用于伴有或不伴有抑郁症的2型糖尿病合并急性脑梗死患者,提示氟西汀辅助血糖的控制有可能并非单纯基于对抑郁情绪的改善。既往许多研究指出,抑郁情绪会使糖尿病患者处于应激状态而不利于血糖的控制[13-14],同时抑郁情绪可使患者的自我管理能力差,也不利于糖尿病治疗[13],故推测氟西汀等SSRIs可能是通过改善抑郁情绪而协助血糖的控制。但本研究中,入选患者治疗前后HAMD评分改善与FBG及HbA1c水平改善未见显著相关,从而提示氟西汀有可能通过其他靶点来改善血糖控制。在本研究中,纳入人群是2型糖尿病合并急性脑梗死的患者,而海马和颞叶中有胰岛素受体分布,脑梗死后海马结构损害或因神经网络破坏导致的海马功能改变能影响血糖及胰岛素的稳态,有研究证实SSRIs能促进海马齿状回神经元的增殖和神经发生[16],故提示氟西汀可能通过促进海马神经发生来协助急性脑梗死患者的血糖控制。另外,Briscoe VJ等[17]研究指出,氟西汀可能通过改善植物神经系统功能而导致血糖降低;Pan Y等[18]也研究提出,糖耐量异常者下丘脑皮质激素释放因子(corticotropin releasing factor,CRF)系统与胰岛素间的信号传导受损,而氟西汀可通过作用于CRF系统而发挥其潜在的预防和治疗糖尿病的作用;Chang HH等[19]研究提示使用氟西汀治疗(6周)可使患者胰腺β细胞分泌功能显著提高。以上研究与本研究的根本观点都一致表明,氟西汀可改善血糖控制,且并非通过其调节抑郁情绪的作用,而是通过其他的靶点机制来实现。
综上所述,对于2型糖尿病合并急性脑梗死患者,使用氟西汀治疗可通过调节植物神经系统、神经内分泌、海马神经发生等可能机制改善患者的血糖控制,且其对血糖的影响并不依赖于对抑郁情绪的改善。作为影响神经递质的药物,氟西汀基于何种机制到达协助血糖控制的作用仍需要在更多严密的基础实验及临床研究中加以论证。本研究也存在不足之处,如样本量仍有待扩大,未设立安慰剂对照,对患者的能量消耗、摄食等影响因素控制仍未能做到严格一致等,有待在下一步的研究工作中进一步完善。
[1] Miniño AM,Murphy SL,Xu J,etal.Deaths:final data for 2008 [J].Natl Vital StatRep,2011,59(10):1-126.
[2] Minagawa S,Hanyu O,Sone H.Stroke in the elderly peoplewith diabetesmellitus[J].Nihon Rinsho,2013,71(11):1948-1953.
[3] Chen QY,Zhang DH,Zhang XF,etal.The relationship betweenthe levels and variability of blood glucose and the prognosisof massive cerebral infarction[J].Zhonghua Wei Zhong Bing Ji Jiu YiXue,2013,25(12):749-753.
[4] 杨金桃,苏永静,曾进胜,等.单纯性糖耐量受损对脑梗死患者病情严重程度及预后的影响[J].中国神经精神疾病杂志, 2008,34(7):410-412.
[5] Chollet F,Tardy J,Albucher JF,et al.Fluoxetine formotor recovery afteracute ischaemic stroke(FLAME):a randomised placebo-controlled trial[J].Lancet Neurol,2011,10(2):123-130.
[6] 隋毓秀,张志珺,郭怡菁,等.Notch1信号系统在氟西汀上调大鼠海马神经再生中的作用[J].中国神经精神疾病杂志, 2011,37(5):285-289.
[7] Kunitz SC,Gross CR,Heyman A,et al.The pilot Stroke Data Bank:definition,design,and data[J].Stroke,1984,15(4): 740-746.
[8] Botas P,Delgado E,Castaño G,etal.Comparison of thediagnostic criteria for diabetes mellitus,WHO-1985,ADA-1997 andWHO-1999 in the adult population of Asturias(Spain)[J]. Diabet Med,2003,20(11):904-908.
[9] Paile-Hyvarinen M,Wahlbeck K,Eriksson JG.Quality of life and metabolic status inmildly depressed womenwith type 2 diabetes treated with paroxetine:a single-blind randomised placebo controlled trial[J].BMC FamPract,2003,4:7.
[10] Ghaeli P,Shahsavand E,Mesbahi M,et al.Comparing the effects of 8-week treatment with fluoxetine and imipramine on fasting blood glucose of patients with major depressive disorder [J].JClin Psychopharmacol,2004,24(4):386-388.
[11] Ye Z,Chen L,Yang Z,et al.Metabolic effects of fluoxetine in adults with type 2 diabetesmellitus:ameta-analysis of randomized placebo-controlled trials[J].PLoSOne,2011,6(7):e21551.
[12] Bennett CM,Guo M,Dharmage SC.HbA1c as a screening tool for detection of type 2 diabetes:a systematic review[J].Diabetic Med,2007,24(4):333-343.
[13] Nakahara R,YoshiuchiK,KumanoH,et al.Prospective study on influence ofpsychosocial factors on glycemic control in Japanese patientswith type 2 diabetes[J].Psychosomatics,2006,47(3): 240-246.
[14] Trief PM,Ouimette P,Wade M,et al.Post-traumatic stress disorder and diabetes:co-morbidity and outcomes in amale veterans sample[J].JBehav Med,2006,29(5):411-418.
[15] Egede LE,Osborn CY.Role ofmotivation in the relationship between depression,self-care,and glycemic control in adults with type 2 diabetes[J].Diabetes Educ,2010,36(2):276-283.
[16] Craft S,Watson GS.Insulin and neurodegenerative disease: shared and specific mechanisms[J].Lancet Neurol,2004,3(3): 169-178.
[17] Briscoe VJ,Ertl AC,Tate DB,et al.Effects of a selective serotonin reuptake inhibitor,fluoxetine,on counterregulatory responses to hypoglycemia in healthy individuals[J].Diabetes,2008,57(9):2453-2460.
[18] Pan Y,Hong Y,Zhang QY,etal.Impaired hypothalamic insulin signaling in CUMS rats:restored by icariin and fluoxetine through inhibiting CRF system[J].Psychoneuroendocrinology,2013,38(1):122-134.
[19] Chang HH,ChiMH,Lee IH,etal.The change of insulin levels after six weeks antidepressant use in drug-naïvemajor depressive patients[J].JAffectDisord,2013,150(2):295-299.
R743.3
A
2014-05-29)
(责任编辑:李立)
10.3936/j.issn.1002-0152.2014.11.011
☆ 广东省科技项目(编号:2011B031800130);深圳市重点科技计划项目(编号:201101020);深圳市科技研发基金项目(编号:JCYJ20130402092234373)
** 深圳市人民医院(暨南大学第二临床医学院)神经内科(深圳518020)
△ 深圳市人民医院(暨南大学第二临床医学院)老年病科
