心肺耦合(CPC)分析在儿童睡眠中的应用
2014-04-24郭丹马彦ChuangKangPeng孙书臣吴慧莉孙汝山刘燕辉
郭丹 马彦 Chuang-Kang Peng 孙书臣 吴慧莉 孙汝山 刘燕辉
·临床研究·
心肺耦合(CPC)分析在儿童睡眠中的应用
郭丹 马彦 Chuang-Kang Peng 孙书臣 吴慧莉 孙汝山 刘燕辉
随着睡眠学科的发展,便携式睡眠监测设备的需求不断增加。如何能最大限度减轻睡眠监测的首夜效应并提高监测的依从为睡眠学界广泛关注,尤其是在儿童的睡眠监测方面。本研究为哈佛大学医学院睡眠中心与交叉医学团队指导的两阶段研究,旨在①比较CPC分析方法与传统基于呼吸气流信号分析的睡眠结果,探索CPC图谱分析是否可反映儿童睡眠结构,同时比较CPC睡眠呼吸紊乱指数(CPC-RDI)与传统呼吸气流信号得来的RDI是否一致。②如果CPC与传统基于呼吸气流的方法在一致性方面得到肯定,那么联合应用CPC与动态血氧监测进行儿童睡眠初筛,评价它在特定人群中的分析结果是否可靠。
心肺耦合 (CPC)分析;睡眠监测;儿童;睡眠呼吸障碍;PTT;氧饱和度监测
随着人们对于睡眠认识和关注度日益提升,睡眠的重要性已经被广泛的研究,睡眠质量的影响,以及睡眠疾患的危害也日益清晰。以人群中最常见的睡眠呼吸紊乱即阻塞性睡眠呼吸暂停低通气综合征(OSAHS)为例,Phillipson EA等人的研究曾报道,OSAHS对于人群影响的普遍性和危害性可与吸烟相提并论。国内外流行病学调查显示,OSAHS的患病率为2%~19%,累及人群覆盖全年龄组:在中老年人群中患病率随年龄的增加而增高[1-3]。儿童中1%~3%患有具临床意义的睡眠呼吸紊乱,3-12%存在睡眠期间习惯性打鼾。OSAHS是指睡眠期间的呼吸紊乱,以反复发生的、部分或完全性上气道阻塞为特点,常伴有间歇性低氧血症和片断睡眠,在成人中表现为日间嗜睡、注意力不集中、记忆力减退,是诱发心脑血管疾病的危险因素;在儿童中主要表现并非嗜睡,而是注意力缺陷、行为异常、学习能力下降与执行力降低。
为了达到简便评估睡眠的目的,很多便携式设备应运而生,但是如何能最大限度上减轻监测中的首夜效应,提升监测过程中的舒适性等问题也一直没有被很好地解决。由哈佛大学医学院的睡眠中心与交叉医学团队提出的心肺耦合分析(Cardiopulmonary coupling,CPC)也是便携式睡眠评估的方法之一,是基于睡眠期间体表心电图评价睡眠质量与呼吸紊乱程度的方法。众所周知,睡眠深度与植物神经系统活性密切关联[4-5],而后者可以由心率变异性和呼吸信号间接描述,因而可依赖心率呼吸信号间接反映睡眠深度。CPC技术在成人睡眠质量的评价、睡眠呼吸紊乱的诊断与分型等方面都有过研究和报道[6-7]。对于儿童中的应用,近年才有了亚洲的数据研究结果[8]。而另一方面,在哈佛团队的带领以及合作项目的支撑下,国内也陆续完成了CPC在儿童中应用的研究。本研究共分2个阶段,即①比较CPC分析方法与传统基于呼吸气流信号分析的睡眠结果,探索CPC图谱分析是否可反映儿童睡眠结构,同时比较CPC睡眠呼吸紊乱指数(CPC-RDI)与传统呼吸气流信号得来的RDI是否一致。②如果CPC与传统基于呼吸气流的方法在一致性方面得到肯定,那么联合应用CPC与动态血氧监测进行儿童睡眠初筛,评价它在特定人群中的分析结果是否可靠。
1 资料与方法
1.1 数据来源 本项目中两个阶段的研究数据均来自北京三级以上医院的标准化睡眠中心。
第一阶段,共招募263例门诊就诊的儿童。患者主诉为睡眠打鼾和 (或)夜间张口呼吸(监护人报告),每一位患者在睡眠监测中心完成一次整夜睡眠监测,当夜由患儿监护人陪同,并由具有睡眠监测经验的护士通过监视屏幕全程观察,期间两次前往床旁检查。纳入分析的研究对象需满足鼻气流测压管丢失信号小于总记录时间的20%和整夜心电图可用信号大于80%两个基本条件,同时问卷填写完整。最终63例儿童患者纳入统计。在筛除对象中,约60%由于患儿夜间鼻气流部分脱落或心电图质量不符合CPC分析要求。
第二阶段,共招募88例门诊就诊的睡眠呼吸暂停患儿,且明确病因为腺样体肥大,或腺样体合并扁桃体肥大。患者经耳鼻喉科专业医师体检后,详细记录纤维喉镜下腺样体等级和特征。患者完成夜间指套式动态氧饱和度监测以及佩戴式便携动态心电记录。所有纳入数据满足整夜血氧监测和便携式动态心电记录可用信号大于80%,同时问卷、量表填写完整。最终50例患者纳入统计。筛除对象多因监测过程中出现脉氧记录仪指套松动或脱落。
1.2 数据收集方法及监测设备 本研究要求儿童的看护人完成临床问卷和OSA-18量表(见表1)。睡眠时间的计算由患儿夜间的行为活动来估测。数据采集过程采用临床上广泛使用的监测方法,所有用于分析的数据各导联信号保证记录时间同步。①PTT睡眠监测系统:应用Hypno PTT(美国Tyco Healthcare),以提高患儿依从性。采集信号包括:鼻气流压力测定 (鼻导管)、口鼻热敏元件、心电图、指套式血氧饱和度、脉搏传导时间与体位。鼻导管为12号吸氧管。②心电数据收集系统:采用贴片式编写动态心电记录仪(Holter,美国DynaDx)。应用脱敏式电极片,数据收集的采样频率为200 Hz。③动态动脉血氧饱和度记录:采用腕式便携动态氧饱和度记录仪(美能达Pulsox300i脉搏血氧饱和度记录仪),采集信号包括:脉率和动脉血氧饱和度,包括氧饱和度低减指数及氧饱和度低减持续时间等。
1.3 PTT监测中呼吸事件判读标准 呼吸暂停与低通气事件均基于鼻气流压力与口鼻热敏信号判读。一次呼吸事件不短于2个生理呼吸周期。呼吸暂停定义为鼻气流消失同时口鼻热敏信号降低至基线水平的10%以下;低通气定义为任何显著的鼻气流降低 (通常降低幅度>30%),伴或者不伴血氧饱和度减低。据此得来每小时睡眠呼吸暂停 -低通气的次数为呼吸紊乱指数(RDI),RDI大于等于5次/h可诊断睡眠呼吸紊乱。3%氧饱和度低减指数由Hypno PTT软件计算,无人工判读。

表1 OSA-18调查问卷
1.4 CPC分析 心肺耦合CPC分析方法的详细内容已经发表[6]。评估心率和呼吸频率之间的心肺耦合程度,我们采用基于傅里叶变换的技术来分析R-R间隔系列和其相关联的EDR信号。评估这两个信号之间的耦合强度,需要考虑两个关键因素。①如果在给定频率下,两个信号有较大的振动振幅,那么很可能这两个信号相互耦合。这种效果可以通过计算交叉谱功率进行测量,即两个单独信号给定频率下的功率的乘积。②如果这两个信号的振荡彼此同步 (即它们保持恒定的相位关系),这个效果可以通过计算这两个信号的相干性测量。我们用相干性和交叉谱功率的乘积,来量测这两种效果从而量化心肺耦合的程度。使用单导联心电图,采用自动心跳检测算法检测心搏[9-10],基于心电图的波形和时间信息,把心跳分为正常或者异常。另外,可以测量基于呼吸造成电极间心电轴的变换和随着肺吸、呼气胸廓阻抗的变化而引起的QRS复合波的振幅变化。这些平均心电轴的波动与呼吸周期中相位的变化相关。从这些振幅的变化中,可以获得源于心电图的EDR呼吸信号[11-12]。然后,从心博间隔时间数列中提取正常窦性 (N-N)心跳的间隔时间数列和与这些心跳相关的EDR呼吸信号时间数列,并以2 Hz采用三次样条插值重新采样。使用快速傅里叶变换通过1024个样本(8.5 min)窗口计算这两个信号之间的交叉谱功率和相干性。对于每一个1024个样本窗口,用相干性和交叉谱功率的乘积来计算低频带 (0.01~0.1 Hz)两个最大相干交叉功率峰的总和相对于高频带(0.1~0.4 Hz)两个最大峰的总和的比率。基于此比率值得到心肺耦合CPC功率图谱。低频带的功率过大与睡眠呼吸障碍 (SDB)期间的周期性呼吸相关[13],而高频带过大的功率与生理性呼吸窦性心律失常和深度睡眠相关[14]。醒和连续REM睡眠的耦合功率出现在(0.001~0.01 Hz)超低频带,破碎的REM睡眠出现在低频带(0.01~0.1 Hz)。心肺耦合CPC分析方法通过低频耦合 (LFC)的持续时间和平均频率可以计算RDI(CPC-RDI)指数,并表示为次/小时。具体来说是两个量的乘积:①受试者睡眠在低频耦合状态的平均时间;②低频耦合的平均频率。
1.5 统计学方法 统计分析过程应用SPSS,资料的描述性统计以平均值和标准差进行分析。Spearman相关系数用来反应CPC-RDI与鼻气流、氧减指数、PTT、OSA-18评分等多种指标的相关性。用ROC曲线反应CPC-RDI和鼻气流RDI之间的关系。用Bland&Altman图直观描述了CPC鼻气流-RDI、CPC-RDI的区别。动态氧饱和度记录与睡眠CPC分析结果经MatLab处理后,分析每例数据的氧减事件与CPC判读的呼吸事件是否一致,然后计算整夜数据中分析结果一致性的百分比,结果再由SPSS统计。
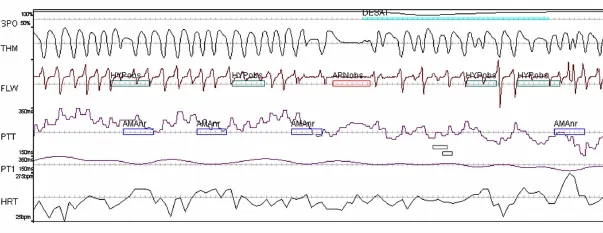
图1 呼吸事件、PTT觉醒和氧减事件2 m in Hypno-PTT记录注:横轴为时间,纵轴由上到下依次为SPO:动脉血氧饱和度;THM:口鼻热敏;FLW:鼻气流;PTT:脉搏传导时间;PT1:经低通滤波器滤过后的PTT信号;HRT:心率
2 结果
2.1 研究对象的临床特征 第一阶段63例研究对象中,男性41例,女性22例;年龄(2~12)岁,平均年龄(6.22±2.5)岁。OSA-18量表平均(50.2±15.7)分,评分范围13~92。第二阶段50例研究对象中,男性32例、女性18例;年龄2~8岁,平均年龄(4.9±1.6)岁。
2.2 CPC分析与传统睡眠监测结果 在63例OSA儿童中,Hypno-PTT鼻气流RDI平均值为(36.11±22.3)/h,3%氧减指数为(4.7± 8.9)/h,最低血氧饱和度为(90.4±7.1)%,整夜平均血氧饱和度为(98.4±1.2)%。CPC分析得到的CPC-RDI为(31.2±18.25)/h,各睡眠状态对应的高频耦合 (HFC)、低频耦合(LFC)和极低频耦合(VLFC)分别为(52.6 ±17.6)%、(25.3±14.6)%、(20.8±7.1)%。基于Hypno-PTT自动计算的微觉醒指数为(59.1±18.7)次/h。
2.3 CPC与传统睡眠监测的相关性与一致性本项目第一阶段中63例研究对象的高频耦合(稳定睡眠的标志)睡眠百分比与传统的鼻气流RDI及氧减指数均呈负相关。CPC-RDI与传统鼻气流RDI成正相关(相关系数0.70)。传统鼻气流RDI、氧减指数和CPC中各项参数,与Hypno-PTT自动判读的PTT-觉醒指数或OSA -18评分之间没有明显相关性。因数据中仅一例未诊断睡眠呼吸紊乱,故受试者分为两组:鼻气流RDI>20/h(重度组)或鼻气流RDI≤20/h(非重度组)。根据ROC曲线(图A1),根据CPC-RDI区分重度和非重度睡眠呼吸紊乱的界点为15次/h。RDI-CPC诊断的正确性平均值为85.7%,非重度组(10例)准确性为40%,重度组(53例)准确性为94.3%。Bland和Altman显示出两种方法间存在较大差异(图5)。2.4 CPC分析与便携式血氧的结果比较 第二阶段50例OSA儿童中,应用CPC与便携式血氧记录仪数据显示,夜间平均动脉血氧饱和度为(97.02±1.53)%,夜间深睡眠占整夜睡眠百分比为(55.22±13.4)%,浅睡为(23.78±11.24)%,REM期及觉醒时间为(19.66± 6.26)%,出现阻塞性睡眠呼吸暂停的时间占总睡眠时间(10.36±7.37)%。心肺耦合分析判读睡眠呼吸暂停事件与血氧记录显示的氧减事件进行比较,二者匹配的一致性为(81±12)%。
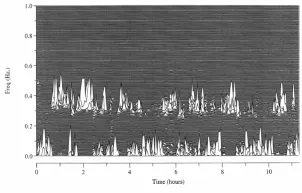
图2 轻度睡眠呼吸暂停患者的CPC图谱
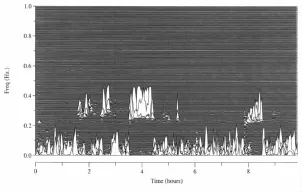
图3 重度睡眠呼吸暂停患者的CPC图谱
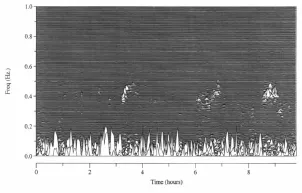
图4 极重度睡眠呼吸暂停患者的CPC图谱
3 讨论
迄今为止,OSAHS的诊断已经形成较完整的规范。医学界通用的多导睡眠监测 (PSG)被视为OSAHS诊断的金标准,即在整夜睡眠中持续监测脑电、眼电、肌电、口鼻呼吸气流、心电、胸腹壁运动等多项生理指标。PSG的诊断模式无疑更逼近全方位的描述睡眠状态,但众所周知的是,由于PSG监测的指标繁多,操作繁琐,被检查者的精神和身体负荷明显增加,因此首夜效应在成人与儿童受检者中普遍存在。对于成人而言,首夜效应体现为在睡眠监测室入睡困难、睡眠变浅等;而对于儿童,患者的依从性明显低于常规医疗检查,甚至不得不使用镇静药物诱导入睡以完成PSG的操作。亦因此,在OSAHS治疗转归的客观评价、随诊和流行病学调查中,PSG的局限性更加明显。简便快捷的睡眠诊断模式对于大规模临床使用和流行病学的研究将有重要意义。多种PSG的简化版被尝试应用,常见的是去除头面部的大量电极,仅保留呼吸气流监测与动脉血氧饱和度监测从而获得睡眠呼吸紊乱指数。这种模式固然简洁,但缺陷明显,因为仅评价呼吸气流与血氧,而不能判读睡眠质量。CPC分析是一项基于体表心电图、可描述睡眠质量和睡眠呼吸紊乱程度的技术,它将心率变异性与心电图来源的呼吸信号 (EDR)有机结合来,用二者的耦联强度量化评价睡眠期间的呼吸运动,克服了二者单独应用时的缺陷,为临床应用提供了可能性。睡眠期间心电图的CPC分析中,高频、低频与极低频部分的能量不同,反应不同的睡眠深度及是否存在呼吸紊乱。
本研究表明:①CPC分析可用于儿童睡眠呼吸紊乱的筛查诊断,尤其适用于重度OSAHS的诊断;②CPC分析所描述的儿童睡眠结构与成人相似,低频耦联部分为浅睡,高频耦联部分为深睡;③问卷OSA-18与CPC分析和传统睡眠监测各指标均无相关性。④CPC分析与血氧饱和度监测联合应用可以达到较高的事件判读一致性。片段化睡眠会引起多系统生理信号出现较强的低频区域振荡[15-16],如心率、呼吸、血压以及脑电时相性活动均随着睡眠深度改变而波动[15-17]。在患有睡眠呼吸紊乱的成人与儿童中,生理信号的低频振荡显著增强[15]。在这一患者群中,呼吸紊乱带来的各项生理变化具有相关性,在本文中体现为鼻气流来源的呼吸紊乱指数(Flow-RDI)与心电来源的呼吸紊乱指数(CPC-RDI)具有强的正相关(相关系数0.7)。
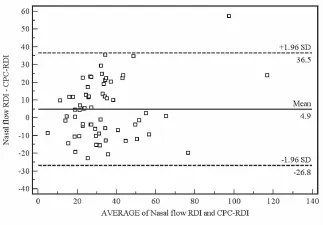
图5 Bland&Altman分析图显示两种不同方法的分析差异较明显
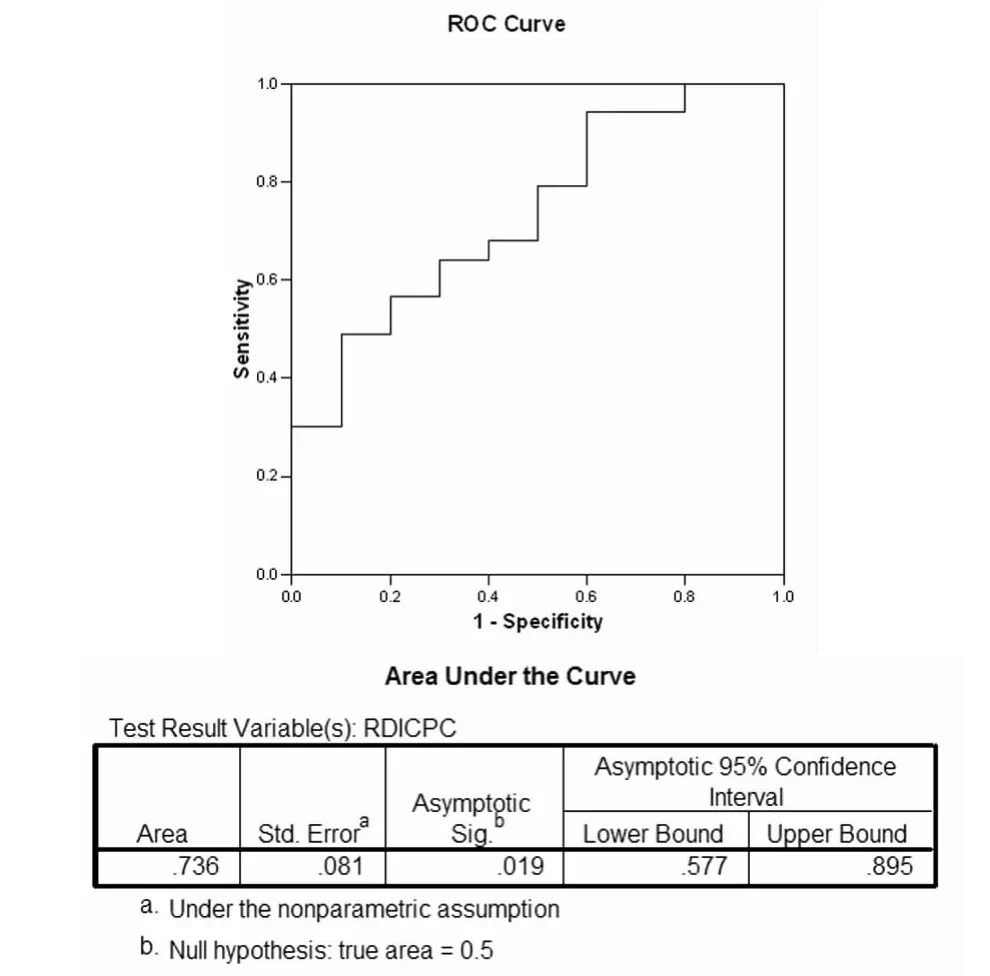
图6 曲线显示CPC-RDI区分重度和非重度睡眠呼吸紊乱的界点为15.065次/h。RDI-CPC诊断的正确性平均值为85.7%,非重度组(10例)准确性为40%,重度组(53例)准确性为94.3%。曲线下面积是0.736(P<0.05)
本睡眠监测中心在同期完成的成人多导睡眠监测(PSG)数据中,分析了56例成人OSAHS患者(平均年龄43.6岁)CPC-RDI与PSG-RDI的一致性,相关系数为0.7,与儿童组结果完全一致。有趣的是,CPC-RDI与氧减指数的一致性更高,相关系数为0.8。
上述结果显示,CPC分析基于体表心电图评估睡眠呼吸紊乱程度与传统的监测指标有高度一致性,广泛适用于儿童与成人。CPC技术简便易行,在操作上和患者依从性上显著优于传统多导睡眠监测。尤其是用于筛查重度睡眠呼吸紊乱患者的筛查诊断准确性较高,因而与传统睡眠监测相比,CPC分析用于OSAHS高发人群的调查以及临床治疗后的随访具有明显优势。
另一方面,图2至图4显示,CPC分析所报告的睡眠图谱通过综合的频谱分析描述植物神经系统活性,进而反应睡眠深度,即迷走神经张力相对增加,CPC频谱能量以高频为主,提示深睡眠;迷走神经相对降低时,CPC频谱能量以低频和极低频为主,提示浅睡眠。如组图所示,睡眠呼吸紊乱加重时深睡减少甚至消失,而睡眠呼吸紊乱轻微时,可以观察到生理性的深睡-浅睡周期性交替。整夜睡眠中深睡与浅睡的比例不仅可反应睡眠质量,也间接反应了睡眠呼吸紊乱严重程度,与CPC-RDI相呼应。
鼻气流测压来源的Flow-RDI与心电图来源的CPC-RDI存在一致性是符合研究预期的结果,因为二者均用来描述呼吸运动;与此同时,两个RDI来源于不同信号,判读呼吸事件的方式不同,也决定了二者之间的差异性。例如,传统的呼吸事件定义中,低通气的判定要求鼻气流波幅降低大于30%;但在临床研究中发现,鼻气流降低不到30%时,脑电微觉醒、心率加快均已出现,迷走神经张力相对降低,则在CPC-RDI判读中可能记录为一次呼吸事件。此为鼻气流RDI与CPC-RDI差异性的根源。
不同的测量方法或监测指标可能反应睡眠生理的不同侧面,也存在各自的局限性。例如,在这一组睡眠呼吸紊乱的患儿中,Hypno-PTT生成的微觉醒指数与鼻气流来源的RDI及CPC相关指标均无相关性,其原因值得进一步探讨。而OSA-18儿童生活质量问卷与任一监测指标无相关性,提示该问卷的临床价值值得考察。
CPC技术优势明显,但也存在一定局限性。如同其他未配置脑电的便携式监测仪,CPC不能准确的判读入睡时间,但可以通过佩戴手腕活动记录仪等方式来弥补;任何低频的刺激如外界环境导致觉醒,均可提高低频耦联部分的能量,并可能影响CPC-RDI数值;在室性心律、二联律、房颤等心律失常的状态下,ECG不能用来提取R-R间距,从而CPC分析不适用于这一类患者,但所幸在儿童中这些心律失常发生率极低。
本研究表明,基于体表心电图的CPC分析技术具备用于睡眠呼吸紊乱诊断的临床价值。无论是与传统睡眠监测或是信号收集可靠的便携式血氧监测比较,监测结果都具有较高的一致性,但CPC技术在信号收集和操作上高度简化,使其在进行重度睡眠呼吸紊乱筛查、疗效随访等方面具有明显优势;并可与其他简便易行的生理信号监测组合可达到优势互补,进一步提高诊断的准确性。
[1]A liNJ,Pitson DJ,Stradling JR.Snoring,sleep disturbance and behavior in 4-5 year olds[J].Arch Dis Child 1993,68:360-366.
[2]Gislason T,Benediktsdottir B.Snoring,apneic episodes,and nocturnal hypoxem ia among children 6 months to 6 years old[J].Chest 1995,107:963-966.
[3]Redline S,Tishler PV,Schluchter M,Aylor J,Clark K,Graham G.Risk factors for sleep-disordered breathing in children:associations with obesity,race,and respiratory problems.[J]Am JRespir Crit Care Med 1999,159:1527-1532.
[4]Dumont M,Jurysta F,Lanquart JP,M igeotte PF,Van De Borne P,Linkowski P.Interdependency between heart rate variability and sleep EEG:linear/nonlinear?[J].Clin Neurophysiol 2004,115:2031-2040.
[5]Kuo TB,Yang CC.Scatterplot analysis of EEG slowwavemagnitude and heart rate variability:an integrative exploration of cerebral cortical and autonomic functions[J].Sleep 2004,27:648-656.
[6]Thomas RJ,M ietus JE,Peng CK,et al.An electrocardiogram-based technique to assess cardiopulmonary coupling during sleep[J].Sleep 2005,28(9):1151-1161.
[7]Thomas RJ,M ietus JE,Peng C-K,Gilmartin G,Daly RW,Goldberger AL,et al.Differentiating obstructive from central and complex sleep apnea using an automated electrocardiogram-based method[J].Sleep 2007,30:1756-69.
[8]Lee SH,Choi JH,Park IH,Lee SH,Kim TH,Lee HM,Park HK,Thomas RJ,Shin C,Yun CH.Measuring sleep quality after adenotonsillectomy in pediatric sleep apnea.Laryngoscope[J].2012 Sep,122(9):2115-2121.
[9]Moody GB,Mark RG.Development and evaluation of a 2-lead ECG analysis program[J].Comput Cardiol 1982:39-44.
[10]Mark RG,Moody GB.Arrhythmia analysis,automated.In:Webster JG,editor.Encyclopedia of medical devices and instrumentation[J].New York:W iley,1988.p.120-130.
[11]Moody GB,Mark RG,Zoccola A,Mantero S.Derivation of respiratory signals from multi-lead ECGs[J].Comput Cardiol1985,12:113-6.
[12]Moody GB,Mark RG,Bump MA,et al.Clinical validation of the ECG-derived respiration(EDR)technique[J].Comput Cardiol 1986,13:507-510.
[13]Shiomi T,Guillem inault C,Sasanabe R,Hirota I,Maekawa M,Kobayashi T.Augmented very low-frequency component of heart rate variability during obstructive sleep apnea[J].Sleep 1996,19:370-377.
[14]Penzel T,Kantelhardt JW,Lo CC,Voigt K,Vogelmeier C.Dynam ics of heart rate and sleep stages in normals and patientswith sleep apnea[J].Neuropsychopharmacology 2003,28(Suppl.1):S48-53.
[15]Catcheside PG,Chiong SC,Orr RS,etal.Acute cardiovascular responses to arousal from non-REM sleep during normoxia and hypoxia[J].Sleep 2001,24(8):895-902.
[16]Carrington MJ,Trinder J.Blood pressure and heart rate during continuous experimental sleep fragmentation in healthy adults[J].Sleep 2008,31(12):1701-1712.
[17]Ferini-Strambi L,Bianchi A,Zucconi M,Oldani A,Castronovo V,Sm irne S.The impactof cyclic alternating pattern on heart rate variability during sleep in healthy young adults[J].Clin Neurophysiol,2000,111:99-101.
Application of Cardiopu lmonary Coupling(CPC)in Pediatric Sleep
Guo Dan,Ma Yan,Chuang-Kang Peng,Sun Shuchen,Wu Huili,Sun Rushan,Liu Yanhui.*Division of Interdisciplinary Medicine and Biotechnology and Margret and H.A.Rey Institute for Nonlinear Dynamics in Medicine,Beth Israel Deaconess Medical Center,Boston 02215,USA
With the development of sleep medicine,the demand of portable sleepmonitoring devices keeps rising.There is still effort on reducing the first night effect and improving the compliance to sleep studies.This two-stage study was led by sleep center of Harvard Medical School and Division of Interdisciplinary Medicine,aim ing to(1)evaluate whether CPC algorithm-derived metrics w ill correlate with nasal pressure-based apnea-hypopnea scoring in pediatric population,and compare CPCRDIand nasal pressure based RDI;(2)after testing the correlation of CPC and conventionalmethod,evaluate the consistency CPC and pulse oximetry to be used as a screening tool in a specific population.
Cardipulmonary Coupling;Sleep Monitor;Pediatrics;Sleep Disordered Breathing;PTT;Pulse Oximetry
北京市科技计划项目 (K502);北京市煤炭总医院院级科研项目(200710)
Division of Interdisciplinary Medicine and Biotechnology and Margret and H.A.Rey Institute for Nonlinear Dynam ics in Medicine,Beth Israel Deaconess Medical Center,Boston,MA,USA(郭丹、马彦、刘燕辉);100040北京,中国中医科学院眼科医院睡眠中心(马彦);100053北京,中国中医科学院广安门医院耳鼻喉科(孙书臣);100028北京,北京中国煤炭总医院耳鼻喉科(吴慧莉、孙汝山);210012南京丰生永康软件科技有限责任公司 (刘燕辉)
郭丹,E-mail:public_scenery@163.com
Correspondence Author:Guo Dan,Email:public_scenery@163.com
