前置胎盘患者自体血浆分离联合术中自体血回收的可行性
2014-04-13卢子会周春波黄长顺严海雅
卢子会 周春波 黄长顺 严海雅
前置胎盘患者自体血浆分离联合术中自体血回收的可行性
卢子会 周春波 黄长顺 严海雅
目的 观察自体血浆分离联合术中自体血回收应用于产科前置胎盘患者的安全性和有效性。方法选择择期行剖宫产术的前置胎盘患者60例,按随机数字表法分为3组,每组20例。Ⅰ组:术前自体血浆分离联合术中自体血回收组;Ⅱ组:单纯术中自体血回收组;Ⅲ组:按需输注异体血。分别于入手术室后(T1)、采血后10min(T2)、自体血回输前10 min(T3)、回输后10min(T4)、术后6h(T5)以及术后24h(T6)抽取静脉血测定Hb、Hct、Plt、PT、APTT、FIB;记录3组血流动力学变化和胎心、新生儿评分、脐动脉血气分析结果以及术中失血量、输液、输血量。结果3组血流动力学变化和胎心、新生儿评分、脐动脉血气分析结果的差异均无统计学意义(均P>0.05);T4、T5时点,Ⅰ组的Plt升高与Ⅱ、Ⅲ组的差异有统计学意义(P<0.05);Ⅰ组的PT在T4时点恢复正常,与Ⅱ、Ⅲ组的差异有统计学意义(P<0.05);Ⅱ、Ⅲ组血浆输入与I组的差异有统计学意义(P<0.05);Ⅲ组红细胞输入与I、Ⅱ组的差异有统计学意义(P<0.05)。结论术前自体血浆分离联合术中自体血回收或单纯术中自体血回收用于在产科前置胎盘患者安全可行,可减少异体血的输注,节约血源。
血浆分离 自体输血 前置胎盘 剖宫产术
产后大出血严重威胁孕产妇的生命,是目前造成死亡的常见原因之一,如何快速、安全、有效的输血在产科出血救治中显得尤为重要。但近年来,安全血源日趋紧张、异体输血相关并发症问题日益突出,明显制约了产科出血后进行及时安全的输血抢救。血液保护和自体输血技术已在众多出血量较大的外科手术领域开展,但产科由于其特殊性,血液保护技术相对滞后,术前自体血浆分离联合术中自体血回收少见报道。本研究对前置胎盘患者采用自体血浆分离联合术中自体血回收,观察其安全性和有效性,旨在为临床提供参考,现报道如下。
1 资料和方法
1.1 一般资料 选择2009-06—2012-03在宁波市第一医院和宁波市妇女儿童医院产科住院、择期行剖宫产术的前置胎盘患者60例(其中宁波市第一医院36例,宁波市妇女儿童医院24例),ASAⅠ~Ⅱ级;年龄20~35(28.1±4.6)岁;体重55~78(67±12)kg。术前心、肺、肝、肾功能检查未见异常;术前Hb>100g/L,Hct>30%,Plt>150×109/L;PT、APTT及纤维蛋白原(FIB)未见异常。无胎儿宫内窘迫、胎儿先天性异常等。将患者按随机数字表法分为3组,每组20例。Ⅰ组:术前行自体血浆分离联合术中自体血回收;Ⅱ组:单纯术中自体血回收;Ⅲ组:不进行上述血液保护措施,按需输注异体血。所有患者同意实施自体血浆分离技术或术中自体血回收回输,并签署麻醉知情同意书和自身输血知情同意书。3组患者术前年龄、体重、Hb、Hct、Plt的差异均无统计学意义(均P>0.05),详见表1。
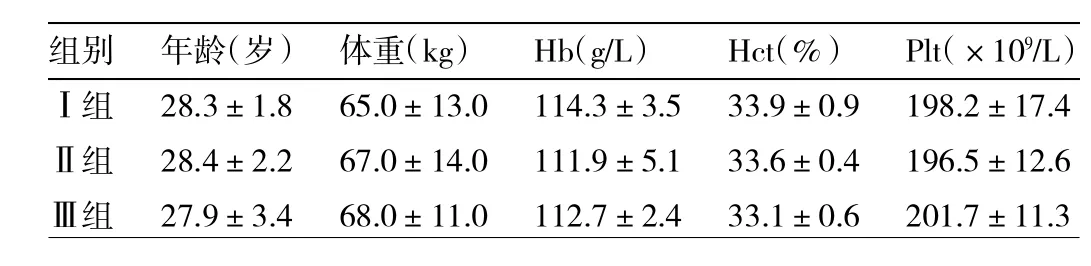
表1 3组患者一般资料的比较
1.2 麻醉方法 入手术室后监测心电图(ECG)、经皮血氧饱和度(SpO2),行桡动脉穿刺置管监测有创平均动脉压(MAP),右颈内静脉穿刺置入双腔深静脉导管输液和监测中心静脉压(CVP)。选择L3~4行蛛网膜下隙和硬脊膜外隙联合阻滞麻醉,鞘内注射0.5%布比卡因1.5~2ml,控制麻醉最高感觉阻滞平面T6以下。分别采用麻黄碱或阿托品纠正低血压或心动过缓。其中Ⅰ组患者待自体血浆分离结束后再开始麻醉。
1.3 血液保护方法
1.3.1 自体血浆分离 使用Cell Saver5型血细胞回收机(美国Haemonetics公司)及专用一次性全封闭管道,方法参照Cell Saver5型操作手册,从患者桡动脉抽取全血,使用手控分离模式,进行分离-回输共3个循环,每个循环的浓缩红细胞在分离结束后输回患者体内,保存血浆。采血同时经右颈内静脉输注等量6%羟乙基淀粉(德国Fresenius Kabi公司),根据ECG、MAP、CVP监测结果控制采血量和输液速度,维持血流动力学稳定,同时连续监测胎心。所采自体血浆存入专用储血袋内,标注患者信息,室内常温保存。若储存时间>6h将储血袋置于4~6℃专用冰箱保存备用。
1.3.2 术中自体血回收 Ⅰ组继续使用自体血浆分离时的Cell SaverR5型血细胞回收机及管道。Ⅱ组使用Cell SaverR5型血细胞回收机,安装好自体血回收管道系统待用。术中采用双管吸引系统,一根吸引管在吸去羊水、娩出胎儿、胎盘剥离后,再用另一根吸引管吸引母体血液,经30U/ml(肝素钠15 000U注入0.9%氯化钠溶液500ml中)肝素溶液抗凝后回收到贮血罐,按设定程序自动完成洗涤过程,将清洗液、细胞碎片、游离血红蛋白、抗凝剂等分离流入废液袋内,清洗后的自体浓缩红细胞流入专用储血袋内,待术中需要时经白细胞滤过装置(一次性使用去白细胞滤器血袋,上海输血技术有限公司)回输。
1.4 输血指征 如出血量低于全身血容量(估计全血容量为70ml/kg)20%者,可在止血基本完成后输入自体血浆和(或)术中回收自体浓缩红细胞;如出血量大,视情况可提前输入自体血,必要时输异体血。严格掌握输异体血指征:Hb<70g/L输入浓缩红细胞;PT或APTT>正常值1.5倍考虑输入新鲜冰冻血浆(FFP);Plt<50×109/L输入血小板;FIB<0.8g/L输入冷沉淀。
1.5 指标观察及标本采集 术前和术中连续监测HR、MAP、SpO2、CVP、ECG,并持续监护胎心至皮肤消毒开始。3组患者分别于入手术室后(T1)、采血后10min(T2)、自体血回输前10 min(T3)、回输后10min(T4)、术后6h(T5)以及术后24h(T6)抽取静脉血,采用LH750血细胞分析仪(美国Beckman Coulter公司)测定Hb、Hct、Plt,采用CA7000凝血功能测定仪(日本Sysmex公司)测定PT、APTT、FIB;并记录3组术中失血量、术中输液量、回输自体血量[即自体分离血浆和(或)洗涤后的浓缩红细胞量]及异体血输注量。胎儿娩出后,抽取脐动脉血,采用GEM premier 3000血气分析仪(美国Santak公司)进行血气分析,测定pH、BE和乳酸(Lac),以及新生儿Apgar评分。
1.6 统计学处理 采用SPSS13.0统计软件,计量资料以表示,组内比较采用配对t检验,组间比较采用单因素方差分析,计数资料组间比较采用χ2检验。
2 结果
2.1 3组患者血流动力学指标变化比较 3组患者各时点MAP、HR、SpO2差异均无统计学意义(均P>0.05),3组间的差异均无统计学意义(均P>0.05),详见表2。
2.2 3组胎心、新生儿评分、脐动脉血气分析结果比较 3组胎心、新生儿1、5min Apgar评分、脐动脉血气结果均未见异常,3组间差异均无统计学意义(均P>0.05),详见表3。
2.3 3组患者围术期部分血液成分与凝血功能指标比较 与T1时点比较,Ⅰ组Hb、Hct、Plt在T2时点有所下降,但组内的差异无统计学意义(P>0.05);Ⅰ、Ⅱ、Ⅲ组Hb、Hct在T3~6时点均有所下降,且组内的差异有统计学意义(P<0.05),但组间的差异无统计学意义(P>0.05);Ⅰ组Plt在T3时点有所下降,Ⅱ、Ⅲ组Plt在T3~5时点均有所下降,组内的差异有统计学意义(P<0.05);T4、T5时点Ⅰ组的Plt升高,与Ⅱ、Ⅲ组的差异有统计学意义(P<0.05);与T1时点比较,PT、APTT在T3、T4时点组内的差异有统计学意义(P<0.05);Ⅰ组的PT在T4时点恢复正常,与Ⅱ、Ⅲ组的差异有统计学意义(P<0.05),详见表4。
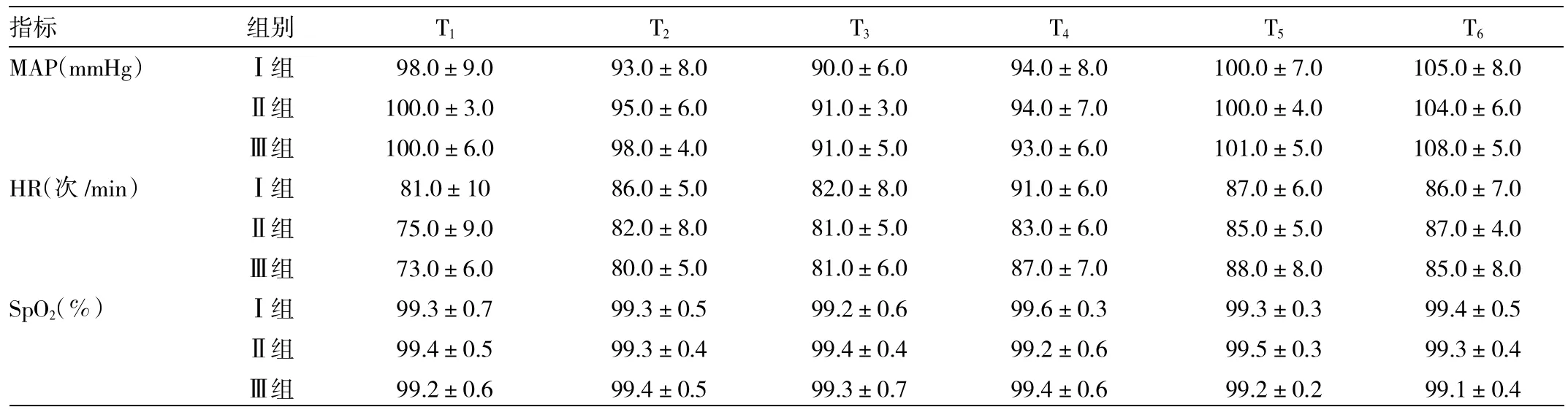
表2 3组血流动力学指标变化比较

表3 3组胎心、新生儿评分、脐动脉血气分析结果比较
2.4 3组患者出血量、输液量、回输量和异体血输入量比较 3组患者出血量、输液量的差异无统计学意义(P>0.05);Ⅱ、Ⅲ组冰冻血浆输入与I组的差异有统计学意义(P<0.05);Ⅲ组红细胞输入与I、Ⅱ组的差异有统计学意义(P<0.05),详见表5。自体血采集及回输过程中,患者无不适主诉及不良反应,所有患者均康复出院。
3 讨论
本研究结果显示,对Hb>100g/L和凝血功能未见异常的产科大出血高危产妇(尤其是前置胎盘患者)采用自体血浆分离联合术中自体血回收(联合应用双管吸引系统、Cell SaverR5型血细胞回收机及白细胞滤过装置)或单纯术中自体血回收技术均是安全可行,且减少或避免异体血的输注,节约了血源;结果还进一步提示,Ⅰ组术前自体血浆分离保存,术中择机回输,更有利于大出血患者凝血功能的快速恢复,并且血细胞回收机可用于术中自体血回收,不增加费用。本研究同时对胎儿心率、Apgar评分和脐动脉血气结果进行监测,发现未对新生儿造成不利影响,母婴平安康复出院。利用血细胞回收机将术野出血经抗凝、离心、洗涤,最后生成Hct约为55%~80%的浓缩红细胞。经此处理的回收自体红细胞的生存时间、形态变化、2,3-DPG活性及钾离子浓度优于或至少等于库血[1]。自体血浆分离联合术中自体血回收能减少同种异体血的输注,避免输血风险,已被广泛用于外科手术,尤其在其它血液保护技术来不及实施的急诊患者,其优势更加明显。
剖宫产术中羊水栓塞(AFE)和感染等因素使得自体血浆分离联合术中自体血回收在产科中的应用远远落后于在外科。虽然自体血浆分离联合术中自体血回收无法完全避免剖宫产术中羊水的吸入,但血液中含有羊水并不是自体血浆分离联合术中自体血回收技术的绝对禁忌[2]。使用双管吸引系统,一根吸引管吸引母体血液,另一根吸引羊水,待羊水吸尽、胎盘娩出后再行自体血浆分离联合术中自体血回收,即可以最大限度地减少羊水吸入血液回收机内。Catling等[3]证明如果用单独的吸引设备将最初流出的羊水分离,回收装置可有效去除所有的a-甲胎蛋白。Waters等[4]将剖宫产术野收集血未经洗涤与经过洗涤滤过后比较,结果发现后者细菌含量显著减少,等同于分娩时产妇中心静脉血。对于其中来源于羊水的、已被认为是诱发凝血及导致弥散性血管内凝血(DIC)的重要物质——组织因子,已有研究表明[5],应用新型血细胞回收机(如Cell Saver5型)能将功能活化的组织因子从严重羊水污染的血液中清洗掉,且经检验洗涤后的回收血与母体血完全相容,无交叉免疫反应,可安全用于剖宫产手术患者。Sullivan等[6]对剖宫产产妇术中行自体血回收过滤,经检测后也认为不存在羊水污染。而研究显示[7],在剖宫产术中联合应用Cell Saver5型新型血细胞回收机与白细胞滤过装置,回收血中所含的鳞状上皮细胞、细菌、钾离子、板层状小体含量与母体外周血没有差异。近年来的临床研究也证实[8],自体血浆分离联合术中自体血回收技术在产科中的应用可有效减少或避免剖宫产术患者的异体血输注,其应用并未增加AFE、DIC和感染的发生率,反而减少异体血输注所带来的并发症。在非预期产科大出血中,当所需输血量超过库存血量时,自体血浆分离联合术中自体血回收已作为成功挽救妊娠妇女生命的应急措施[9]。而作为大出血的急救措施之一,自体血浆分离联合术中自体血回收在产科的应用已越来越受到关注[10]。
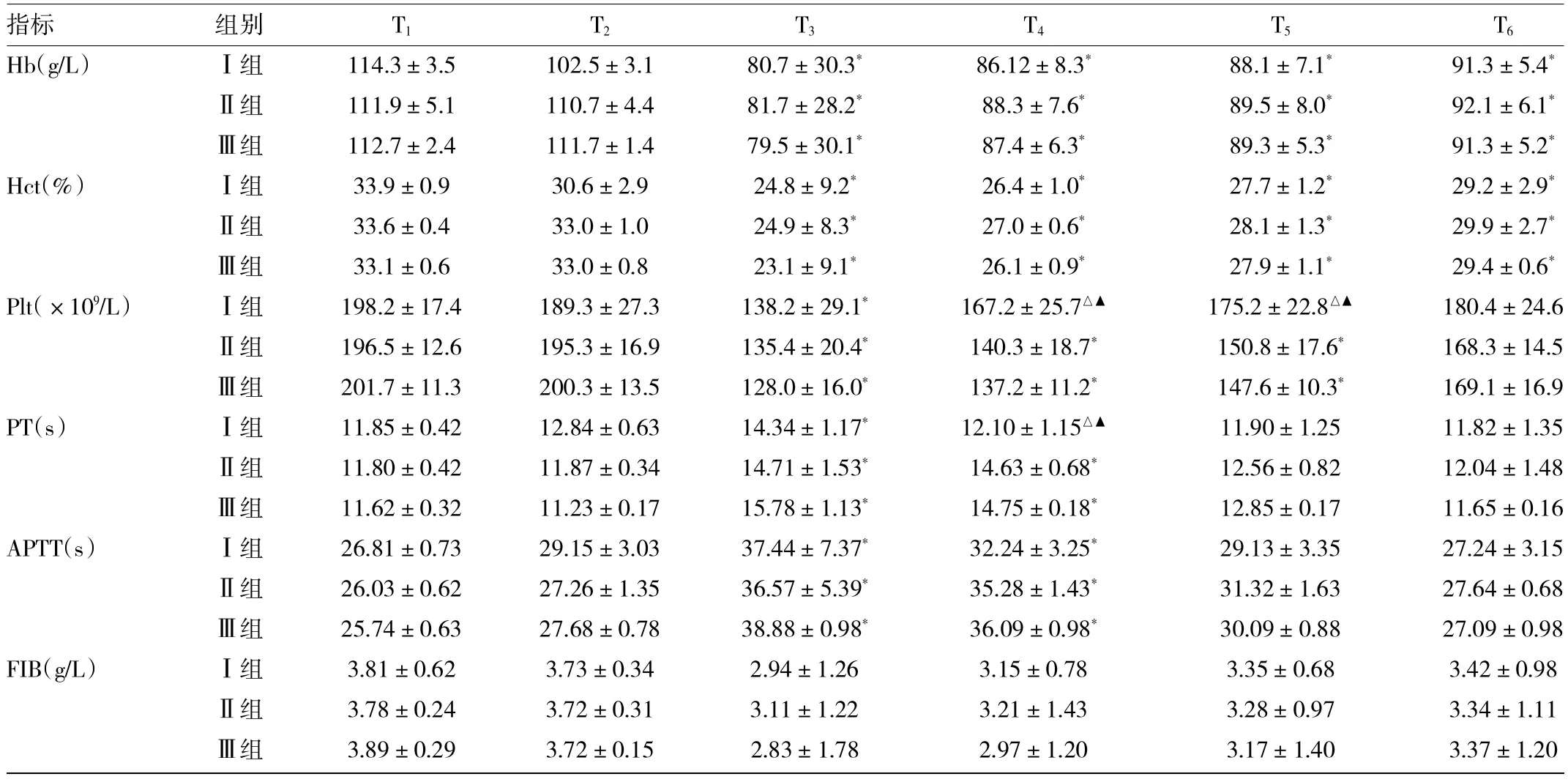
表4 3组患者围术期部分血液成分与凝血功能指标比较

表5 3组患者出血量、输液量、回输量和异体血输入量比较
但自体血浆分离联合术中自体血回收技术在产科的应用也存在缺陷和问题,大多数确实需要输血的剖宫产手术患者,其出血量往往较大,而回收血液经过反复洗涤后基本去除了血浆成分,特别是其中血小板和凝血因子的丢失,可使回输后机体出现稀释性凝血异常,常需输入大量的新鲜冰冻血浆及血小板[11]。为解决这一问题,笔者针对产妇的病理生理特点设计了术前自体血浆分离与术中自体血回收技术的联合应用。鉴于正常妊娠可引起全血容量增加,而其中增加最明显的是血浆容量和凝血因子,妊娠末期还可出现血小板的相应增加,因此剖宫产患者术前常处于高血容量高凝状态。对剖宫产手术患者术前采用自体血浆分离技术,不仅可以保存多种凝血因子及部分血小板以免遭破坏和丢失,并且适当的血液稀释可以降低血黏度和在一定程度上改善患者的血液流变学状态,便于机体组织细胞对氧的摄取和利用。而血液流变学的改善加上部分凝血因子和血小板的去除,也对血液高凝状态的改善起积极作用。
总之,术前自体血浆分离与术中自体血回收技术联合应用能增强血小板功能,补充凝血因子,从而减少或避免异体输血,两者能发挥更大的优势,特别是对于择期产科大出血高危患者,更能显示出其独特的应用价值。
[1]Catling S,Joels L.Cell salvage in obstetrics:the time has come[J]. BJOG,2005,112(2):131-132.
[2] 曹伟,黄长顺,陈骏萍,等.血液保护学[M].杭州:浙江大学出版社,2008:276-277.
[3]Catling S,Williams S,Fielding A M.Cell salvage in obstetrics an evaluation of the ability of cell salvage combined with leucocyte depletion filtration to remove amniotic fluid from operative blood lossatcesarean section[J].Int JObstet Anesth,1999,8(2):79-84.
[4]Waters J H,Biscotti C,Potter P S,et al.Amniotic fluid removal during cell salvage in the cesarean section patient[J].Anesthesiology,2000,92(6):1531-1536.
[5]Jeffrey A,Silverman,Jon Barrett,et al.The appropriateness of red blood cell transfusions in the peripartum patient[J].Obstet Gynecol,2004,104:1000-1004.
[6]Sullivan I,Faulds J,Ralph C.Contamination of salvaged maternal blood by amniotic fluid and fetal red cells during elective caesarean section[J].Br J Anaesth,2008,101(2):225-229.
[7]Grainger H,Catling S.Intraoperative cell salvage in obstetrics[J].J Perioper Pract,2011,21(8):264-270.
[8]Catling S.Blood conservation techniques in obstetrics:a UK perspective[J].Int J Obstet Anesth,2007,16(3):241-249.
[9]Catling S,Freites O,Krishnan S,et al.Clinical experience with cell salvage in obstetrics:4 cases from one UK centre[J].Int J Obstet Anesth,2002,11(2):128-134.
[10]Wise A,Clark V.Strategies to manage major obstetric haemorrhage[J].Curr Opin Anaesthesiol,2008,21(3):281-287.
[11]Ashworth A,Klein A A.Cell salvage as part of a blood conservation strategy in anaesthesia[J].Br J Anaesth,2010,105(4):401-416.
Feasibility of autologous plasmapheresis combined with intraoperative blood salvage during cesarean section in patients with placenta previa
ObjectiveTo evaluate the efficacy and safety of autologous plasmapheresis combined with intraoperative blood salvage during cesarean section in patients with placenta previa.MethodsSixty patients with placenta previa scheduled for elective cesarean section,were randomly divided into three groups with 20 cases in each group.In group I,blood was withdrawn before anesthesia,to sequester the autologous plasma for re-infusion.An autotransfusion device was used to collect and re-infuse autologous RBC during the course of the operation in both groups I and II,while an allogenic blood transfusion was conducted in group III as necessary.Hemoglobin(Hb),hematocrit(Hct),platelet count(Plt),prothrombin time(PT),activated partial thromboplastin(aPTT),fibrinogen (FIB)were detected at time points of entering operation room(T1),10min after collecting blood(T2),10 min before autologous re-infusing(T3),10 min after autologous blood re-infusing(T4),6h after operation(T5)and 24h after operation(T6).Hemodynamic changes,fetal heart rate,Apger score,umbilical cord artery blood gas analysis,volumes of blood loss and blood transfusion of three groups were documented and compared.ResultsThere were no significant differences in hemodynamic changes,fetal heart rate,Apger score and umbilical cord artery blood gas analysis among three groups. The increase of Plt level of Group I was significantly different from Group II and Group III at T4and T5(P<0.05);PT level change in Group I had significant differences compared with Group II and Group III at T4(P<0.05).The volumes of plasma transfusion in Group II and Group III had significant differences compared with Group I(P<0.05).The volumes of packed red blood cells (RBCs)transfusion in Group III had significant differences compared with Group I and Group II(P<0.05).ConclusionAutologous plasmapheresis combined with intraoperative blood salvage is safe and feasible,which can reduce the allogeneic blood transfusion and save the blood.
Plasmapheresis Autotransfusion Placenta previa Cesarean section


2012-03-23)
(本文编辑:严玮雯)
宁波市择优社会发展科技项目基金(2009C50003);浙江省公益性技术应用研究计划项目基金(2011C33054);宁波市卫生局项目基金(2010B07)
315010 宁波市第一医院麻醉科(卢子会、黄长顺);宁波市妇女儿童医院麻醉科(周春波、严海雅)
周春波,E-mail:1070521013@qq.com
