胸腔镜肺亚叶切除术治疗I期高龄非小细胞肺癌患者的回顾性研究
2014-04-12沈海波胡天军杨振华
沈海波 胡天军 杨振华
胸腔镜肺亚叶切除术治疗I期高龄非小细胞肺癌患者的回顾性研究
沈海波 胡天军 杨振华
目的 探讨胸腔镜肺亚叶切除术治疗I期高龄非小细胞肺癌患者的临床疗效。方法将行手术治疗且术后病理为I期非小细胞肺癌的126例年龄>70岁的患者分为胸腔镜肺亚叶切除术组(59例)和胸腔镜肺叶切除术组(67例),分析比较两组患者的年龄分布情况、术后并发症、术后引流时间、住院天数及术后随访情况。结果>75岁患者多选择胸腔镜肺亚叶切除术。胸腔镜肺叶切除术患者总体并发症发生率(40.7%)显著高于胸腔镜肺亚叶切除术患者(19.4%),差异有统计学意义(P=0.047)。胸腔镜肺亚叶切除术患者的平均术后引流时间、住院天数[(3.3±1.0)d、(8.5±1.5)d]短于胸腔镜肺叶切除术患者[(4.4±2.0)d、(12.8±2.0)d],差异均有统计学意义(均P<0.01)。两组患者2、3年生存率的差异均无统计学意义(均P>0.05)。结论胸腔镜肺亚叶切除术治疗老年I期非小细胞肺癌安全性良好,预后与肺叶切除术相似,可以作为老年I期非小细胞肺癌患者尤其是不能耐受肺叶切除者一个较好的选择。
I期非小细胞肺癌 高龄患者 胸腔镜亚叶切除
随着全球老龄化的到来,高龄肺癌患者的发病率也在逐渐增加。在西方国家,75岁以上老人的平均预期寿命为11.8年,80岁老人的平均预期寿命为7.9年[1]。肺癌在高龄患者中仍然是常见的死亡原因,高龄肺癌患者具有原发性肺癌的特性,同时合并较多的基础疾病,免疫力低下,增加了手术风险和术中、术后并发症的风险。因此,年龄成为影响治疗方式选择的重要因素,部分高龄患者由于手术风险高、预期寿命短以及可能带来的并发症而放弃手术。胸腔镜下肺叶切除术是治疗原发性非小细胞肺癌的标准手术方式,但肺叶切除术对患者的创伤相对较大,且需要承担一定的风险。对此,我们在治疗高龄肺癌患者时,采取胸腔镜肺亚叶切除术,取得良好效果,现将结果报道如下,并与肺叶切除术作一对照分析,报道如下。
1 资料和方法
1.1 一般资料 收集2008-10—2011-10在我院行胸腔镜手术治疗,年龄>70岁且术后病理诊断为Ⅰ期非小细胞肺癌的126例高龄患者。术前评估方法一致,包括病史采集、体格检查、三大常规检查、血气分析、心电图、骨ECT扫描、腹部盆腔B超、脑MRI及增强胸部CT检查。其中,70~80岁患者92例,>80岁患者34例。术前FEV1低于正常值者占82%。伴有老年慢性支气管炎、房颤、高血压、糖尿病、冠心病等46例(36.5%)。按手术方式分为两组:肺亚叶切除术组 67例,行胸腔镜肺亚叶切除术(包括肺段或肺楔形切除术)+淋巴结清扫术;肺叶切除术组59例,行胸腔镜肺叶切除+淋巴结清扫术。两组患者术后均未予化疗。
1.2 术后观察及随访 比较两组患者平均术后引流时间、平均住院天数、术后并发症及随访复发率、2年及3年生存率等情况。术后患者前2年每3个月复查1次,第3年起每6个月复查1次。
1.3 统计学处理 采用SPSS20.0统计软件。计量资料以表示,比较采用t检验。计数资料以频数与百分率表示,组间比较采用χ2检验。生存率分析采用Kaplan-Meier法并绘制生存曲线。
2 结果
2.1 两组患者年龄分布 见表1
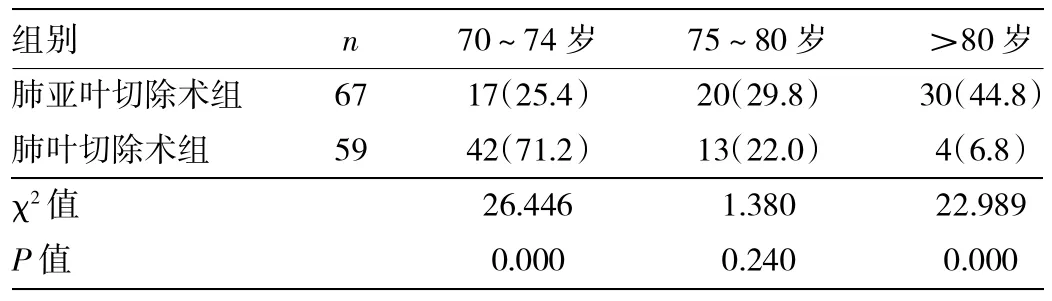
表1 两组患者年龄分布比较[例(%)]
由表1可见,70~74岁患者以肺叶切除术为主要手术方式,75~80岁及特别是80岁以上患者,选择肺亚叶切除术较多,其中>80岁的患者选择肺亚叶切除术为主。
2.2 两组患者术后并发症比较 见表2。
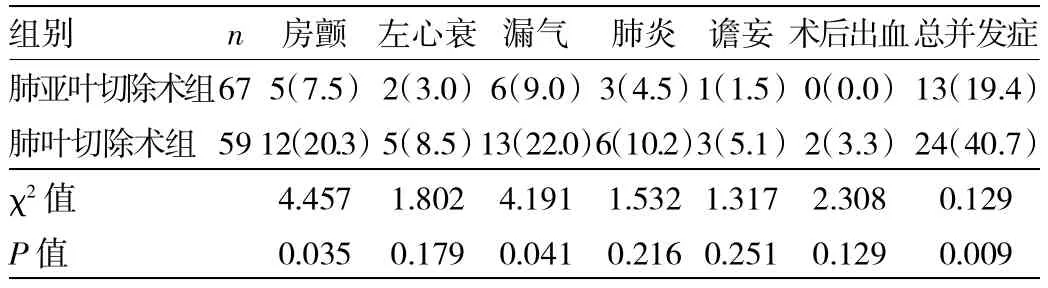
表2 两组患者术后并发症比较[例(%)]
由表2可见,肺亚叶切除术组患者总并发症例数明显低于肺叶切除术组患者,两组比较,差异有统计学意义(P=0.009)。并发症中,房颤发生率最高,其次为肺炎。
2.3 术后恢复情况 肺亚叶切除术组住院天数(8.5± 1.5)d显著低于肺叶切除术组(12.8±2.0)d,两者差异有统计学意义(P<0.01),肺亚叶切除术组患者的平均术后引流管放置时间(3.3±1.0)d短于肺叶切除术组患者的(4.4±2.0)d,差异有统计学意义(P<0.01)。
2.4 术后随访情况 随访25个月后,肺亚叶切除患者的局部复发率为 12.0%与肺叶切除的局部复发率13.5%相似,差异无统计学意义。肺亚叶切除患者的2、3年生存率分别为85.0%和78.0%,而肺叶切除患者的2、3年生存率分别为90.0%和81.4%,两者差异无统计学意义,见表3。两者的生存曲线见图1。
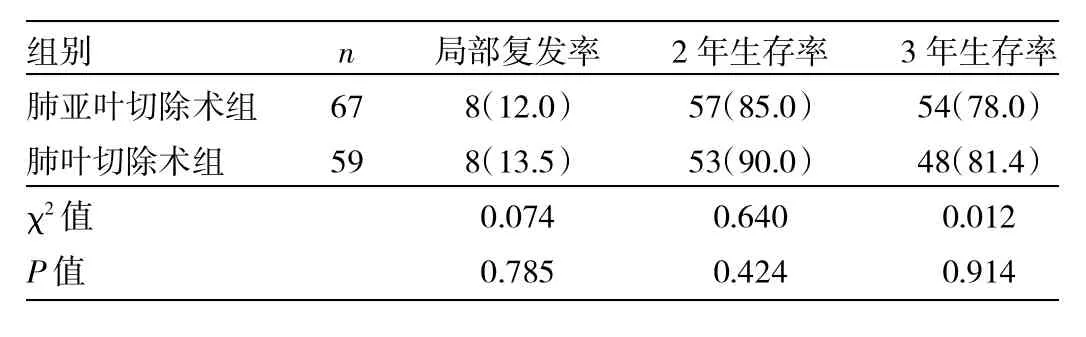
表3 两组患者术后长期随访情况比较[例(%)]

图1 两种手术方式肺癌患者的生存曲线
3 讨论
截至2011年底,我国60岁及以上老龄人口已达1.8499亿,占总人口的比重达13.7%。根据国际惯例,上述比例达到10%以上,即意味着跨入老龄化社会。随着人们生活水平的提高和诊断技术水平的不断改进,越来越多的肺癌病例在体检中被发现。随着肺癌发病率的不断攀升,胸外科医师将面临越来越多的高龄肺癌患者。肺叶切除加纵隔淋巴结清扫术是目前公认的早、中期非小细胞肺癌外科治疗的标准模式,对于老年肺癌患者来说,合并基础疾病较多,免疫力低下,增加了手术风险和术中、术后并发症的风险。随着手术技术和麻醉技术的发展,单纯的年龄因素已不能成为手术禁忌。我科肺癌切除手术最高龄的患者为86岁。
高龄患者伴发如高血压、糖尿病、冠心病以及COPD等基础疾病的概率升高。且由于肺顺应性降低、呼吸肌减弱,肺功能水平较差,可能无法耐受常规肺叶切除手术,因此常失去手术机会。而根据McKenna等[2]对1 100例平均年龄71.2岁行VATS肺叶切除术的高龄患者的随访,术后30d病死率为0.8%,证明早期高龄患者的微创手术是安全的,Jaklitsch等[3]报道了在他们307例行VATS手术的高龄患者(年龄>65岁)中,65~79岁患者的中位住院天数为4d,80~90岁患者的中位住院天数为5d,体现了胸腔镜手术在老年肺癌患者中的应用有术后恢复快,并发症少的优势。因此,随着胸腔镜微创技术的发展,对于老年患者因采取积极态度,争取手术,延长患者生命。目前有研究认为对于早期的肺癌患者行肺段切除和肺楔形切除与肺叶切除术后生存率差异无统计学意义[4],但尽可能多的保留了肺功能,因此对于高龄患者来说,可能会相应减少术中、术后的并发症,对于肺功能较差不能耐受肺叶切除的患者重新获得了手术机会。
对于年轻患者来说,整体生存率是治疗效果的金标准,而对于老年患者来说生存质量是与整体生存率同等重要的考量指标。但是生存质量如果不是通过标准化问卷方式很难精确评价。因此,并发症情况成为衡量生存质量的一个重要指标。根据我们的回顾性研究结果,胸腔镜肺亚叶切除患者的并发症明显少于胸腔镜下肺叶切除的患者,且并发症的发生率在肺亚叶切除患者中与年龄无正相关,与相关报道相近似[5-6]。这进一步说明年龄不是手术的禁忌。
早期,部分专家以局部复发率较高为理由,坚持肺叶切除+系统性淋巴结清扫为治疗Ⅰ期非小细胞肺癌的标准手术方式,即使患者不能耐受肺叶切除,肺亚叶切除也认为是不应选择的治疗方式[7]。然而,在我们的长期随访中,胸腔镜肺亚叶切除组与肺叶切除术组的局部复发率和生存率相似,这与近期的相关报道结果相一致[8-9]。目前美国正在进行的一项前瞻性研究CALGB 140503比较≤2cm的肺结节分别采取肺亚叶切除和肺叶切除的Ⅲ期临床研究会给我们最终的结果。这项研究结果有可能改变手术的标准,我们将拭目以待[10]。
该研究存在着一些局限性,如患者例数不够多,随访时间不够长,且随着技术的成熟,并发症率会随之改变。所以我们需要进一步长时间的数据积累。
总之,胸腔镜下肺亚叶切除最大限度的保留了肺功能,有效地减少了并发症,且使一部分不能耐受肺叶切除的老年患者获得了手术机会,延长了患者生命,是治疗老年Ⅰ期非小细胞肺癌疾病的重要治疗手段,如果得到目前正在进行的前瞻性研究证实其与肺叶切除疗效相似,胸腔镜下肺亚叶切除术将成为治疗Ⅰ期老年非小细胞肺癌疾病的标准手术方式。
[1]Schneider T,Pfannschmidt J,Muley T,et al.A retrospective analysis of short and long-term survival after curative pulmonary resection for lung cancer in elderly patients[J].Lung Cancer,2008, 62(2):221-227.
[2] McKenna Jr R J,Houck W,Fuller C B.Video-assisted thoracic surgery lobectomy:experience with 1,100 cases[J].The Annals of thoracic surgery,2006,81(2):421-426.
[3] Jaklitsch M T,DeCamp M M,Liptay M J,et al.Video-Assisted Thoracic Surgery in the Elderly A Review of 307 Cases[J].CHEST Journal,1996,110(3):751-758.
[4]Mery C M,Pappas A N,Bueno R,et al.Similar long-term survival of elderly patients with non-small cell lung cancer treated with lobectomy or wedge resection within the surveillance,epidemiology,and end results database[J].CHEST Journal,2005,128(1):237-245.
[5]Kaseda S,Aoki T,Hangai N,et al.Better pulmonary function and prognosis with video-assisted thoracic surgery than with thoracotomy[J].The Annals of thoracic surgery,2000,70(5):1644-1646.
[6]Glotzer O S,Fabian T,Chandra A,et al.Non-small cell lung cancer therapy:safety and efficacy in the elderly[J].Drug,healthcare and patient safety,2013,5:113.
[7]Roxburgh J C,Thompson J,Goldstraw P.Hospital mortality and long-term survival after pulmonary resection in the elderly[J].The Annals of thoracic surgery,1991,51(5):800-803.
[8] Yoshikawa K,Tsubota N,Kodama K,et al.Prospective study of extended segmentectomy for small lung tumors:the final report [J].The Annals of thoracic surgery,2002,73(4):1055-1058.
[9]Ikeda N,Hayashi A,Iwasaki K,et al.Surgical strategy for nonsmall cell lung cancer in octogenarians[J].Respirology,2007,12 (5):712-718.
[10]Schuchert M J,Abbas G,Pennathur A,et al.Sublobar resection for early-stage lung cancer[C]//Seminars in thoracic and cardiovascular surgery.WB Saunders,2010,22(1):22-31.
Thoracoscopic sublobar resection in elderly patients with stage I non-small celllung cancer
ObjectiveTo evaluate the efficacy of thoracoscopic sublobar resection in elderly patients with stage I non-small cell lung cancer(NSCLC).MethodsOne hundred and twenty six patients with stage I NSCLC aged>70y underwent thoracoscopic resection in our hospital between October 2008 and October 2011,including 67 cases with thoracoscopic sublobar resection (study group),and 59 cases with thoracoscopic lobectomy (control group).The age distribution,postoperative complications,chest tube maintenance time,length of hospital stay and the follow-up data were retrospectively reviewed and compared between two groups.ResultsPatients aged>75y were more likely to choose sublobar resection.The total complication rate in control group was significantly higher than that in study group(40.7%vs 19.4%,P=0.047).The chest tube maintenance time and length of hospital stay was longer in control group than in those study group(4.4±2.0d vs 3.3±1.0d,and 12.8± 2.0d vs 8.5±1.5d,respectively;both P<0.01).There was no significant difference in estimated 2-and 3-year survival rate between two groups(P>0.05).ConclusionThoracoscopic sublobar resection can be performed safely in elderly patients with stage I NSCLC and the clinical efficacy is comparable with the thoracoscopic lobectomy.
Stage I Non-small lung cancer Elderly patients Video-assisted thoracoscopicsublobar resection


2013-05-28)
(本文编辑:杨丽)
315010 宁波市第二医院胸外科
