医院环境中葡萄球菌诱导克林霉素耐药及基因分析
2014-03-30董玉飞赵纪维李海娜杨敬芳许丽枫
董玉飞 赵纪维 李海娜 杨敬芳 许丽枫
葡萄球菌在自然界分布广泛,主要寄生在哺乳动物和鸟类的皮肤、皮脂腺和黏膜。金黄色葡萄球菌致病力较强,常引起各种化脓性感染。由凝固酶阴性葡萄球菌引起的感染发病率也逐年增高,如表皮葡萄球菌为重要的机会致病菌和院内感染重要的病原菌[1]。医院环境中分布葡萄球菌属细菌在一定条件下可以成为致病菌,引起院内感染,或标本采集不当时污染细菌培养标本,了解医院环境中葡萄球菌分布及耐药性可为判断院内感染和分析临床细菌培养结果提供参考。从而为合理使用抗生素提供依据。
1 材料与方法
1.1 菌株来源 分离本院2010年3月至2011年10月医院环境采样标本中的葡萄球菌属细菌210株,其中金黄色葡萄球菌16株,表皮葡萄球菌162株,其他凝固酶阴性葡萄球菌32株。用金黄色葡萄球菌ATCC25923做纸片法药敏试验质控菌株。
1.2 材料MH琼脂购自杭州天和微生物试剂有限公司,红霉素、克林霉素、头孢西丁等药敏纸片购于温州康泰生物科技有限公司,葡萄球菌鉴定卡是bioMerieux sa公司产品,ATCC25923是卫生部北京医院惠赠。
1.3 方法
1.3.1 菌株分离与鉴定:按照医院环境采样标准采集医院环境标本,常规操作菌落计数后,分离其中所有可疑葡萄球菌到血平板,进一步分离分纯,采用ATB Expression鉴定系统及其配套鉴定卡32 staph鉴定到种。
1.3.2 MH平板制备:按照说明书要求称量干粉溶于蒸馏水中加热溶解后,121℃高压15 min,45℃水浴平衡后,取一次性无菌培养皿在超净工作台中水平仪上每平皿注入24 ml,冷却待用。
1.3.3 药敏试验:采用k-b琼脂扩散法检测红霉素15 μg、克林霉素2 μg、头孢西丁30 μg耐药性,试验方法及结果判读按照CLSI2010M100-S20执行。红霉素抑菌圈≥23敏感,14-22中介,≤13耐药。克林霉素≥21敏感,15-20中介,≤14耐药。金黄色葡萄球菌和路邓葡萄球菌头孢西丁30 μg≤21为MRS,≥22为MSS。凝固酶阴性葡萄球菌头孢西丁30μg≤24为MRCNS,≥25为MSCNS。
1.3.4 D试验检测:采用k-b琼脂扩散法依据CLSI2010M100-S20进行,把传纯18~24 h的菌落用无菌生理盐水配制成0.5麦氏单位浊度,均匀涂布在MH平板上,将红霉素15 μg、克林霉素2 μg纸片贴到平板上,两纸片中心间距15~26 mm,35℃普通培养箱培养16~18 h观察结果。与红霉素相邻的克林霉素抑菌圈边缘出现“截平”即D试验阳性。无截平时判为阴性。
1.3.5 erm基因检测:①模板DNA的制备:取在血平板上培养过夜的菌落用1.8 ml 0.9%氯化钠溶液制备4个麦氏单位菌悬液。12 000 r/min离心5 min,去上清加入200 μl的裂解缓冲液(1%TritonX-100,10 mmol/L Tris-HCl pH 8.0,1 mmol/L EDTA),金属浴器中100℃10 min后,12 000 r/min离心5 min,取上清液保存于-20℃备用。②PCR引物及PCR反应:根据文献分别合成用于红霉素核糖体甲基化酶基因扩增的引物,ermA正向引物:GTTCAAGAACAATCAATACAGAG及反向引物:GGATCAGGAAAAGGACATTTTAC;ermB正向引物:CCGTTTACGAAATTGGAACAGGTAAAGGGC及反向引物:GAATCGAGACTTGAGTGTGC;ermC正向引物:AGTACAGAGGTGTAATTTCG及反向引物:AATTCCTGCATGTTTTAAGG。PCR反应条件分别参考相应文献[5,6]。③琼脂糖凝胶电泳分离,取8 μLPCR产物在1.5%琼脂糖凝胶中电泳,ermA,ermB,ermC。
2 结果
2.1 葡萄球菌菌属细菌分布 医院环境中210株葡萄球菌,其中金黄色葡萄球菌16株,表皮葡萄球菌162株,其他凝固酶阴性葡萄球菌32株。来自空气采样标本的6株(表皮葡萄球菌2株,溶血葡萄球菌2株,人葡萄球菌2株),物体表面及消毒液标本中68株(表皮葡萄球菌58株,人葡萄球菌4株,金黄色葡萄球菌2株,溶血葡萄球菌2株,头状葡萄球菌2株),工作人员手表面采样标本136株(表皮葡萄球菌92株,金黄色葡萄球菌14株,溶血葡萄球菌8株,人葡萄球菌4株,模仿葡萄球菌2株,木糖葡萄球菌2株,耳葡萄球菌2株,头状葡萄球菌2株)。16株金黄色葡萄球菌中MRSA6株(6/16,37.50%);MSSA10株(10/16,62.50%);162株表皮葡萄球菌中MRSE150株(150/162,92.59%);MSSE12株(12/162,7.40%);32株其他凝固酶阴性葡萄球菌中MRCNS24株(24/32,75.00%);MSCNS8株(8/32,25.00%)。见表1。

表1 医院环境标本葡萄球菌属细菌分布 株
2.2 耐药性及D实验阳性分布210株葡萄球菌中红霉素耐药克林霉素耐药共62株,占29.52%,红霉素敏感克林霉素敏感29株,占13.81%,红霉素耐药或中介克林霉素敏感或中介119株,占56.67%,其中D试验阳性82株,占39.05%,D试验阴性37株,占17.62%。6株MRSA中红霉素耐药克林霉素耐药、红霉素敏感克林霉素敏感、红霉素中介或耐药克林霉素中介或耐药分别为2株,占33.33%,1株,占16.67%,3株,占50%,其中D试验阳性3株占50.00%,D试验阴性0株;10株MSSA中红霉素耐药克林霉素耐药、红霉素敏感克林霉素敏感、红霉素中介或耐药克林霉素中介或耐药分别为4株,占40.00%,1株,占10.00%,5株,占50.00%,其中D试验阳性4株,占40.00%,D试验阴性1株,占10.00%;150株MRSE中红霉素耐药克林霉素耐药、红霉素敏感克林霉素敏感、红霉素中介或耐药克林霉素中介或耐药分别为46株,占30.67%,17株,占11.33%,87株,占58.00%,其中D试验阳性61株,占40.67%,D试验阴性26株,占16.67%;12株MSSE中红霉素耐药克林霉素耐药、红霉素敏感克林霉素敏感、红霉素中介或耐药克林霉素中介或耐药分别为3株,占25.00%,3株,占25.00%,6株,占50.00%,其中D试验阳性4株,占33.33%,D试验阴性2株,占16.67%;24株甲氧西林耐药的其他凝固酶阴性葡萄球菌中红霉素耐药克林霉素耐药、红霉素敏感克林霉素敏感、红霉素中介或耐药克林霉素中介或耐药分别为6株,占25.00%,4株,占16.67%,14株,占58.33%,其中D试验阳性9株,占37.50%,D试验阴性5株,占20.83%;8株甲氧西林敏感其他凝固酶阴性葡萄球菌中红霉素耐药克林霉素耐药、红霉素敏感克林霉素敏感、红霉素中介或耐药克林霉素中介或耐药分别为1株,占12.50%,3株,占37.50%,4株,占50.00%,其中D试验阳性1株,占12.50%,D试验阴性3株,占37.50%。见表2。

表2 医院环境葡萄球菌对红霉素克林霉素耐药性及D实验阳性分布株(%)
2.3 82株D-实验阳性菌株检测红霉素核糖体甲基化酶基因 其中ermC为主,占56.09%(46/82),ermA和ermB分别占9.7%(8/82)和15.85%(13/82)。未检出占23.17%(19/82)。D实验阳性的65株表皮葡萄球菌中28株检出ermC,3株检出ermB+C,占47.69%(31/65)。见表3。
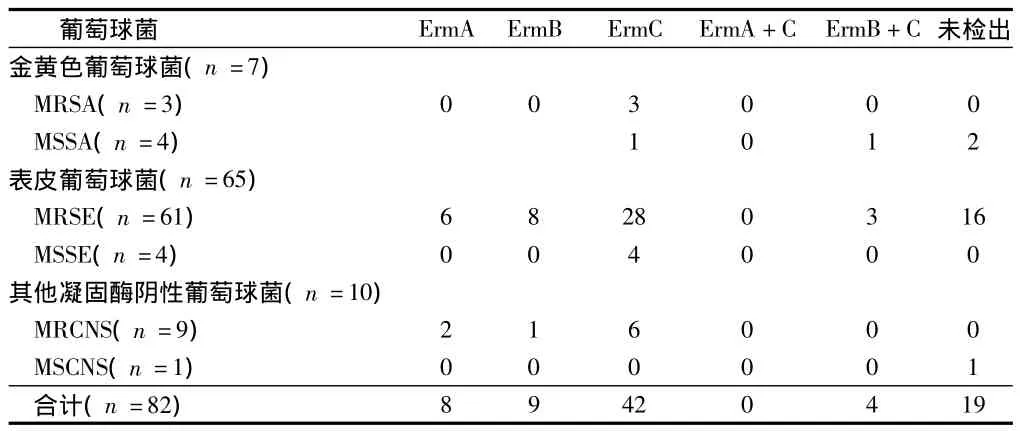
表3 82株D-实验阳性菌株检测红霉素核糖体甲基化酶基因株
3 讨论
医院环境中葡萄球菌分布广泛,耐药性比其他一般环境中严重,随着细菌分离鉴定技术的提高,葡萄球菌属细菌引起院内感染及造成微生物标本污染所占比例越来越大[1]。医务人员的操作不当及环境消毒不严格,极易造成院内感染或污染采集的标本,增加患者的经济和精神负担。严格执行医院消毒技术规范非常重要,但基层医院较容易忽略病房及陪护人员、医护人员日用品消毒处理,不经意间造成传播。在听诊器表面、喉镜表面、医务人员手表面分离率高,本文针对医院环境中葡萄球菌对红霉素和克林霉素耐药性及诱导克林霉素耐药做出初步研究。
大环内酯类、林可酶素类和链阳酶素类是3类功能密切相关但结构不同的抗生素,这些抗生素常共同地被称为MLS群,MLS群抗生素在核糖体水平可抑制敏感微生物蛋白质合成。在葡萄球菌中获得性对大环内酯类和林可霉素类耐药很流行[3-6]。对大环内酯类耐药有两个不同的机制,(1)主动外排,由msrA基因编码,引起对大环内酯类和B型链阳霉素耐药(但不耐克林霉素),称为MS表型:即红霉素耐药,克林霉素敏感。(2)核糖体靶位改变,由erm基因编码,引起对大环内酯类、林可霉素类和B型连阳霉素耐药(MLSb耐药)。Erm基因可编码产生甲基化酶,此酶可减低药物与rRNA靶位的结合。若erm基因稳定表达,则表现对红霉素、克林霉素和其他MLS群成员耐药,称为MLSb固有表型:即红霉素耐药,克林霉素耐药。然而在某些情况下,erm基因需要诱导剂诱导才能表达对克林霉素耐药,否则体外试验可能会表现为对克林霉素敏感,红霉素可作为这种诱导剂。这些分离菌株在体外表现对红霉素耐药而对克林霉素敏感,称为MLSb诱导表型:即红霉素耐药,克林霉素敏感[1]。
诱导耐药性与红霉素核糖体甲基化酶erm基因有关,ermA定位在Tn554转座子,ermC定位在质粒,它们是葡萄球菌对MLSB类抗生素耐药的主要基因。ermB较少见,主要从动物分离菌株中检测到。据文献报道,ermA是70年代以前金黄色葡萄球菌对红霉素耐药的主要决定基因,但此后ermC则取代ermA成为主要耐药基因[3]。本实验所测erm基因以ermC为主,占诱导耐药菌株(D Test阳性)的56.09%(46/82),低于文献报道[3,4]。
1 陈东科孙长贵主编.实用临床微生物学检验与图谱.第1版.北京:人民卫生出版社,2011,231.
2 李仲兴,赵建宏,杨敬芳主编.革兰阳性球菌与临床感染.第1版.北京:科学出版社,2007.141.
3 沈定霞,罗燕萍,徐雅萍,等.葡萄球菌对红霉素和克林霉素诱导耐药性研究中.中华医学检验杂志,2005,28:400-402.
4 贾伟,赵志军,杨晓燕,等.葡萄球菌对克林霉素诱导耐药表型及基因型检测研究.分子诊断与治疗杂志,2010,2:94-97.
5 Lina G,Quaglia A,Reverdy ME,et al.Distribution of genesencoding resistance tomacrolides,lincosamides,and streptograminsamong staphylococc.i Antimicrob Agents Chemother,1999,43:1062-1066.
6 Khan SA,NawazMS,Khan AA,et al.Simultaneous detection of erythromycin-resistant methylase genes erm A and ermC fromStaphylococcus spp bymultiplex-PCR.Mol Cell Probes,1999,13:381-387.
