CT导引胸部病变穿刺活检的操作技巧
2014-03-27刘玉海
刘玉海,王 静,王 强
(1.河北省邯郸市传染病医院CT室,河北 邯郸 056002; 2.河北省保定市第四医院放射科,河北 保定 071000)
经皮经胸膜针刺活检技术并不是一项新技术,至今已有100多年的历史[1]。近年来,随着细胞学诊断、穿刺器械、导引设备的不断发展,该技术已日臻成熟,成为了目前被广泛应用的非经血管性介入技术之一[2]。本研究主要回顾性分析胸部病变经CT导引穿刺活检获得组织病理学患者的临床资料,现报道如下。
1 资料与方法
1.1一般资料 选择2010年1月至2012年10月邯郸市传染病医院收治的经CT导引穿刺活检的胸部病变患者128例,女35例、男93例,年龄17~85 (57.4±3.2)岁。所有患者的凝血酶原时间为12~14 s,出凝血时间为4~8 min,血小板计数为(100~300)×109L-1,均处于正常范围内。从患者的病灶来看,有42例处于上肺位置,有36例处于中肺位置,有28例处于下肺位置,12例病灶处于纵隔,10例处于胸壁。所有患者在术前均有完整的胸部CT扫描资料。
1.2方法
1.2.1术前检查及仪器 所有患者在术前均行胸部正侧位像或CT平扫或增强检查;同时还必须对患者进行出凝血时间以及血常规检测,并让患者及其家属签署手术知情同意书。所有患者的胸部穿刺活检均使用日本生产的TSK(色谱柱)切割活检针,其规格为16G 150 mm;18G 150 mm。扫描装置为SIEMENS SOMATOM Spirit螺旋CT机(西门子公司生产)。
1.2.2操作方法 在对患者进行手术操作前,必须要对患者的影像学资料进行全面、认真的分析,然后根据患者病变的位置、结构确定体表穿刺点及取材靶点的位置。对于肺门、上叶病变的患者取仰卧位进行穿刺;对于中叶、舌叶病变的患者取仰卧位侧方进行穿刺;对于背段病变以及下叶基底段病变的患者取俯卧位进行穿刺[3]。CT定位扫描前应在预设体表穿刺点附近粘贴标志物,扫描的层距与层厚均为5 mm,范围要覆盖全部病灶。如有必要还可以对患者进行薄层重建,以便于选择最佳的进针途径以及穿刺点,同时还必须对进针角度、进针深度以及麻醉深度进行计算。当病灶邻近重要结构或器官时,应常规进行增强扫描进一步明确病灶与周围结构的关系。
术前对患者的皮肤进行常规消毒、铺巾,并根据麻醉深度以及进针角度对患者进行局部麻醉,在对患者行CT扫描时需留置注射器针头,以便于对进针角度进行了解,如进针角度不当穿刺时应对其进行适当调整,待方向准确无误后叮嘱患者屏气,将穿刺针按预先计算好的进针深度迅速穿刺。当穿刺针进入病灶时会有一种阻挡感,此时行CT扫描确认针尖位置是否到达靶区。若位置不理想则将穿刺针退至胸膜下做适当调整,当穿刺针进入靶区时迅速按下针芯按钮,带有切割槽的针芯连同切割组织自动弹回穿刺针套管内。拔出穿刺针,取出活检组织并置于10%甲醛溶液中固定,送检。所取组织不满意时,可重复上述操作。术后对患者行常规扫描,并对患者有无气胸、出血等并发症进行观察。然后将患者送至观察室,对其进行1~2 h的观察,如无异常情况方可将其送回普通病房。
2 结 果
2.1肿瘤类型 128例患者中鳞癌16例(图1),腺癌41例(图2),结核球20例,胸膜间皮瘤2例,纵隔淋巴结核2例,小细胞癌3例,胸腺瘤2例,肺内硬化性血管瘤1例,炎性假瘤15例,肺炎8例,错构瘤1例,脂肪瘤1例,畸胎瘤1例,结节病2例,嗜酸性肉芽肿7例,转移瘤1例,真菌感染1例,肺脓肿1例,纵隔癌1例,结核性胸膜增生1例,1例为凝血块。
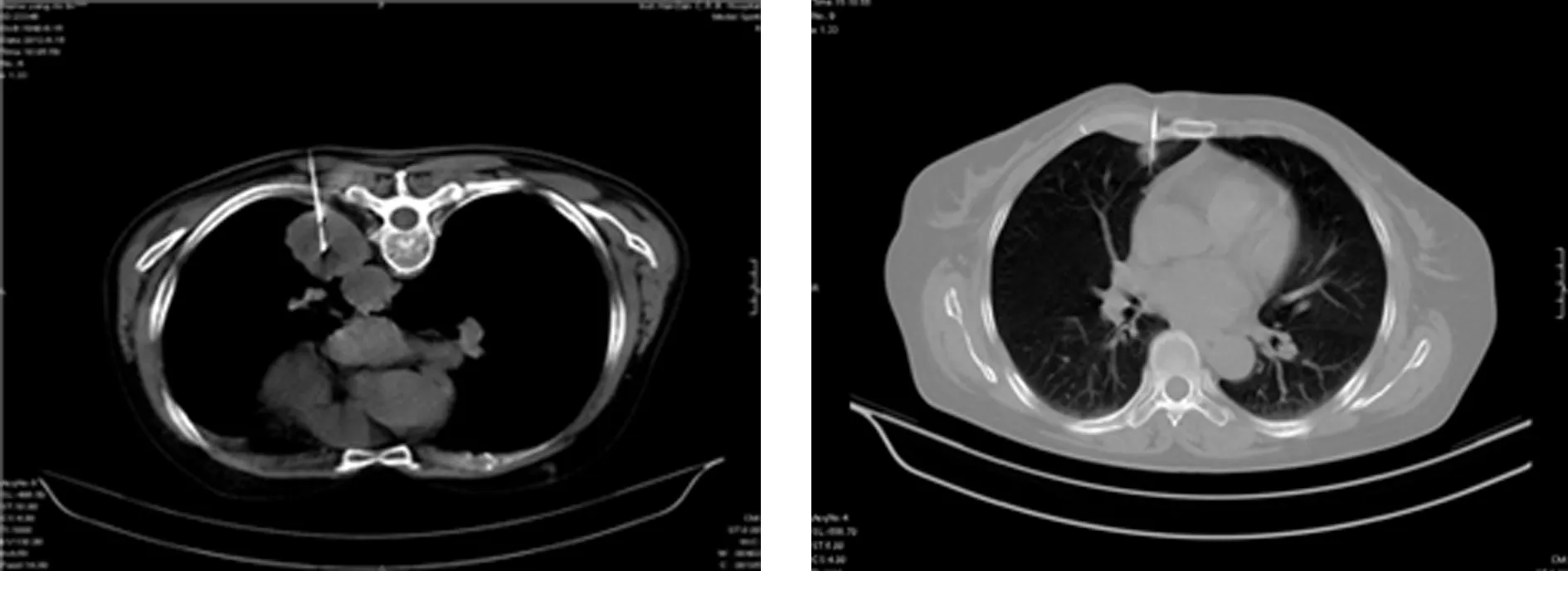
图1 图2
2.2诊断结果 128例患者中,有127例患者在CT导引下穿刺成功,1例患者穿刺失败,CT穿刺活检的成功率为99.2%。127例经CT引导下穿刺活成功的患者中,有123例经CT检查以及病理检查证实,确诊率为96.85%。在确诊的123例患者中,有51例患者为良性病变,72例患者为恶性病变。128例患者中并发气胸8例,其中男5例、女3例,6例肺压缩10%~15%,未进行特殊处理,2例肺压缩达85%以上的患者行胸腔闭式引流术,在术后1~2周对患者进行复查发现肺复张情况良好。
3 讨 论
在胸部病变临床表现不典型各种实验室检查缺少阳性结果、影像学检查无特征性的患者进行临床检查时,要想对其进行定性诊断极为困难,绝大部分患者会被诊断为恶性肿瘤。而CT导引胸部病变穿刺活检是化疗、放疗前需要取得细胞组织学诊断或为手术方案制订提供参考时而进行的一项最具价值的诊断方法。
有学者指出,在对胸部病变患者行CT导引穿刺活检时,其穿刺成功率为74%~94.5%[4-7]。本组128例胸部病变患者均行CT导引穿刺活检,其中有127例患者在CT导引下穿刺成功,1例患者穿刺失败,其穿刺成功率为99.2%,明显高于上述学者的报道结果。此外,本研究中有8例患者在穿刺后出现了并发气胸的情况,其并发症的发生率为6.3%,明显低于相关学者的报道结果[8]。本研究结果显示,在对胸部病变患者行CT引导穿刺活检的过程中,一定要注意以下几方面的操作技巧。
3.1对体表穿刺点进行合理的选择 本研究的所有患者在行CT引导穿刺检查的过程中均采用5根4~5 cm的细铁丝沿身体长轴排成栅状的自制栅栏定位器来对患者进行金属标记,将其与机架扫描基线的交叉点作为体表定位点。为了提高穿刺成功率,在术前必须对患者进行适当的呼吸训练,确保患者在每次屏气时的呼吸相位具有一定的稳定性,由于患者呼吸相位不稳定,在留置麻醉针头扫描时发现前胸壁的体表定位点与病灶预定层面常有1.0~2.0 cm的误差,对于此类患者必须再次进行呼吸训练,直到其呼吸相位相对恒定时再行穿刺。这在一定程度上说明,术前的呼吸训练对患者的穿刺是否成功有着至关重要的影响。
3.2进针途径的选择 ①对于病变部位靠近胸膜下方或胸膜中的患者,可以选择对应肋间直接穿刺活检。②对于病变位置较深且伴有肺不张或其他病变与胸膜相连的患者,最好选择穿过病变区直接进入靶区的途径进行穿刺,这样可以在很大程度上降低患者在术后发生气胸的概率。③对于孤立性肺内较深位置病变的患者,最好避开叶间胸膜及大血管的途径进行穿刺,以避免患者在术后出现并发症。
3.3准确把握穿刺针的进针角度 本研究的所有患者进行局部麻醉处理时,必须让患者屏气,确保穿刺方向与注射器针头麻醉方向保持一致,麻醉完成后留置针头进行CT扫描确认针头方向与病灶靶区的关系。如果其角度(方向)存在偏差,在对患者进行穿刺活检时就必须对其进行适当的调整,确保患者能够一次穿刺成功率。在此过程中,注射器的针尖严禁进入到胸膜下。
3.4穿刺针穿刺时的技巧 严格遵守“一快”“二准”“三屏气”的原则,“一快”:即穿刺针穿过胸膜时动作要迅速、果断;“二准”:即穿刺病灶时一手准确把握进针方向,一手准确把握进针深度;“三屏气”:即进、退针和切割组织时一定要嘱患者屏气。
3.5取材靶点的选择 肺内实性肿块只要穿刺针进入病灶内即可退出针芯进行切割活检;肿瘤性病变应在病变中心区取材,避免在其远端边缘区取材;胸腔积液、胸膜肥厚伴肺内病变时,应选择软组织密度区穿刺活检;对于有坏死、液化或空洞的病变,应即时行CT增强扫描明确上述区域的范围,以便于选择实性部分穿刺取材或多靶点取材,提高穿刺结果的准确性。
综上所述,在对胸部病变患者进行临床诊断时,通过对CT穿刺的操作技巧进行适当的掌控,就可以明显提高CT导引胸部病变穿刺活检结果的准确性,并有效降低并发症的发生率。由此可见,CT导引穿刺活检在胸部病变的诊断过程中具有较高的临床应用价值,可以在临床诊断过程中对其进行推广。
[1] 卢金山,何杰.CT引导下胸部病变穿刺活检的临床应用[J].实用放射学杂志,2008,24(3):424-425.
[2] 陈相猛,柳学国,梁明柱,等.CT引导下20G切割式穿刺活检针在胸部病变活检中的临床应用[J].CT理论与应用研究,2010,19(4):91-98.
[3] 王存利,张雪哲,黄振国,等.CT导引下经皮细针穿刺活检对胸部病变的诊断价值[J].影像诊断与介入放射学,2011,20(2):134-136.
[4] 张林平,宋登浩,宋鹏,等.低剂量CT引导行胸部病变穿刺活检技术的临床应用[J].河北医药,2011,33(11):1666-1667.
[5] 谢海,刘书田,夏黎明,等.CT引导下胸部病变穿刺活检的临床应用[J].中国医药导报,2009,6(4):60,63.
[6] 顾峰,赵秀平,朱萍,等.引导下胸部病变穿刺活检的临床价值[J].现代中西医结合杂志,2011,20(1):74-75.
[7] 唐学东,刘增胜,吴子新,等.多层螺旋CT导引下经皮穿刺活检胸部病变[J].青岛大学医学院学报,2011,47(3):240-241,244.
[8] 杨军,郑列祥,杨邦明,等.CT导引下经皮胸部病变穿刺活检的临床应用[J].安徽卫生职业技术学院学报,2012,11(6):21-22.
