喉罩通气在成人中耳显微手术中的应用
2014-03-07叶敏胡春波沈霞
叶敏 胡春波 沈霞
·临床研究·
喉罩通气在成人中耳显微手术中的应用
叶敏 胡春波 沈霞
目的 评价喉罩通气在全身麻醉中耳显微手术中的安全性和有效性。方法 100例美国麻醉医师协会(ASA) Ⅰ~Ⅱ级择期行中耳显微手术的成年中耳炎患者,随机分为喉罩组(LMA组,n=50)和气管插管组(ETT组,n=50) 。记录患者进入手术室至手术开始的时间,各时间点的心率和血压变化:麻醉前(T0)、插管/罩前即刻(T1)、插管/罩后即刻(T2)、拔管/罩前即刻(T3)、拔管/罩后即刻(T4)。记录2组患者插管/罩时体动或呛咳和拔管/罩时的呛咳反应。记录手术结束至拔除管/罩的时间和麻醉恢复室停留时间。结果 喉罩组患者进入手术室至手术开始时间低于气管插管组(P<0.05);喉罩组和气管插管组T1时平均动脉压(MAP)、心率显著低于T0时 (P<0.05); 气管插管组T2和T4时MAP和心率较T0时显著升高 (P<0.05) ;组间比较T2和 T4时气管插管组MAP和心率均显著高于喉罩组 (P<0.05)。置入管/罩及拔管/罩 时气管插管组呛咳发生率分别为25%和84%,明显高于喉罩组的0和4% (P<0.05)。气管插管组手术结束至拔除通气装置的时间高于喉罩组 (P<0.05)。结论 喉罩通气用于成人中耳显微手术气道管理,易于维持血流动力学稳定,有效避免了拔管时呛咳。(中国眼耳鼻喉科杂志,2014,14:299-301)
中耳手术; 喉罩; 气管插管; 麻醉苏醒; 并发症
喉罩发明于20世纪80年代[1],由于其操作简单,在临床麻醉中得到广泛使用,目前越来越多的全身麻醉患者接受喉罩通气管理。和气管导管相比,喉罩管理气道的优势在于可盲插,无需使用肌松药,置入时对血流动力学的影响小,拔出喉罩时呛咳的发生率低[2]。精细的中耳手术(如人工听骨植入术)对麻醉的要求较高,除要求患者在术中绝对制动,麻醉苏醒期避免剧烈呛咳和血流动力学变化外,还可能因为监测面神经功能要求麻醉医师不使用肌松药。鉴于上述喉罩的优点,本研究通过比较喉罩和常规气管插管用于中耳显微手术的气道管理,探讨喉罩用于中耳显微手术的安全性和优越性。
1 资料与方法
1.1 资料 2013年1月~2013年5月行中耳显微手术的患者100例,美国麻醉医师协会(American Standard of Anesthesiologist, ASA) Ⅰ~Ⅱ级,男性54例、女性46例;年龄16~60岁,体重51~75 kg。按随机数字表法将患者分为喉罩(laryngeal mask, LMA)组(LMA组,n=50)和气管插管(endotracheal tube, ETT)组(ETT组,n=50)。排除标准:既往有胃食管反流症、体重指数> 30 kg/m2和肺顺应性差的患者(如慢性阻塞性肺病、肺实变等);术前评估为困难气道的患者;颈部活动和张口受限的患者。喉罩采用 LMA公司(The Laryngeal Mask Company Limited, Le Rocher, Victoria Mahe, Seychelles)生产的可弯曲加强型喉罩。
1.2 方法 患者术前6 h禁食,2 h禁饮。入手术室后前臂留置20G留置针开放静脉,持续输注乳酸钠8~10 mL/kg。监测无创血压(每间隔时间5 min)、心电图、脉搏血氧饱和度。 麻醉诱导: 舒芬太尼0.3 μg/kg, 异丙酚2.5 mg/kg, 米库溴铵0.2 mg/kg,2 min后行气管插管或喉罩(男性患者选用5#喉罩,女性患者选用4#喉罩) 置入。麻醉维持:确认气管插管/喉罩完成后,行机械通气,潮气量6~8 mL/kg,呼吸频率13~15次/min,吸呼比1∶2,新鲜气流2 L/min,吸入氧浓度50%,维持呼气末CO2(end tidal CO2, ETCO2)35~40 mm Hg(1 mm Hg=0.133 kPa),吸入七氟醚使呼气末浓度维持在1.3个最低肺泡气有效浓度 (minimum alveolar concentration, MAC)。并给予地塞米松0.1 mg/kg和阿扎司琼0.2 mg/kg预防术后恶心、呕吐。接近手术结束时减浅麻醉深度,手术结束后停止吸入七氟醚,纯氧洗脱待患者苏醒。拔管/喉罩后患者转入麻醉恢复室继续复苏。拔管指征:呼之睁眼,自主呼吸恢复,呼吸频率10~20次/min,ETCO2≤45 mm Hg,呼吸空气SpO2≥95%,潮气量 >8 mL/kg。 按以下标准判断喉罩位置是否正确: ①压力控制通气,气道压达15 cm H2O(1 cm H2O=0.098 kPa)时无漏气;②胸廓起伏良好,听诊两肺呼吸音清,喉部和口腔无异常气流声;③CO2波呈规律方波;④放置头位后(患者头部偏向健侧), 重复上述方法检验。
1.3 观察指标 ①不同时间点的血压和心率变化:麻醉诱导前(T0)、插管/罩前即刻(T1)、插管/罩后即刻(T2)、拔管/罩前即刻(T3)、拔管/罩后即刻(T4);②患者入手术室至手术开始时间;③手术时间;④手术结束至患者拔管/罩的时间;⑤拔管时呛咳评分。Ⅰ无呛咳:无呛咳,无屏气;Ⅱ轻度呛咳:轻咳或屏气持续时间不超过5 s,无明显头部活动:Ⅲ中度呛咳:呛咳或屏气时间>5 s且<15 s,可见头部明显震动;Ⅳ重度呛咳:呛咳时头部抬离床面。
1.4 统计学处理 采用GraphPad Prism 5 软件进行统计分析,计量资料以均数±标准差表示,比较采用t检验,计数资料比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 患者一般情况 2组患者性别、年龄、体重和手术时间差异无统计学意义(P>0.05)(表1)。

表1 2组患者一般情况比较
2.2 2组患者血流动力学变化 ①组内比较:LMA组和ETT组患者T1时平均动脉压(mean artyery pressure, MAP)和心率均显著低于T0时 (P<0.05);ETT组T2和 T4时心率及MAP较T0时显著升高(P<0.05), 但LMA组 T1~T4时心率及MAP较 T0降低(P<0.05);②组间比较:T2和 T4时ETT组MAP和心率均显著高于LMA组(P<0.05),T3时ETT组心率高于喉罩组(P<0.05)(表2)。
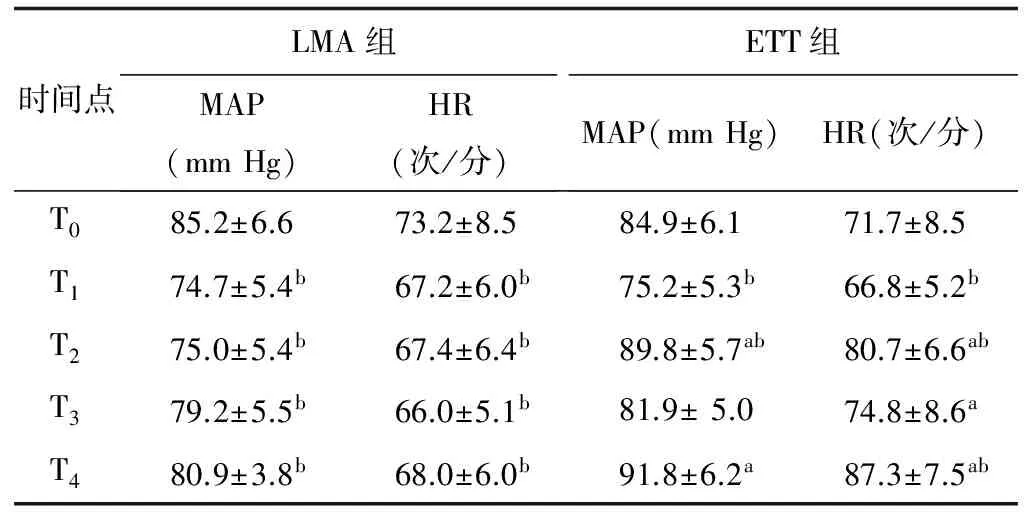
表2 2组患者血流动力学变化
注:MAP:平均动脉压;ETT:气管插管;LMA:喉罩; T0:麻醉诱导前, T1插管/罩前即刻, T2插管/罩后即刻, T3拔管/罩前即刻, T4拔管/罩后即刻;a示与ETT组同时间点比较,P<0.05;b示组内与 T0点比较,P<0.05
2.3 2组患者拔管/罩时呛咳情况 拔管期LMA组48例无呛咳,2例轻度呛咳;ETT组8例无呛咳,40例轻度呛咳,2例中度呛咳(予以利多卡因1.5 mg/kg 静脉推注后缓解), 差异有统计学意义(P<0.05)。
2.4 其他指标 LMA组患者入手术室至手术开始的时间为(8.0±2.2)min,短于ETT组患者的(9.7±1.8)min (P<0.05)。插管/罩时,LMA组患者均顺利完成操作,无患者出现呛咳;ETT组患者有25%患者置入气管导管后出现呛咳,需追加麻醉药物加深麻醉(P<0.05)。LMA组患者手术结束至拔管时间为(12.6±1.3) min,短于ETT组的(16.6±2.3) min(P<0.05)。术后恢复时间无显著差异,分别为LMA组(23.8±4.3) min,ETT组患者(25.1±5.1) min (P>0.05)。术后咽喉疼痛发生率无显著差异,分别为LMA组5例,ETT组7例(P>0.05)。
3 讨论
中耳显微手术对麻醉的要求之一是患者平稳度过麻醉苏醒期,因为一旦患者剧烈咳嗽或屏气,不仅鼓室腔的压力产生剧烈变化,而且可能导致血流动力学的剧烈变化,最终导致手术失败和其他心肺并发症的发生。在本研究中,我们发现,和ETT组相比,LMA组患者在喉罩置入和拔出时对血流动力学的影响小,而且患者没有明显的呛咳反应,这与王惠军等[3]的研究相符。
郑颖等[4]研究发现,喉罩插入和拔出即刻血浆肾上腺素和多巴胺水平基本能恢复到诱导前水平,操作所致的血液动力学变化轻微。而气管插管在插入时和拔管后即刻有明显的心血管反应(心率增快、血压升高),血浆肾上腺素、去甲肾上腺素、多巴胺水平显著升高,提示选用喉罩可减轻气管插管和拔管即时及其后引起的应激反应。喉罩之所以对血流动力学产生较小的影响原因有以下几方面[5]:①和直接喉镜相比,喉罩对咽喉部的刺激小;②因置入简便,对呼吸道黏膜的刺激时间短;③和气管导管比较,不刺激气道黏膜。虽然上述刺激可通过使用阿片类药物、利多卡因或者其他心血管药物进行干预,但是无疑会导致其他不良反应的产生和增加费用。
麻醉苏醒期最常见的气道不良反应是拔除气管导管时患者出现剧烈呛咳。耳显微手术的患者应该避免呛咳,因为呛咳会导致鼓室压力剧增,使移植的鼓膜和人工听骨移位,最终导致手术失败。在本研究中,我们比较了苏醒期2组患者拔除气管导管/喉罩时呛咳的发生率,结果发现,和ETT组相比,LMA组患者仅2例出现轻度呛咳,其余48位患者均未出现明显呛咳。而ETT组有8例患者无呛咳,40例轻度呛咳,2例中度呛咳并需要予以利多卡因进行治疗。研究结果再次证实了喉罩通气在中耳手术中的优越性。
我们比较了患者入手术室至手术开始的时间,LMA组患者较ETT组患者平均缩短1.7 min,这与喉罩置入简便相关直接。另外,我们在给予麻醉诱导药物后2 min进行气管插管或置入喉罩,LMA组患者无一例出现呛咳,而ETT组患者出现呛咳的发生率为25%,需要追加异丙酚或其他肌松药加深麻醉。有研究[6]发现,置入喉罩所需的麻醉深度仅相当于置入口咽通气道所需的麻醉深度。另外,我们还发现,自手术结束到拔除气管导管/喉罩的时间在LMA组明显短于ETT组,原因为:维持相等的麻醉深度,LMA组患者所需的麻醉药物较气管导管组少,有利于患者快速苏醒和拔除喉罩[7]。
喉罩管理气道的不利方面包括:①可能存在反流误吸,所以具有反流误吸危险的高危人群是喉罩通气的禁忌证;②可能人为造成气道阻塞如会厌部分卷折,多发生于喉罩位置放置不当,所以在手术前必须通过各种临床征象判断喉罩的位置,尤其在转动头位后再次确认喉罩位置没有移动和气道通畅;③其他包括黏膜创伤、出血、喉返神经麻痹等,这些不良反应在气管插管中也有发生。预防措施包括操作轻柔,忌暴力置入。在我们的研究中,2组患者均没有明显的不良事件发生,主要与麻醉医师具有丰富的气管插管和喉罩操作经验有关。
总之,喉罩和气管导管一样,是一种安全、可行的通气装置。和气管导管相比,喉罩用于中耳手术可以加快麻醉进程,减少对呼吸道的刺激,减少血流动力学的剧烈波动。鉴于上述喉罩通气的优势,目前本科99%的鼻内镜手术患者接受喉罩通气。
[1] Brain AI. The laryngeal mask—a new concept in airway management[J]. Br J Anaesth,1983,55(8):801-805.
[2] McCrirrick A, Ramage DT, Pracilio JA, et al. Experience with the laryngeal mask airway in two hundred patients[J]. Anaesth Intensive Care,1991,19(2): 256-260.
[3] 王惠军, 纪方, 李天佐. 喉罩全麻在人工听骨植入术中的应用[J].湖南中医药大学学报,2011,31(1):3-5.
[4] 郑颖, 连文洁, 汪春英, 等.喉罩与气管插管用于全麻乳腺癌根治术的比较[J].临床麻醉学杂志 2007, 23(4): 288-290.
[5] Braude N, Clements EA, Hodges UM, et al. The pressor response and laryngeal mask insertion. A comparison with tracheal intubation[J]. Anaesthesia,1989,44(7):551-554.
[6] Duff BE. Use of the laryngeal mask airway in otologic surgery[J]. Laryngoscope,1999,109(7):1033-1036.
[7] Ayala MA, Sanderson A, Masks R, et al. Laryngeal mask airway use in otologic surgery[J]. Otol Neurotol,2009,30(5):599-560.
(本文编辑 杨美琴)
Application of laryngeal mask airway ventilation in otologic microsurgery of adult patients
YEMin,HUChun-bo,SHENXia.
DepartmentofAnesthesiology,EyeEarNoseandThroatHospitalofFudanUniversity,Shanghai200031,China
Corresponding author: SHEN Xia, Email: zlsx@yahoo.com
Objective To evaluate the safety and efficacy of the larygeal mask airway ventilation in general anesthesia in adult patients undergoing otologic microsurgery. Methods One hundred American Standard of Anesthesiologist (ASA) Ⅰ~Ⅱ adult patients who underwent otologic microsurgery were randomly divided into two groups: laryngeal mask group (group LMA,n= 50) and endotracheal intubation group (group ETT,n=50). Time from entering the operating room to surgery start time and the duration of surgery were recorded. Mean artery pressure (MAP) and HR were recorded before anesthesia induction (T0), before intubation (T1), after intubation immediately (T2), before extubation (T3), and after extubation immediately (T4). During intubation and extubation, the extent of cough reflex was compared. Time from end of the surgery to extubation and time spent in postoperative care unit were also of interest. Results Time from entering the operating room to surgery start time was shorter in group LMA (P<0.05). MAP and HR at T1were both less than those at T0in two groups (P<0.05). In group ETT,MAP and HR at T2and T4were higher than those at T0(P<0.05). In group ETT,MAP and HR were higher than those in group LMA at T2and T4(P<0.05). Incidence of cough was 25% in group ETT versus 0 in group LMA during intubation (P<0.05). Incidence of cough in grouop ETT was 84% versus 4% in group LMA (P<0.05). Time from the end of surgery to extubation in group LMA was 4 min shorter than that in group ETT. Conclusions Laryngeal mask ventilation for adult patients undergoing otologic microsurgery was benefit for hemodynamic stability and avoiding coughing during emergence. (Chin J Ophthalmol and Otorhinolaryngol,2014,14:299-301)
Otologic surgery; Laryngeal mask airway; Endotracheal intubation; Emergence; Complications
复旦大学附属眼耳鼻喉科医院麻醉科 上海 200031
沈霞(Email:zlsx@yahoo.com)
2013-08-27)
