覆膜支架腔内修复治疗复杂性Stanford B型急性主动脉夹层的近中期预后研究
2014-02-09张存泰吴晓芬严金华袁俊强
杨 俊,张存泰,王 冠,吴晓芬,钱 锦,严金华,袁俊强
Stanford B型主动脉夹层发病突然、病死率高、预后差,年发病率约为3/10万,是临床上常见的一种严重威胁生命的主动脉疾病。根据有无并发症,分为稳定性、复杂性Stanford B型主动脉夹层,稳定性Stanford B型主动脉夹层主要采用药物保守治疗,控制好血压、心率等,促进夹层闭合;而复杂性Stanford B型主动脉夹层病死率极高,主要采用手术治疗。传统上采用外科手术治疗挽救患者生命,但围术期病死率高达40%[1]。1999年Dake等[2]采用覆膜支架腔内修复治疗主动脉夹层开创了腔内修复治疗主动脉夹层的先河,腔内修复治疗以其创伤小、并发症少及疗效好等优点得到世人的认可,已逐步取代传统外科手术而成为治疗Stanford B型主动脉夹层的首选[3]。目前,针对腔内修复治疗复杂性Stanford B型主动脉夹层近中期预后随访仍不多见,现将本院近几年来开展的覆膜支架腔内修复治疗复杂性Stanford B型急性主动脉夹层的近中期随访资料汇报如下。
1 资料与方法
1.1 临床资料 选取2009年1月—2011年1月在信阳市中心医院心内科住院的复杂性Stanford B型急性主动脉夹层患者45例为研究对象,均符合腔内修复治疗指征。经积极药物治疗后,患者仍有以下指征:持续性或反复发作的胸背部疼痛、器官缺血症状、急性主动脉夹层直径>4 cm或假腔直径>2.2 cm、夹层破裂倾向、难以控制的高血压[4],考虑复杂性主动脉夹层,且患者影像学检查提示锚定区长度≥1.5 cm,股动脉无扭曲及弥漫狭窄且其直径大于支架传送系统直径,支架远端锚定区内膜完整,适合行覆膜支架血管腔内修复术者,建议行支架植入术治疗。其中,32例同意手术患者入选腔内修复治疗组(治疗组),13例拒绝腔内修复治疗的患者入选对照组。患者均强化药物治疗控制血压、心率等。排除标准:Marfan综合征、Stanford A型主动脉夹层、稳定性Stanford B型主动脉夹层、近段锚定区<1.5 cm且椎动脉为左优势型、支架远端内膜不完整、腹部主要脏器血管由假腔供血、内膜原发破口位于腹主动脉等。两组患者性别、年龄,合并高血压、糖尿病、高脂血症、冠心病,吸烟率,动脉粥样硬化发生率,夹层血管直径比较,差异均无统计学意义(P>0.05,见表1)。入选患者均签署知情同意书。
1.2 方法
1.2.1 一般治疗 患者均经CT或MRI证实为复杂性Stanford B型急性主动脉夹层,立即收入监护病房,卧床休息,严密监护血压、心率、血氧饱和度等指标,根据血压、心率情况,给予β受体阻滞剂、钙拮抗剂等治疗,并适当应用镇静镇痛药,保持大便通畅。
1.2.2 术前评估 术前评估主要包括研究病史、影像学资料以便确定病变程度、手术范围及手术风险。术前评估主要应用CT血管成像,进行全主动脉评估。CT扫描层厚达到1 mm,以便获取更详细的精确信息,避免遗漏病变。明确内膜破口位置、破口数量、原发破口距左锁骨下动脉距离、真腔及假腔的直径、重要腹腔器官的血液供应情况等。对夹层裂口的位置、大小及数量进行评估,明确腔内治疗能够覆盖裂口的范围,对于远端裂口进行评估以利于判断预后。术前测量的准确性对于合适支架的选择尤为重要,对动脉进行测量时,与动脉走形垂直的切面才是此动脉真正的横断面,才能显示此动脉的真正直径。
1.2.3 手术方式 均采用全身麻醉,给予肝素5 000 U,经左尺动脉路径送入标测导管至升主动脉,不同体位造影以了解破口位置、破口大小等情况,支架选择以超过测量口径的10%~15%为宜,切开右侧股动脉,送入加硬导丝至升主动脉,沿导丝送入覆膜支架至病变部位,支架释放前血压控制在100 mm Hg(1 mm Hg=0.133 kPa)左右,释放完毕后再次造影,观察支架的形态、贴壁情况、有无内漏等。缝合股动脉。所用支架:17例应用Cook公司覆膜支架,15例应用上海微创覆膜支架。支架长度100~160 mm,直径40~60 mm。术后返回监护室,监护血压、心率、血氧饱和度等,药物控制动脉收缩压在120 mm Hg以内,清醒后拔出气管插管。常规使用抗生素5~7 d。严密观察有无神经系统、肾功能的异常。
1.3 随访 记录两组患者住院时间、住院期间病死率。定期复查,所有患者入选后可随时与医师联系,不适时立即就诊。患者于出院前、术后1个月、3个月及每年复查主动脉CT血管造影(CTA)。随访36个月,详细记录所有患者的临床症状、住院期间并发症情况,神经系统症状及肾功能等,并且详细记录患者死亡原因及死亡时间。

表1 两组一般资料比较
注:*为t值
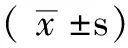
2 结果
2.1 手术情况 治疗组1例患者夹层血管重度扩张,术中夹层破裂死亡,其余患者支架成功释放,围术期无脑梗死及截瘫发生,患者恢复正常活动,其中3例出现左上肢动脉搏动减弱,但左上肢皮温及感觉功能完全正常,患者胸主动脉真腔直径均恢复正常,假腔完全闭塞。出院后随访36个月无死亡。胸主动脉夹层患者采用覆膜支架治疗前、治疗后1个月及治疗后12个月增强CTA影像学资料如下(见图1)。对照组患者住院期间死亡4例,其中3例死于夹层破裂,1例死于急性肾衰竭,出院随访过程中死亡4例。

注:A、D术前,B、E术后1个月,C、F术后12个月
图1 复杂性Stanford B型急性主动脉夹层腔内修复治疗手术前后CTA结果
Figure1 The result of CTA before and after thoracic endovascular aortic repair in patients with complicated type B acute aortic dissection
2.2 治疗组与对照组患者住院时间与住院期间病死率比较 治疗组患者住院时间为(22.6±12.2)d,对照组为(17.3±4.7)d,差异有统计学意义(t=13.398,P=0.001)。治疗组患者住院期间病死率为3.1%(1/32),对照组为30.8%(4/13),差异有统计学意义(χ2=9.989,P=0.001)。
2.3 随访情况 术后随访36个月,治疗组患者随访中未出现截瘫、偏瘫、肾功能不全等;对照组患者随访中死亡4例,其中1例死于尿少、肾功能不全,其余因夹层破裂而猝死,未出现截瘫、偏瘫、肾功能不全等。随访12个月,治疗组与对照组患者生存率分别为96.9%、53.8%;随访36个月,治疗组与对照组患者生存率分别为96.9%、30.8%。治疗组与对照组患者36个月生存率比较,差异有统计学意义(χ2=24.06,P<0.01,见图2)。
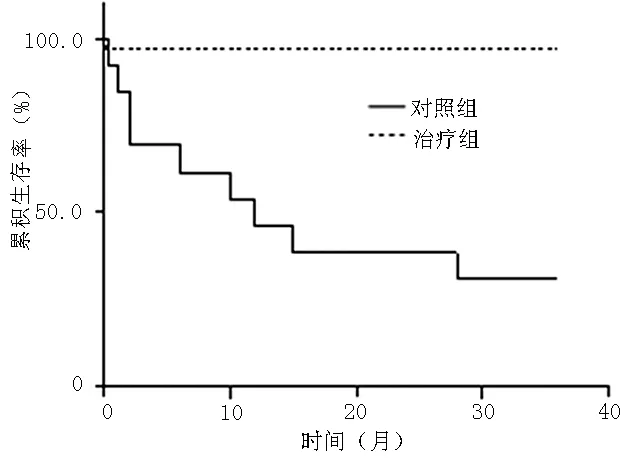
图2 治疗组与对照组患者Kaplan-Meier生存曲线
Figure2 Kaplan-Meier survival curve of treatment group and control group
3 讨论
大约30%的Stanford B型急性主动脉夹层患者因出现并发症而进展为复杂性Stanford B型急性主动脉夹层,最常见的并发症包括持续性或反复发作的疼痛、无法控制的高血压、主动脉扩张、重要器官灌注不足、夹层破裂等[5]。Zeeshan等[1]研究表明,经积极药物治疗,复杂性Stanford B型急性主动脉夹层的30 d病死率仍高达33%。治疗目的就是阻止夹层破裂与假腔扩大、防治重要器官灌注不良、减轻血流动力学对主动脉壁的压力。
腔内修复术是新近出现的治疗Stanford B型急性主动脉夹层的有效方式,比传统外科手术创伤小、疗效好,患者的病死率及致残率显著下降[6-8]。Shu等[9]研究表明,Stanford B型急性主动脉夹层患者明显受益于尽早实施血管腔内修复治疗,从而避免夹层破裂、重要器官灌注不足及极高的早期病死率。
药物治疗的稳定性Stanford B型急性主动脉夹层患者的病死率为10.7%,一旦出现并发症,病死率增至31.0%,而且药物治疗的稳定性Stanford B型急性主动脉夹层幸存者在随访5年内有20%~50%的患者形成动脉瘤,因此腔内修复治疗是Stanford B型急性主动脉夹层的首选[1,10]。近年来,随着腔内修复技术的成熟、相关器械的快速发展及一些良好的大规模试验结果的取得,是否需要扩大腔内修复治疗的手术指征,存在争论,因此探索腔内修复治疗复杂性Stanford B型急性主动脉夹层近中期预后显得尤为必要。
以往大多数研究主要观察覆膜支架治疗Stanford B型主动脉夹层的可行性,而且针对复杂性Stanford B型急性主动脉夹层治疗的随访研究不多见。本研究入选者均为复杂性Stanford B型急性主动脉夹层患者,分为腔内修复治疗的治疗组与单纯药物治疗的对照组,随访36个月,观察近中期预后差别。治疗组除1例患者术中夹层破裂死亡,其余患者手术均成功,胸痛逐渐缓解,效果显著,出院后随访期间无患者死亡;对照组住院期间病死率为30.8%,两组住院期间病死率有差异。Kaplan-Meier生存分析进一步表明,随访36个月两组生存率有差异,因此,用优化药物个体化及规范化治疗的复杂性Stanford B型急性主动脉夹层患者极好地控制血压及持续性疼痛、阻止夹层破裂、阻止假腔扩大及改善重要器官灌注等,患者仍然从血管腔内修复治疗中获益,显著提高患者的近中期生存率[11]。另外,Zeeshan等[1]研究表明单纯药物治疗复杂性Stanford B型主动脉夹层1年与3年的生存率分别为58.0%、52.0%,本研究中对照组患者12个月、36个月存活率仅为53.8%、30.8%,均较低,考虑这种情况可能与我国患者出院后依从性差,血压、心率等控制不达标有关[12]。
腔内修复治疗复杂性Stanford B型急性主动脉夹层患者也可能出现一些并发症,常见的如内漏、神经系统损伤、器官缺血损伤等。内漏是指夹层近段撕裂口未被完全覆盖,仔细地选择支架锚定区、使用串联支架及注意主动脉的转角和钙化可以减少甚至避免内漏[13]。脑缺血损伤和脊髓损伤是腔内修复术主要的和常见的并发症,常是由于在主动脉弓部操作导致支架覆盖一支或多支大血管,紧急情况下可以通过血管移植而降低卒中率,因此术前有必要详细了解脑血管血液供应[14]。脊髓损伤发生于腔内修复术后即刻也可以延迟出现,因此术后需要严密监测神经系统。术后升高血压如动脉血压升至90 mm Hg以上,可以使截瘫缓解。延迟发生的脊髓损伤常比术后即刻出现的脊髓损伤预后好[15]。综上,术前仔细研究夹层破口位置、相关脏器血供情况等,选择最佳的介入治疗方案及腹膜支架,术后严密观察患者症状及体征,可以最大限度地减少并发症的发生及危害。
总之,覆膜支架腔内修复治疗复杂性Stanford B型急性主动脉夹层患者,封堵了夹层近段破口,减小夹层破裂风险,扩大了夹层真腔,改善胸腹主动脉分支血管灌注不良,疗效确切,患者生存率显著提高,值得进一步推广。
1 Zeeshan A,Woo EY,Bavaria JE,et al.Thoracic endovascular aortic repair for acute complicated type B aortic dissection:superiority relative to conventional open surgical and medical therapy [J].J Thorac Cardiovasc Surg,2010,140 (6 Suppl):S109-115;discussion S142-146.
2 Dake MD,Kato N,Mitchell RS,et al.Endovascular stent-graft placement for the treatment of acute aortic dissection [J].N Engl J Med,1999,340(20):1546-1552.
3 Hanna JM,Andersen ND,Ganapathi AM,et al.Five-year results for endovascular repair of acute complicated type B aortic dissection [J].J Vasc Surg,2014,59 (1):96-106.
4 Naoum JJ,Reardon MJ,Davies MG.Changing paradigm in endovascular treatment of descending thoracic aortic dissections [J].Methodist Debakey Cardiovasc J,2011,7(3):25-27.
5 Tsai TT,Trimarchi S,Nienaber CA.Acute aortic dissection:perspectives from the International Registry of Acute Aortic Dissection (IRAD) [J].Eur J Vasc Endovasc Surg,2009,7(2):149-159.
6 Grabenwöger M,Alfonso F,Bachet J,et al.Thoracic Endovascular Aortic Repair (TEVAR) for the treatment of aortic diseases:a position statement from the European Association for Cardio-Thoracic Surgery (EACTS) and the European Society of Cardiology (ESC),in collaboration with the European Association of Percutaneous Cardiovascular Interventions (EAPCI) [J].Eur Heart J,2012,33(13):1558-1563.
7 Preventza O,Mohammed S,Cheong BY,et al.Endovascular therapy in patients with genetically triggered thoracic aortic disease:applications and short- and mid-term outcomes [J].Eur J Cardiothorac Surg,2014,46(2):248-253;discussion 253.
8 Shah TR,Rockman CB,Adelman MA,et al.Nationwide comparative impact of thoracic endovascular aortic repair of acute uncomplicated type B aortic dissections [J].Vasc Endovascular Surg,2014, 48(3):230-233.
9 Shu C,He H,Li QM,et al.Endovascular repair of complicated acute type-B aortic dissection with stentgraft:early and mid-term results [J].Eur J Vasc Endovasc Surg,2011,42(4):448-453.
10 Szeto WY,McGarvey M,Pochettino A,et al.Results of a new surgical paradigm:endovascular repair for acute complicated type B aortic dissection [J].Ann Thorac Surg,2008,86(1):87-93;discussion 93-94.
11 White RA,Miller DC,Criado FJ,et al.Report on the results of thoracic endovascular aortic repair for acute,complicated,type B aortic dissection at 30 days and 1 year from a multidisciplinary subcommittee of the Society for Vascular Surgery Outcomes Committee [J].J Vasc Surg,2011,53(4):1082-1090.
12 郑强,李磊,赵宏宇,等.美托洛尔联合尼卡地平控制急诊主动脉夹层患者血压和心的疗效观察 [J].中国全科医学,2012,15(11):1264-1266.
13 Dumfarth J,Michel M,Schmidli J,et al.Mechanisms of failure and outcome of secondary surgical interventions after thoracic endovascular aortic repair (TEVAR) [J].Ann Thorac Surg,2011,91(4):1141-1146.
14 Weigang E,Parker JA,Czerny M,et al.Should intentional endovascular stent-graft coverage of the left subclavian artery be preceded by prophylactic revascularisation?[J].Eur J Cardiothorac Surg,2011,40(4):858-868.
15 Gottardi R,Dumfarth J,Holfeld J,et al.Symptomatic spinal cord malperfusion after stent-graft coverage of the entire descending aorta [J].Eur J Cardiothorac Surg,2010,37(5):1081-1085.
