肺结核合并糖尿病患者血清IL-2、TNF-α的表达及临床意义*
2014-02-06罗亚文史军丽赵建军周凛梅
冉 燕,罗亚文,史军丽,赵建军,周凛梅
(遵义医学院附属医院:1.呼吸二科;2.感染科;3.影像科,贵州遵义 563000)
肺结核及糖尿病为临床多发病,随着我国逐步迈入人口老龄化社会,两病共存的患者逐步增多[1]。由于糖尿病代谢紊乱可促进肺结核病情的进展,而肺结核感染又加重糖尿病代谢紊乱,两者之间相互影响,互为因果,促进发展,导致两病共存治疗难度大,病死率较高[2]。研究肺结核及糖尿病的相关性和免疫功能变化,对两者的预防、诊断、治疗、预后能提供一定的帮助[3-4],但目前其确切的发病机制仍不十分清楚,免疫功能受损可能是原因之一[5],IL-2、TNF-α在细胞免疫和体液免疫中起着重要的调节作用,本文旨在初步探讨两者在肺结核合并糖尿病患者中的表达及意义。
1 资料与方法
1.1一般资料 2011年2月至2013年3月本院住院及门诊诊断为肺结核(肺结核组)、糖尿病(糖尿病组)、肺结核合并糖尿病(肺结核合并糖尿病组)的患者各20例,糖尿病均为2型糖尿病,疾病诊断符合2000年中华医学会结核病学分会制定的《肺结核诊断和治疗指南》[6]及2010年中华医学会糖尿病分会制定的《中国2型糖尿病防治指南》[7],对照组10例为门诊健康体检者,以上患者均排除其他疾病,如病毒性肝炎、自身免疫性肝病、冠心病等。入院后治疗方案根据《肺结核诊断和治疗指南》及《中国2型糖尿病防治指南》拟定。
1.2方法 所有患者均在入院次日或门诊清晨空腹采静脉血约3 mL,肺结核合并糖尿病组经正规抗结核化学治疗及降糖治疗2个月后,符合临床症状好转、涂阳肺结核阴转、肺部空洞缩小或消失、肺部病灶吸收及血糖控制在正常范围者定为好转组,反之即为恶化组,再次检测其血清IL-2及TNF-α表达水平,严格按试剂说明书用ELISA法(美国R&D公司)检测所有标本IL-2及TNF-α。

2 结 果
2.1治疗前各组间血清IL-2及TNF-α水平 与对照组比较,肺结核组、糖尿病组、肺结核合并糖尿病组血清IL-2水平降低(均P<0.05),其中肺结核合并糖尿病组低于肺结核组和糖尿病组(P<0.05)。与对照组比较,肺结核合并糖尿病组、肺结核组、糖尿病组血清TNF-α水平均升高(均P<0.05),其中肺结核合并糖尿病组高于糖尿病组(P<0.05)。见表1。
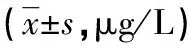
表1 各组间患者血清IL-2及TNF-α水平比较
2.2肺结核合并糖尿病组治疗前、后血清IL-2及TNF-α水平 好转组和恶化组治疗前IL-2及TNF-α水平差异无统计学意义(均P>0.05);好转组治疗后血清IL-2水平上升,TNF-α水平明显下降,差异有统计学意义(P<0.05),而恶化组差异无统计学意义(P>0.05)。见表2。
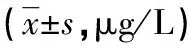
表2 肺结核合并糖尿病好转组及恶化组治疗前、后血清IL-2及TNF-α水平比较
3 讨 论
肺结核及糖尿病为我国发病率较高的两种疾病,发病率逐年上升[8-9],两病相互影响,导致病程延长,临床治疗效果差,预后不佳,两病的治疗和控制十分困难[10-11],目前其发病机制尚不清楚,免疫功能紊乱是糖尿病患者合并肺结核的重要原因之一[12]。近年来,随着细胞和分子免疫学的进展,有关细胞因子(cytokine,CK) 在肺结核及糖尿病免疫发病机制中的作用成为了研究的热点。了解其免疫学发病机制,可能会为肺结核合并糖尿病治疗提供新思路。
IL-2是体内最主要、最强的T细胞生长因子,曾东良等[13]证实活动性肺结核儿童血清IL-2水平显著低于正常儿组,测定患者血清IL-2有助于儿童肺结核病活动性的检测,对该病的预防和预后均有一定的意义。胡波等[14]试验结果提示2型糖尿病组血清IL-2水平低于正常对照组,但IL-2在肺结核合并糖尿病患者中的作用文献报道甚少。近来Al-Attiyah 等[15]对肺结核糖尿病患者、非肺结核糖尿病患者和接种过卡介苗的健康人进行观察,结果提示肺结核糖尿病组Th1和Th2分泌的趋化因子均发挥着重要作用,而IL-2可同时诱导Th1和Th2细胞增殖。由此可见,IL-2的生物学活性可能在肺结核合并糖尿病的发病机制中起着重要作用。
TNF-α是机体免疫中重要的细胞因子[16],王建等[17]检测肺结核病例组TNF-α水平均高于正常对照组,经治疗后其水平明显下降,另有学者发现TNF-α在肺结核合并糖尿病患者胸腔积液中的表达明显升高[18],对鉴别结核性胸膜炎及癌性胸腔积液有一定的临床意义。TNF-α作为一个经典的反应机体免疫功能调节作用的指标,故本文特检测IL-2及TNF-α在肺结核合并糖尿病患者血清中的表达,以探讨其在肺结核合并糖尿病患者中的意义。
本课题选取肺结核组、糖尿病组及肺结核合并糖尿病组患者各20例及对照组10例,分别检测各组血清IL-2及TNF-α水平,两两比较进行统计学分析,结果显示肺结核合并糖尿病组血清IL-2低于肺结核组、糖尿病组及对照组,而TNF-α相反,说明检测肺结核合并糖尿病患者的血清IL-2及TNF-α水平有一定的意义,其可能在疾病进展中具有重要价值。肺结核合并糖尿病组治疗前好转组及恶化组差异无统计学意义(P>0.05),表示在治疗前两组间基线无明显差异性,测定治疗后血清IL-2及TNF-α水平具有对预后的预测作用。经治疗后好转组IL-2水平上升,TNF-α水平下降,且治疗后好转组血清IL-2及TNF-α治疗前后差异均有统计学意义(P<0.05),提示IL-2及TNF-α可作为病情判断、疗效观察及估计预后的指标,两者可能共同参与了肺结核合并糖尿病的免疫发病机制,监测其水平有助于了解疾病发展及预后。
本文初步探讨了血清IL-2及TNF-α在肺结核并糖尿病中的表达,分析其意义及与病情的关系。但本文样本数量较少是缺陷之一,接下来拟进一步扩大样本数量,希望能为肺结核合并糖尿病的病情及预后判断提供一项有价值的新指标。
[1]金关甫,林明贵,陈红兵,等.浸润型肺结核合并糖尿病507例临床分析[J].中国现代医学杂志,2006,16(7):1088-1090.
[2]Bloomgarden ZT.Inflammation and insulin resistance[J].Diabetes Care,2003,26(5):1619-1623.
[3]居建云.糖尿病合并肺结核的研究进展[J].中国医药指南,2013,11(22):79-80.
[4]赵慧强,田光,张宝和,等.糖尿病对老年肺结核患者免疫功能的影响及意义[J].转化医学杂志,2013,2(4):222-224.
[5]卢春丽,简奕娈,谭荣韶.2型糖尿病合并肺结核患者细胞免疫功能的影响因素[J].现代医院,2012,12(8):11-12.
[6]中华医学会结核学会.肺结核诊断和治疗指南[J].中华结核和呼吸杂志,2001,24(2):71.
[7]中华医学会糖尿病学分会.2010年版中国2型糖尿病防治指南[M].北京:北京大学医学出版社,2011:1-2.
[8]Goldhaber-Fiebert JD,Jeon CY,Cohen T,et al.Diabetes mellitus and tuberculosis in countries with high tuberculosis burdens:individual risks and social
determinants[J].Int J Epidemiol,2011,40(2):417-428.
[9]Jeon CY,Murray MB,Baker MA.Managing tuberculosis in patients with diabetes mellitus:why we care and what we know[J].Expert Rev Anti Infect Ther,2012,10(8):863-868.
[10]吴文斌,程小星.肺结核合并糖尿病的临床疗效分析[J].重庆医学,2013,42(1):16-18.
[11]Faurholt-Jepsen D,Range N,Praygod G,et al.The role of diabetes on the clinical manifestations of pulmonary tuberculosis[J].Trop Med Int Health,2012,17(7):877-883.
[12]陈廷,聂尚丹,赵建磊,等.肺结核患者免疫功能状态的研究[J].中华疾病控制杂志,2011,15(5):381-383.
[13]曾东良,吴春凤,姜焕好.儿童肺结核病患者血清IL-2、SIL-2R和VEGF水平及临床意义[J].放射免疫学杂志,2005,18(6):435-437.
[14]胡波,许珏,陈忠诚,等.2型糖尿病患者IL-2,IL-6及TNF-α水平检测[J].广东医学,2006,27(5):735-737.
[15]Al-Attiyah RJ,Mustafa AS.Mycobacterial antigen-induced T helper type 1 (Th1) and Th2 reactivity of peripheral blood mononuclear cells from diabetic and non-diabetic tuberculosis patients and Mycobacterium bovis bacilli Calmette-Guérin (BCG)-vaccinated healthy subjects[J].Clin Exp Immunol,2009,158(1):64-73.
[16]陈菲菲,朱晓芳,高慧,等.白芍总苷对接触性皮炎小鼠核因子-κB、CD1a因子、肿瘤坏死因子的影响[J].实用临床医药杂志,2010,14(11):5-7,16.
[17]王建,潘洪秋,孙国华,等.肿瘤坏死因子-α和转铁蛋白在肺结核感染中的检测及临床意义[J].新乡医学院学报,2011,28(5):580-583.
[18]姜继军.糖尿病合并肺结核患者胸腔积液中肿瘤坏死因子-α和超敏C反应蛋白的检测价值[J].中国医药导报,2012,9(25):28-29.
