多发性骨髓瘤危险因素及早期诊断指标的研究
2013-11-24陈建新吴学宾
李 佳,周 越,王 轩,陈建新,包 芳,于 阳,吴学宾
(首都医科大学附属北京世纪坛医院 血液科,北京100038)
MM是起源于B细胞的单克隆浆细胞恶性增殖性疾病,约占全部肿瘤的1%,血液恶性肿瘤的10%。由于MM症状复杂多样,早期发现困难,大部分患者就诊时已处于临床Ⅲ期。本文回顾分析我院确诊的51例MM患者实验室资料,危险因素,以期探索MM早期诊断指标。
1 对象与方法
1.1 对象 MM组:1997-2010年经我院确诊的51例MM患者。男30例,女21例,男女之比为1.43∶1,年龄45-85岁,平均67.3岁。根据 DS(Durie-Salmon)分期标准,临床Ⅰ期7例(13.7%)、Ⅱ期10例(19.6%)、Ⅲ期34例(66.7%)。诊断及临床分期符合《血液病诊断及疗效标准》(第3版)[1]中相关标准。疾病对照组:同期住院的55例非肿瘤疾病患者,感染性疾病18例,肾功不全16例,骨质疏松10例,贫血5例,高球蛋白血症、心血管疾病、风湿免疫性疾病各2例。男30例,女25例,男女之比1.2∶1,年龄32-91岁,平均62.7岁。
1.2 方法 血常规用Sysmex 2100全自动血球分析仪测定,试剂为仪器配套试剂盒;血清白蛋白(Alb)、肌酐(Cr)、乳酸脱氢酶(LDH)、血钙测定采用日立7600生化分析仪,试剂盒购于利德曼科技有限公司;血清β2-MG、CRP、免疫球蛋白测定用西门子BNPro特定蛋白分析仪,试剂为仪器配套试剂盒。按试剂盒说明书操作。MM患者骨髓涂片经瑞-姬复合染液染色,油镜下分类计数200个有核细胞,计算浆细胞百分数。
1.3 统计学处理 采用SPSS16.0软件进行分析。计量资料以±s表示,组间比较采用t检验;应用二分类Logistic回归分析MM危险因素;多变量之间关系应用多因素直线回归Stepwise法进行相关分析。P<0.05为差异有统计学意义。
2 结果
2.1 MM组与疾病对照组患者实验室检测结果将MM组与疾病对照组患者血常规、血清Alb、Cr、LDH、血钙、血清β2-MG、CRP进行比较。MM 组患者Hb、PLT、Alb显著低于疾病对照组患者(P<0.05),Cr、血清β2-MG与疾病对照组患者比较显著升高(P<0.05),见表1。
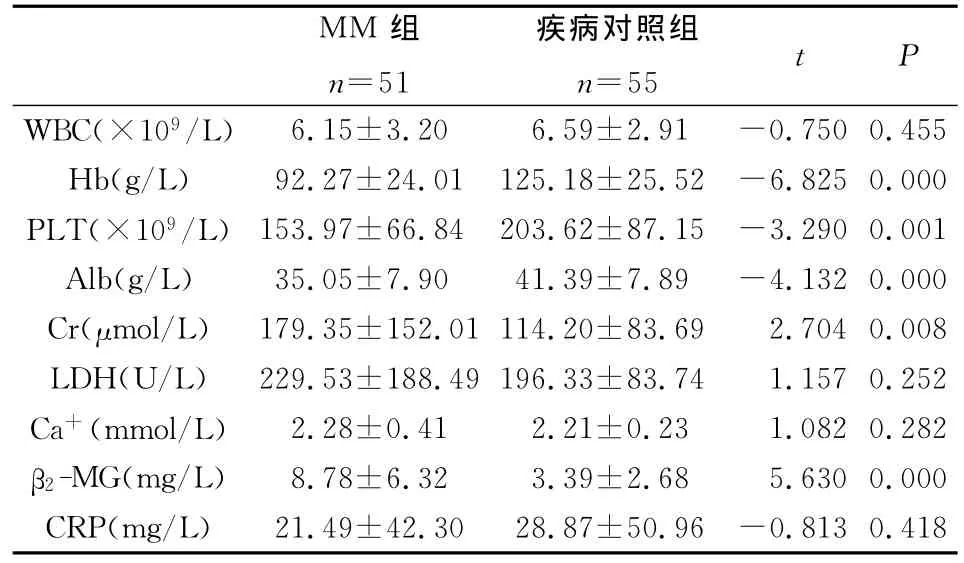
表1 MM组与疾病对照组检测结果比较
2.2 MM组患者危险因素分析 将MM组与疾病对照组单因素分析中有统计学差异的指标进行二分类Logistic多因素回归,发现Hb、血清β2-MG是对MM具有统计学意义的影响因素,结果见表2。为评估贫血程度及β2-MG水平对MM患者影响,我们将Hb、血清β2-MG 2项指标进一步分层,分别进行单因素Logistic回归分析。结果显示随着贫血加重、血清β2-MG水平升高,MM风险逐步增加。各因素赋值情况见表3,结果见4。
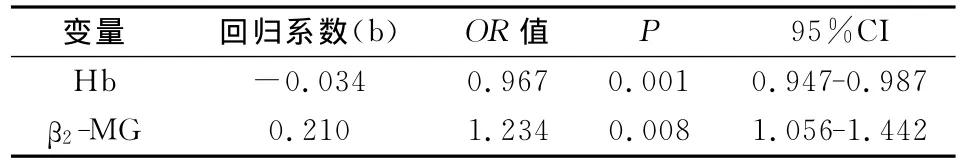
表2 MM危险因素Logistic回归分析

表3 MM危险因素分层赋值情况
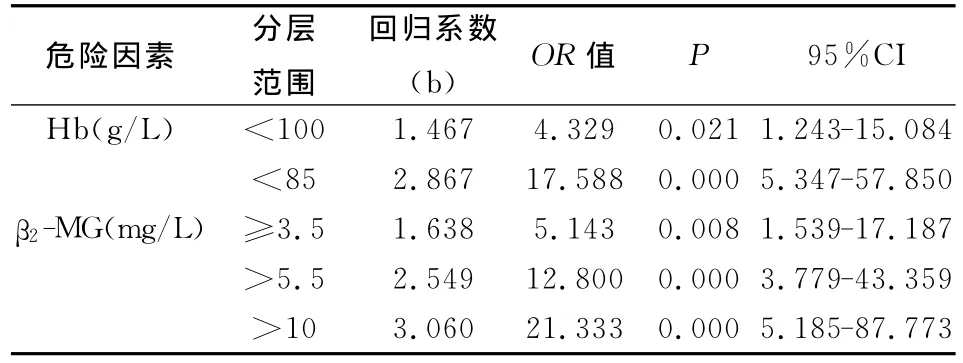
表4 MM危险因素分层Logistic回归分析
2.3 MM患者危险因素与MM诊断指标相关分析骨髓浆细胞百分数、血清单克隆免疫球蛋白测定值为MM 2项主要诊断指标。本组MM患者骨髓浆细胞百分数为(37.72±18.17)%,血清单克隆免疫球蛋白为(34.22±29.60)g/L。将 MM 患者Hb、血清β2-MG分别与这2项指标进行多因素相关分析。结果显示只有Hb与单克隆免疫球蛋白测定值呈显著负相关,回归方程Y=68.397-0.370Hb,偏回归系数=-0.300,P=0.032。同样,仅血清β2-MG与骨髓浆细胞百分数显著正相关,回归方程Y=29.092+0.983β2-MG,偏回归系数=0.342,P=0.014。均具有统计学意义。
3 讨论
MM典型症状包括骨痛、乏力、贫血、肾功能不全、高钙血症、反复感染等,选取有上述临床表现的非肿瘤患者作为疾病对照。以往发现MM发病与种族、遗传变异、职业暴露、肥胖等诸多因素有关[2,3],通过实验室常规检测指标筛选 MM 危险因素尚未见报告。回顾分析MM组与疾病对照组患者血常规、Alb、Cr、LDH、Ca++、β2-MG、CRP等检测指标,与疾病对照组相比,MM组患者 Hb、PLT、Alb显著减低,而Cr、血清β2-MG水平显著升高(均P<0.05)。特别是β2-MG水平,虽然在感染等其他情况下也可出现升高[4],但本研究MM组患者其水平[(8.78±6.32)mg/L]明显高于疾病对照组患者[(3.39±2.68)mg/L)](P<0.001),证明 MM 时β2-MG水平升高与非肿瘤疾病有统计学差异。该5项指标的异常在MM患者具有显著意义,反映了MM患者体内肿瘤负荷的增加、浆细胞浸润骨髓的严重程度及肾功能受损情况。上述指标的变化可影响 MM 预后[5]。
将上述单因素分析中具有统计学差异的5项指标进行多因素Logistic回归分析,结果显示血清β2-MG是罹患MM的危险因素,为疾病对照组患者的1.234倍。为进一步分析β2-MG水平变化对 MM风险影响,我们将血清β2-MG分为4个水平进行单因素Logistic回归分析,结果显示:β2-MG水平在≥3.5mg/L、>5.5mg/L、β2-MG>10mg/L范围时,OR值分别为5.143、12.800、21.333。证明随着β2-MG水平的升高,罹患MM的风险分别相当β2-MG较低水平(<3.5mg/L)的5.143、12.800、21.333倍。虽然临床研究普遍认为β2-MG水平与患者预后密切相关,但对于其研究都是基于10mg/L以下水平[6,7]。在 MM 国际分期标 准中,也只是将 β2-MG>5.5mg/L患者全部归为III期,而并未对超过这一水平的MM患者进一步划分。在本研究MM组中,19例患者血清β2-MG水平显著升高>10mg/L。这部分患者较其他患者 MM风险明显升高,而其治疗反应、预后情况如何,值得我们今后继续进一步分析研究。
贫血是MM常见的临床症状,本组初诊MM患者其发生率为76.8%。与其他文献报告相符[8]。导致MM贫血原因包括红细胞生成相对受抑、内源性促红细胞生成素缺乏、反复感染、红细胞寿命缩短等。将Hb分层进行单因素Logistic回归分析显示:轻度贫血Hb<100g/L时,其罹患MM风险是正常患者的4.329倍;随着贫血加重Hb<85g/L,风险则上升至正常患者的17.588倍。临床研究发现,贫血的程度与瘤细胞负荷直接相关[9],影响患者疗效及预后[10]。本研究结果同样证明:Hb在正常情况下为MM保护因素。随着Hb减低,MM相对危险度逐步升高,罹患MM风险相应增加。
为探索有助于临床早期诊断的指标,我们进一步将MM患者Hb、血清β2-MG与骨髓浆细胞百分数及单克隆免疫球蛋白定量2项MM诊断指标进行多因素相关分析。结果显示Hb与患者单克隆免疫球蛋白测定值呈显著负相关(偏回归系数=-0.300,P<0.05),血清β2-MG与骨髓浆细胞百分数呈显著正相关(偏回归系数=0.342,P<0.05)。表明这2项指标可有效反映患者体内单克隆免疫球蛋白升高情况及肿瘤负荷。而其他临床研究也证实[11,5]:Hb、β2-MG水平与 MM 多项检测指标具有良好相关性。证明这2项指标对MM的早期诊断有重要提示作用,是疾病可靠的早期诊断指标。
综上所述,本研究结果提示贫血、血清β2-MG是罹患MM风险指标,并与MM诊断指标显著相关。监测Hb、血清β2-MG 2项指标变化,对MM临床早期发现,早期诊断具有重要意义。
致谢:感谢我院病案统计室黄俊主任、检验科张曼主任对本文提供的指导和帮助。
[1]张之南,沈 悌.血液病诊断及疗效标准[M].第3版.北京:科学出版社,2007:232.
[2]Vangsted A,Klausen TW,Vogel U.Genetic variations in multiple myeloma I:effect on risk of multiple myeloma[J].Eur J Haematol,2012,88(1):8.
[3]Ghosh S,McLaughlin JR,Spinelli JJ,et al.Multiple myeloma and occupational exposures:apopulation-based case-control study[J].J Occup Environ Med,2011,53(6):641.
[4]Tsiakalos A,Karatzaferis A,Ziakas P,et al.Acute-phase proteins as indicators of bacterial infection?in patients with cirrhosis[J].Liver Int,2009,29(10):1538.
[5]Greipp PR,San M J,Durie BG,et al.A new international staging system (ISS)for multiple myeloma(MM)from the international myeloma working group[J].Blood,2003,102(11):118.
[6]Kaneko M,Kanda Y,Oshima K,et al.Simple prognostic model for patients with multiple myeloma:a single-center study in Japan[J].Ann Hematol,2002,81(1):33.
[7]况小红,童 浩,贾霖.血清β2-微球蛋白和C-反应蛋白水平检测在多发性骨髓瘤患者诊断、疗效监测和预后判断中的临床意义[J].四川医学,2011,32(3):347.
[8]陈世伦,武永吉.多发性骨髓瘤[M].北京:人民卫生出版社,2004:119.
[9]陈文明,黄晓军,李 娟.多发性骨髓瘤现状与进展[M].人民军医出版社,2010:22.
[10]Tao ZF,Fu WJ,Yuan ZG,er al.Prognostic factors and staging systems of multiple myeloma[J].Chin Med J(Engl),2007,120(19):1655.
[11]周胜玉,蔡晓燕.血红蛋白水平对多发性骨髓瘤预后的影响[J].临床和实验医学杂志,2008,7(4):39.
