鼻咽癌常规放射治疗颅底推量剂量学研究
2013-11-22潘纯国吴少雄邓美玲邓小武卢泰祥
潘纯国 吴少雄 赵 充 邓美玲 郑 列 邓小武 卢泰祥
颅底骨质是鼻咽癌常见侵犯部位之一,其受累的发生率大约为25%,并且是影响患者预后的重要因素之一[1-3]。已有极少量小样本剂量学研究表明,在实施常规分割放射治疗时,颅底骨质结构实际接受剂量较鼻咽中心剂量低约10%[4]。因此,临床上常常在鼻咽部接受根治剂量照射后,采用颅底野对受侵颅底骨质进行推量,以补充颅底的低剂量区域,但尚无颅底补量对靶区剂量改善及周围正常组织受量增加的研究报道。为此,本研究拟采用三维治疗计划系统模拟有颅底野推量的常规放疗计划,对比有无颅底推量之间受侵颅底骨质及周围危及器官接受剂量的差异,为临床常规放疗治疗有颅底骨质破坏的鼻咽癌患者提供剂量学参考。
1 资料与方法
1.1 资料
选择2000年1月至2001年12月中山大学肿瘤防治中心收治常规放疗的经病理检查证实的初治有颅底受侵鼻咽癌患者。符合以下条件进入本研究:①有颅底推量者;②放疗计划采用CT-Sim设计者;③能获取放射治疗计划资料者;④能获得随访资料者。共19例患者进入本研究,颅底骨质侵犯范围,见表1。
1.2 体位固定、CT扫描方法和3D-TPS图像登记
入选患者的体位均为头后伸仰卧位,面罩固定。CT增强扫描范围均从头顶至锁骨头下1 cm,扫描层距为3 mm。患者CT-Sim扫描图像通过局域网传输到3D-TPS上进行图像登记,3D-TPS采用Pinnacle36.2b。
1.3 靶区和危及器官勾画
根据放疗前CT或MRI所显示的肿瘤侵犯范围在3D-TPS的CT横断面上勾画原发肿瘤靶区(GTV),并将GTV分为两个部分勾画,即鼻咽部靶区(GTVnp)和颅底受侵靶区(GTVsb),GTVnp是指位于鼻咽部的原发肿瘤;GTVsb是指颅底骨质(包括颅内)受侵的区域。危及器官的勾画包括双侧颞叶、脑干、垂体、视交叉和视神经。
1.4 放射治疗计划模拟、处方剂量给予
按原放射治疗计划的参数进行射野设置,包括照射源能量、射野中心点、射野大小、臂架角度、光栏角度及遮挡面积。放疗设野均分为四段进行:第一段为双侧面颈联合野;第二段为双侧面颈联合缩野(后界前移避开脊髓)+双侧上颈后区电子线野(9/12Mev);第三段为双侧耳前野;第四段为颅底野。4例筛窦受侵犯患者设筛窦电子线野。
1.5 评价指标
① 靶区(GTV、GTVnp和GTVsb)V95:靶区95%等剂量曲线包括的体积;V90:靶区90%等剂量曲线包括的体积;Dmax(最大剂量):靶区1%体积受到的照射剂量;Dmin(最小剂量):靶区99%体积受到的照射剂量;Dmean(平均剂量):靶区内均匀分割的剂量矩阵内的剂量平均值;D95:靶区95%体积受到的照射剂量;D90:靶区90%体积受到的照射剂量;②危及器官(颞叶、脑干、垂体、视神经和视交叉)D10/5:危及器官10%/5%体积受到的照射剂量;V60:危及器官接受超过60 Gy照射剂量的体积;Dmax(最大剂量):危及器官1%体积受到的照射剂量;Dmean(平均剂量):危及器官内均匀分割的剂量矩阵内的剂量平均值。根据危及器官不同的组织类型(串联或并联)选择相应不同的评价指标,如:颞叶采用D10和D5,脑干采用D5和V60,视神经和视交叉采用Dmax和Dmean,垂体采用Dmean。

表1 入选病例颅底骨质侵犯范围
1.6 统计学方法
应用SPSS 15.0统计软件进行分析,组间均数比较采用配对t检验。
2 结果
19例患者均应用直线加速器6MV的X线行常规放射治疗。鼻咽处方剂量均为70 Gy,颅底野推量均为8 Gy。2例(10.5%)分别于放疗后16和17个月出现颅底复发,9例(47.4%)发生了放射性颞叶坏死。
2.1 有无颅底推量靶区剂量比较
无颅底推量时,GTV的V95和D95平均值分别为(90.0% ±7.3%)和(66.0 ±1.2)Gy,GTVnp 的 V95平均值为(99.3% ±1.3%),均达到了95%,GTVsb的V95的平均值为(66.0% ±2.4%),其中低于95%者有15例。GTVnp的 D95平均值为(68.1±0.8)Gy,比处方剂量70 Gy平均低了2.7%(0.6%~4.6%);GTVsb的 D95平均值为(65.2 ±1.2)Gy,比处方剂量70 Gy平均低了6.9%(3.4%~9.3%)。在给予颅底推量8 Gy后,GTV、GTVnp和GTVsb的V95均达到了99.0%,D95 的平均值分别为(70.3 ±1.4)Gy、(70.1±1.6)Gy和(72.6 ±1.7)Gy(表2)。
2.2 有无颅底推量正常组织和危及器官剂量比较
对19例患者双侧颞叶的受量进行比较,有、无颅底推量(8 Gy)计划的左侧颞叶的D5平均值分别为(76.3 ±6.3)Gy 和(68.0 ±4.8)Gy(P<0.001);右侧颞叶的D5平均值分别为(75.1±6.2)Gy和(67.0±5.0)Gy(P<0.001);左侧颞叶的 D10平均值分别为(71.2 ±10.3)Gy 和(64.5 ±8.5)Gy(P=0.036);右侧颞叶的 D10平均值分别为(69.3±12.8)Gy和(62.2±10.7)Gy(P=0.037),比较了有、无颅底推量计划的脑干(Dmean、D5、V60)、垂体(Dmean)、视交叉和视神经(Dmax、Dmean)的受量均无显著差异(表3)。

表2 有无颅底推量靶区剂量对比
2.3 有无放射性颞叶坏死患者颞叶剂量比较
在颅底推量时,双侧颞叶D5超过70Gy的患者有16例(84.2%),其中9例(47.4%)发生了放射性颞叶坏死(单侧3例,双侧6例),其左、右侧颞叶的D5平均值分别达(79.6 ±2.0)Gy和(78.4 ±1.2)Gy,显著高于10例无发生放射性颞叶坏死患者左、右颞叶的D5 平均值[(73.4 ±7.4)Gy和(72.2 ±7.4)Gy](P<0.05)。
3 讨论
鼻咽癌患者采用二维常规放射治疗,受侵颅底骨质存在低剂量区已得到剂量学研究证实[4-6]。从本研究结果看,19例采用CT-Sim进行放疗计划设计的患者,无颅底推量时,GTV的V95和D95平均值分别为(90% ±7.3%)和(66.0 ±1.2)Gy,靶区剂量覆盖不满意,其中,GTVnp和 GTVsb的 V95平均值分别为(99.3% ±1.3%)和(66.0% ±2.4%),D95 平均值分别为(68.1 ±0.8)Gy和(65.2 ±1.2)Gy,证实了整个靶区剂量覆盖不佳的原因主要是由于颅底靶区覆盖差所致,低剂量区主要位于颅底骨质受侵区域(斜坡、岩尖、破裂孔、蝶骨基底部)。结果显示,鼻咽癌常规放疗70 Gy时,GTVsb的 D95平均剂量为(65.2±1.2)Gy,比处方剂量平均低了6.9%。产生颅底低剂量区的原因是颅底骨质对放射线具有衰减作用,在人工计算剂量时没有作不均匀组织剂量纠正所致。
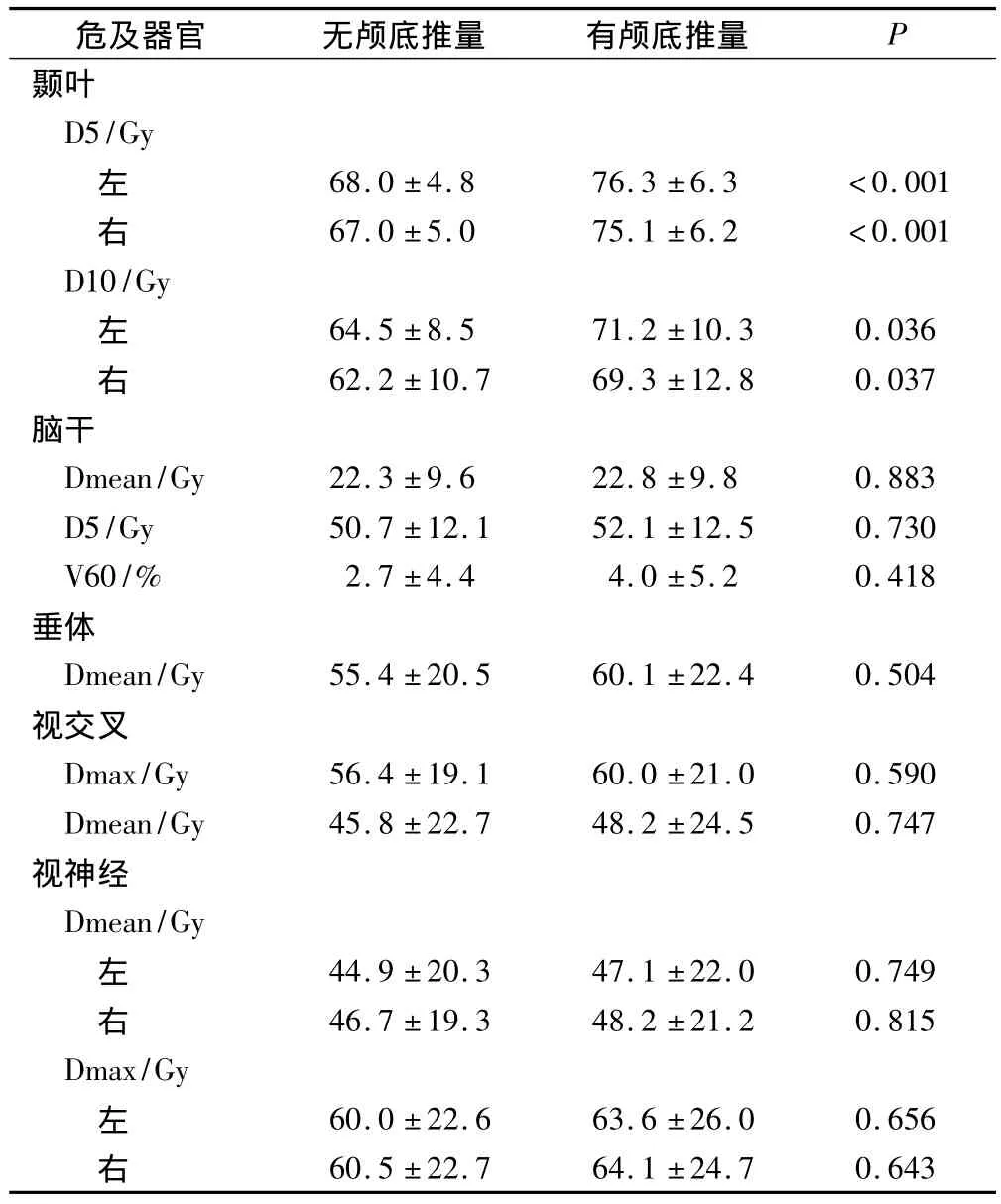
表3 有无颅底推量正常组织和危及器官剂量对比
一般认为,肿瘤的靶区剂量与局控率呈正相关[7]。因此,有不少学者主张应给予颅底推量,以改善颅底的局控率[4-6]。本研究在给予颅底野推量8 Gy时,GTV和GTVsb均得到很好的靶区剂量覆盖,V95均达到了99%,D95的平均值分别为(70.3±1.4)Gy和(72.6±1.7)Gy,说明颅底野推量可以改善二维常规放疗的放疗靶区剂量覆盖。
同时对颅底推量势必增加颅底周围正常组织和结构(尤其是颞叶)的受量,增高放射性颞叶损伤发生率。本剂量学研究表明,常规放疗70Gy后给予颅底推量8 Gy,与无推量时相比,其左、右侧颞叶的D5和D10平均值均明显增高,其中双侧颞叶D5超过70 Gy者占84%,放射性颞叶坏死率高达47%,并且发现颞叶坏死的患者,其左、右侧颞叶的D5平均值分别为(79.6 ±2.0)Gy和(78.4 ±1.2)Gy,均显著高于无放射性颞叶坏死者,其左、右侧颞叶的D5平均值分别为(73.4 ±7.4)Gy和(72.2 ±7.4)Gy(P<0.05)。
有不少在鼻咽癌常规放疗后给予肿瘤/颅底局部推量的临床研究,期望提高肿瘤局控率,改善患者生存率,但是,得出的临床结果尚不一致。潘纯国等[8]回顾性分析了497例有颅底骨质破坏的初治鼻咽癌患者,其中120例于常规放疗68~72 Gy结束时即给予双侧颅底野推量6~12 Gy,结果提示常规放疗后采用颅底野对颅底受累的鼻咽癌患者推量的方法未获得局控和总生存的改善,反而使放射性颞叶坏死发生率明显增加。而谢国丰等[9]和 Teo等[10]的颅底推量回顾性研究显示,推量组5年局控率明显高于无推量组。Tate等[11]采用SRT技术对常规放疗后残留病灶(体积<30 cm3)进行推量,2年局控率达100%。然而,Wolden等[12]和 Yeh 等[13]应用 3DCRT 技术于常规放疗后的推量未见获益。
近年来,3DCRT和IMRT技术得到迅速发展,应用也越来越广泛。这两种技术均通过治疗计划系统作了不均匀组织剂量纠正计算,加上对靶区覆盖的适形性较好,并能使靶区周围正常组织的受量明显降低,在剂量学分布方面明显优于2DRT。不少研究已证明IMRT 比3DCRT 具有更高的治疗比[14]。Hunt等[15]比较了2DRT、3DCRT和IMRT 3种技术治疗鼻咽癌对靶区和正常组织结构的剂量分布差异,结果显示PTV平均所接受的剂量以 IMRT为最高,为处方剂量的110.4%,其次为 3DCRT(106.6%),最差为 2DRT(97%);正常组织结构的剂量也以IMRT为最低,并可使颞叶和上颔骨受到60 Gy以上剂量照射的体积下降了10%~15%。因此,IMRT应是当前治疗鼻咽癌的较理想方法。
[1]Roh JL,Sung MW,Kim KH,et al.Nasopharyngeal carcinoma with skull base invasion:a necessity of staging subdivision〔J〕.Am J Otolaryngol,2004,25(1):26.
[2]Lu TX,Mai WY,Teh BS,et al.Important prognostic factors in patients with skull base erosion from nasopharyngeal carcinoma after radiotherapy〔J〕.Int J Radiat Oncol Biol Phys,2001,51(3):589.
[3]黄国栋,邹浩元,郑志坚,等.影响鼻咽癌放射治疗疗效的因素分析〔J〕.实用癌症杂志,2003,18(3):290.
[4]韦 雄,向钟麟,李 岩,等.鼻咽癌常用放疗方案合理性的治疗计划系统验证分析〔J〕.癌症,1996,15(5):366.
[5]Hsiung CY,Wu JM,Wang CJ,et al.Attenuation of radiation dose by the skull base bone in patients with nasopharyngeal carcinoma:clinical importance〔J〕.Radiology,2001,218(2):457.
[6]崔念基.鼻咽癌常规放射治疗设野的剂量学分析〔J〕.实用肿瘤学杂志,2002,16(2):81.
[7]张宜勤,魏宝清.20年来鼻咽癌放射治疗疗效全面提高的原因分析〔J〕.中华放射肿瘤学杂志,1999,8(2):73.
[8]潘纯国,吴少雄,赵 充,等.鼻咽癌常规放射治疗后颅底推量的临床价值评估〔J〕.肿瘤学杂志,2010,16(8):648.
[9]谢国丰,曹卡加,李 茵,等.颅底补量放射对T4期鼻咽癌复发率的影响〔J〕.癌症,2005,24(10):1246.
[10]Teo PM,Leung SF,Tung SY,et al.Dose-response relationship of nasopharyngeal carcinoma above conventional tumoricidal level:a study by the Hong Kong nasopharyngeal carcinoma study group(HKNPCSG)〔J〕.Radiother Oncol,2006,79(1):27.
[11]Tate DJ,Adler JR Jr,Chang SD,et al.Stereotactic radiosurgical boost following radiotherapy in primary nasopharyngeal carcinoma:Impact on local control〔J〕.Int J Radiat Oncol Biol Phys,1999,45(4):915.
[12]Wolden SL,Zelefsky MJ,Hunt MA,et al.Failure of a 3D conformal boost to improve radiotherapy for nasopharyngeal carcinoma〔J〕.Int J Radiat Oncol Biol Phys,2001,49(5):1229.
[13]Yeh SA,Huang YJ.Dose escalation for patients with locally advanced nasopharyngeal carcinoma treated with radiotherapy alone〔J〕.Am J Clin Oncol,2007,30(4):401.
[14]Kristensen CA,Kjaer-Kristoffersen F,Sapru W,et al.Nasopharyngeal carcinoma.Treatment planning with IMRT and 3D conformal radiotherapy〔J〕.Acta Oncol,2007,46(2):214.
[15]Hunt MA,Zelefsky MJ,Wolden S,et al.Treatment planning and delivery of intensity-modulated radiation therapy for primary nasopharynx cancer〔J〕.Int J Radiat Oncol Biol Phys,2001,49(3):623.
