VATS下肺叶切除与开胸肺叶切除对非小细胞肺癌的疗效分析
2013-11-22查明元赵奔英孟小勇
查明元 赵奔英 王 强 孟小勇
目前,肺癌已成为世界上发病率和死亡率最高的癌症,开胸肺叶切除及纵隔淋巴结清扫术已成为治疗非小细胞肺癌(NSCLC)的主要手术方法之一[1]。但开胸手术对患者耐受性差、并发症多、死亡率较高。近年来,以电视胸腔镜手术(VATS)为代表的胸部微创手术取得了飞速发展,胸腔镜外科手术技术逐渐成熟,在我国部分三甲医院中应用广泛[2-3]。本研究比较了VATS肺叶切除术与开胸肺叶切除术治疗非小细胞肺癌的临床效果,现报告如下。
1 资料与方法
1.1 一般资料
选取2008年8月-2011年7月我院收治的119例非小细胞肺癌患者作为研究对象,均经病理组织学检查确诊,并随机分为传统开胸组(61例)和VATS组(58例)。排除严重心脑血管、肝、肾疾病患者,采用袖式肺叶切除等其余手术方式的患者及合并其他恶性肿瘤的患者。治疗前两组患者年龄、性别、病理类型及临床分期等各方面比较差异无统计学意义(P>0.05),有可比性,见表1。
1.2 治疗方法
VATS组于全身麻醉后双腔气管插管,术中单侧肺通气,采用健侧卧位。于腋中线第7肋间行1.5 cm的切口作为胸腔镜观察孔,置入stryker胸腔镜,观察胸腔内情况。于腋后线第6或第7肋间行2 cm的切口作为副操作口,于腋前线与肺门垂直第4或第5肋间行约4 cm的操作口,置入无损伤卵圆钳、分离钳、电钩、超声刀等器械进行手术操作。分离胸腔内黏连,探测肿瘤能否进行切除。采用常规单向式全胸腔镜肺叶切除的顺序分别游离肺静、动脉各分支,应用腔镜切割缝合器处理并将病肺置入医用手术手套(替代标本袋)后进行移除。在影像和术中腔镜相结合下清扫各组淋巴结。传统开胸组体位及麻醉情况同上。于后外侧切口第5、6肋间隙进胸,游离肺静、动脉各分支,近心端以丝线结扎并缝扎、切断。气管闭合器闭合支气管后行淋巴结清扫。清扫淋巴结时,用卵圆钳抓提淋巴结及周围脂肪组织,切除该淋巴结区域内的所有淋巴和脂肪结缔组织,范围同VATS组。
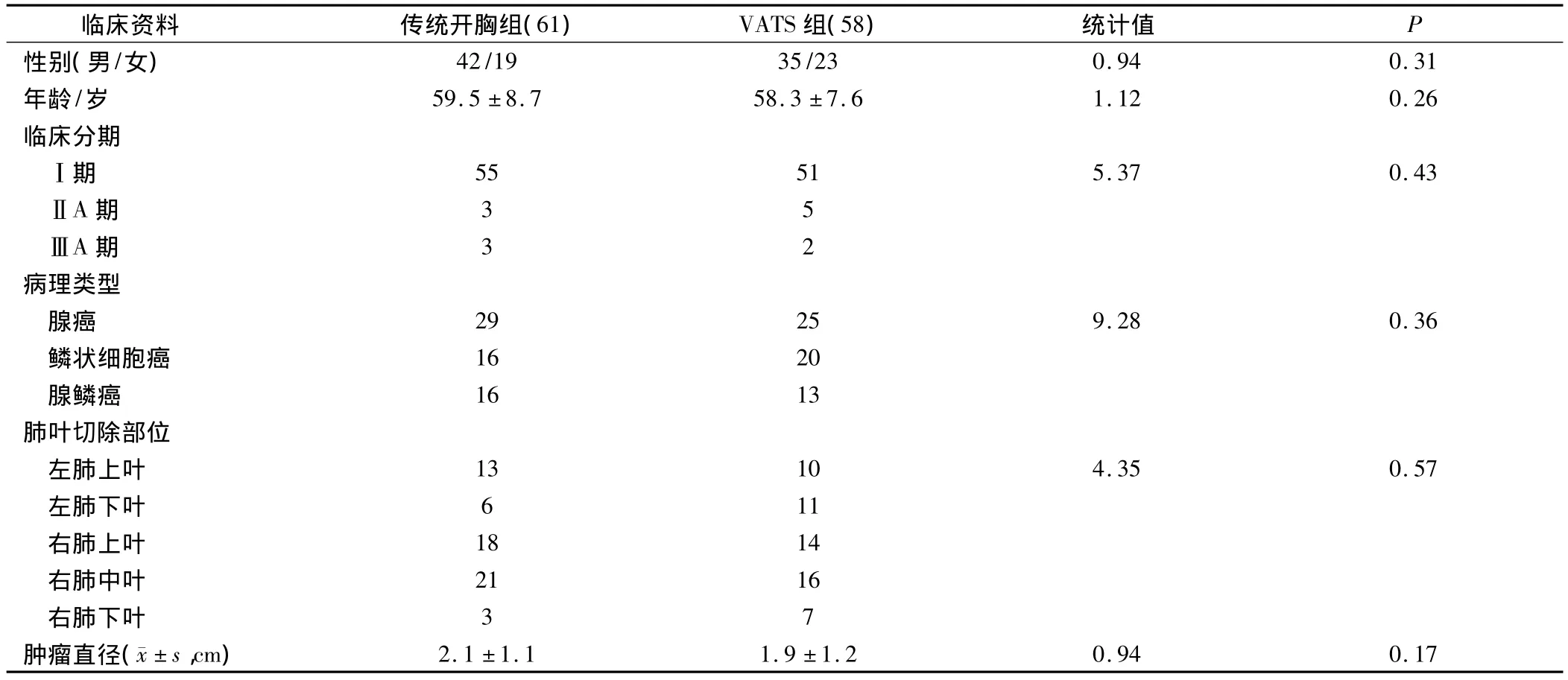
表1 两组患者临床资料比较/例
1.3 观察指标
观察并比较两组患者的淋巴结清扫组数,个数,阳性数,淋巴结清扫时间,术中出血量,胸腔引流量,胸腔引流时间,术后住院时间和并发症。
1.4 统计学处理
应用SPSS 16.0统计学软件进行处理。计量资料以均数±标准差(±s)表示,组间比较采用独立样本t检验,计数资料采用卡方检验。
2 结果
2.1 两组患者手术情况
两组患者手术情况见表2,VATS组术中出血量和胸腔引流量明显少于传统开胸组,住院时间也短于传统开胸组,差异有统计学意义(P<0.05)。
表2 两组患者手术情况(±s)
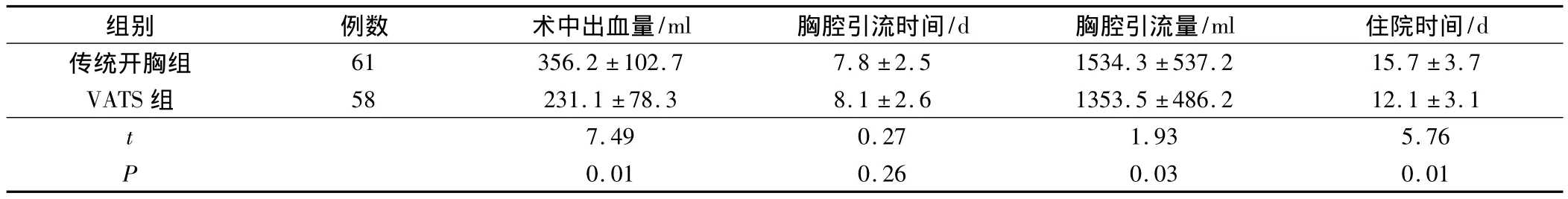
表2 两组患者手术情况(±s)
/d传统开胸组 61 356.2 ±102.7 7.8 ±2.5 1534.3 ±537.2 15.7 ±3.7组别例数 术中出血量/ml 胸腔引流时间/d 胸腔引流量/ml 住院时间VATS 组 58 231.1 ±78.3 8.1 ±2.6 1353.5 ±486.2 12.1 ±3.1 t 7.49 0.27 1.93 5.76 P 0.01 0.26 0.03 0.01
2.2 两组患者淋巴结清扫情况(表3)
与传统开胸组相比,VATS组淋巴结清扫数目明显少于传统开胸组,淋巴结清扫时间明显短于传统开胸组,差异有统计学意义(P<0.05)。
表3 两组患者淋巴结清扫情况比较(±s)
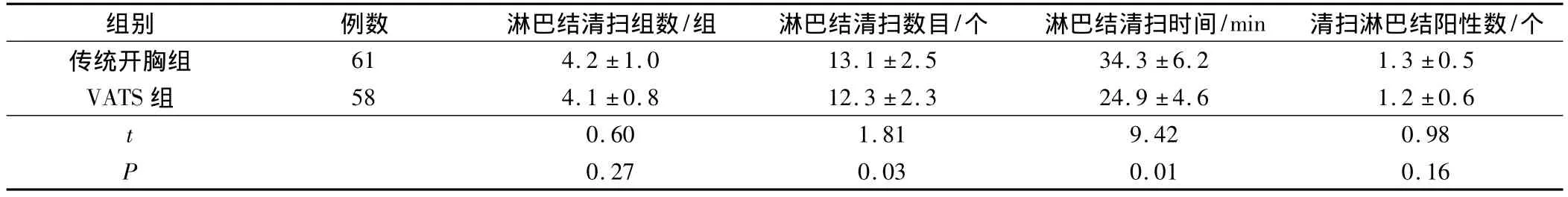
表3 两组患者淋巴结清扫情况比较(±s)
组别例数 淋巴结清扫组数/组 淋巴结清扫数目/个 淋巴结清扫时间/min 清扫淋巴结阳性数/个传统开胸组61 4.2 ±1.0 13.1 ±2.5 34.3 ±6.2 1.3 ±0.5 VATS 组 58 4.1 ±0.8 12.3 ±2.3 24.9 ±4.6 1.2 ±0.6 t 0.60 1.81 9.42 0.98 P 0.27 0.03 0.01 0.16
2.3 两组患者并发症情况
传统开胸组术后并发症包括肺部感染8例、胸腔积液2例和心房纤颤3例,并发症发生率为20.3%。VATS组肺部感染3例和乳糜胸1例,并发症发生率为6.9%。两组比较,差异有统计学意义(χ2=5.045,P=0.025)。
3 讨论
淋巴结清扫的彻底性是肺癌综合治疗的关键,它可以明确分期、判断预后、指导进一步治疗,同时可提高局部控制率、延长无病生存时间。VATS是否能进行彻底的淋巴结清扫,达到与开胸手术类似的效果,一直是临床工作者争论的焦点之一[4-5]。McKenna等[6]报道VATS不但能完成全肺和肺叶切除术,而且还能很好的完成胸腔内淋巴结清扫,与开胸手术组无明显差异;Watanabe等[7]报道VATS清扫淋巴结数、清扫淋巴结时间与传统开胸术比较差异无统计学意义;有学者[8]报道VATS肺叶切除术较开胸手术出血更少、术后生活质量更高。本研究中与传统开胸组相比,VATS组清扫淋巴结组数、淋巴结数目、阳性数和清扫淋巴结时间较少,其中清扫淋巴结数目和时间比较差异有统计学意义(P<0.05),其余无明显差异;表明VATS可对淋巴结进行彻底的清扫,效果等于甚至好于传统开胸组,与文献报道相符。此外,术中出血量和胸腔引流量反映了手术的难度和操作熟练程度,也是对机体创伤程度的重要体现。本研究中VATS组的术中出血量和胸腔引流量明显少于传统开胸组,住院时间也短于传统开胸组,差异有统计学意义(P<0.05)。可能原因包括:①电视胸腔镜下进行手术较常规开胸更加清楚、照明良好;②胸腔镜大大节省了开、关胸时间,减少了其导致的出血;③电视胸腔镜下手术对患者造成的创口更小,住院时间明显缩短。
在研究中的病例纳入标准为淋巴结最大直径<2.5 cm的患者,进行淋巴结清扫的技术难度相应较小,使用VATS即可完成操作,这大大提高了VATS的安全性;而对于检查发现有大量淋巴结融合且解剖位置难以操作时,仍建议选择开胸手术进行淋巴结清扫[4,9]。
综上所述,全胸腔镜肺叶切除术对于临床早期非小细胞肺癌患者的治疗效果与开胸手术相仿,且术中安全性和术后康复情况明显优于开胸手术。
[1]王 俊,李 运,刘 军,等.全胸腔镜下肺叶切除治疗早期 NSCLC〔J〕.中华胸心血管外科杂志,2008,24(3):147.
[2]Kim HK,Choi YS,Kim J,et al.Outcomes of unexpected pathologic N1 and N2 disease after video-assisted thoracic surgery lobectomy for clinical stage I non-small cell lung cancer〔J〕.J Thorac Cardiovasc Surg,2010,140(6):1288.
[3]李剑锋,杨 帆,李 运,等.连续100例全胸腔镜下肺叶切除术的临床分析〔J〕.中国胸心血管外科临床杂志,2009,16(1):1.
[4]Topol M,Maslon A.The problem of direct lymph drainage of the bronchopulmonary segments into the mediastinal and hilar lymph nodes〔J〕.Clin Anat,2009,22(4):509.
[5]Yan TD,Black D,Bannon PG,et al.Systematic review and meta-analysis of randomized and nonrandomized trials on safety and efficacy of video-assisted thoracic surgery lobectomy for early-stage non-small-cell lung cancer〔J〕.J Clin Oncol,2009,27(15):2553.
[6]McKenna RJ Jr,Houck W,Fuller CB.Video-assisted thoracic surgery lobectomy:experience with 1,100 cases〔J〕.Ann Thorac Surg,2006,81(2):421.
[7]Watanabe A,Koyanagi T,Ohsawa H,et al.Systematic node dissection by VATS is not inferior to that through an open thoracotomy:a comparative clinicopathologic retrospective study〔J〕.Surgery,2005,138(3):510.
[8]王欢元,匡裕康.肺癌组织中微血管的研究进展〔J〕.实用癌症杂志,2010,25(2):209.
[9]匡裕康,王东升,郭昌莹,等.肺及左心房部分切除治疗局部晚期肺癌〔J〕.实用癌症杂志,2008,23(2):159.
