CT导引下超早期引流与开颅治疗高血压脑出血的对比研究
2013-11-13王成华张延平
王成华,张延平
(山东省淄博矿业集团中心医院,山东 淄博 255120)
为探讨高血压脑出血微创可行的有效方法,将我院2007年4月~2012年8月131例高血压脑出血患者,随机分为CT导引组与开颅组。CT导引下超早期细孔钻颅引流尿激酶溶解术的疗效明显优于开颅血肿清除术,现总结如下。
1 资料与方法
1.1 一般资料 行CT引导下超早期细孔钻颅引流尿激酶溶解术67例(A组),其中男41例,女26例;年龄33~83岁,平均57.10岁。出血破入脑室系统14例。中线结构移位小于5.0mm 28例,5~10mm 27例,大于10mm 12例。血肿体积10~29ml 20例,30~143ml 47例;平均49.30ml。根据格拉斯哥昏迷分级(Glasgow coma scale,GCS)[1],13~15分14例,9~12分34例,3~8分19例。死亡8例。
行开颅血肿清除术64例(B组),其中男48例,女16例;年龄34~78岁,平均56.55岁。破入脑室系统12例,中线结构移位小于5mm 22例,5~10mm 28例,大于10mm 14例。血肿体积10~29ml 5例,30~160ml 59例;平均56.83ml。GCS积分13~15分10例,9~12分30例,3~8分24例。死亡14例。
1.2 入选标准 ①有高血压病史,或发病时血压增高并排除其他原因的自发性脑出血。②急诊头颅CT扫描显示幕下血肿体积≥10ml;幕上血肿体积≥30ml引起较明显临床症状,或血肿体积<30ml,但位于重要功能区,神经功能缺失严重者。③生命体征平稳。
1.3 CT定位检查 采用Siemens Espirit全身螺旋CT扫描机,全部患者从颅底至颅顶行层厚10mm、5.0mm,层距10.0mm、5.0mm。出血量应用多田氏公式计算:血肿体积(ml/cm3)=血肿的最大长径×宽径×层面数×层厚×π/6。
1.4 治疗方法 A组:患者发病到CT导引下治疗完成均在6h内,其中30例在3h内,其余在3~6h。手术方法:根据血肿位置,患者头颅采用不同头位,CT扫描下自制定位栅头皮定位,消毒,局麻下徒手钻孔钻透硬脑膜,将F12带盲端及侧孔硅胶引流管插入血肿中心部位后,拔除导丝,连接10ml注射器。血肿巨大时,为了引流管改变方向容易,在快速钻孔基础上,可用直径10mm的粗骨锥扩大颅骨孔;量少血肿可一次抽尽,量大血肿可留血肿周边少量部分。少数患者血肿迅速扩大,说明有较大血管出血,应改为开颅手术治疗(见图1,2);如血肿较大,1个引流管不能充分引流出血可再定位放置引流管(见图1)。应根据抽吸血肿残余量决定向血肿内注入尿激酶的量,本组血肿残余量10~20ml,给予尿激酶1~2万U/5ml生理盐水溶解,注药后夹闭引流管,4~6h定时开放引流。动态观察脑组织受压、复位、反应和血肿消失情况,一般连续引流3~5d,显示血肿清除95%以上时拔除引流管。平均4d拔引流管。本组中血肿破入脑室铸型者,同时行脑室穿刺引流并注入尿激酶。
B组:全麻下根据血肿位置,做约5cm长直切口,颅骨钻孔并根据血肿大小、水肿情况扩大骨窗,血肿大者采用骨瓣式开颅,剪开硬膜,切开脑皮质,进入血肿腔清除血肿,止血满意后逐层关颅,尽量不放血肿腔内引流管。术后1d复查头颅CT。本组中血肿破入脑室铸型者,同时行脑室穿刺引流并注入尿激酶。
1.5 统计学分析 数据采用SPSS 10.0软件分析,计量资料以表示,数据采用独立样本t检验分析,以P<0.05为差异有统计学意义。
2 结果
A、B 2组年龄及出血量行t检验(t=0.279,P=0.781;t=1.558,P=0.122)2组间年龄及出血量差异均无统计学意义。
A组:死亡8例,均为暴发型,GCS积分3~5分,出血量除1例外,都在100ml以上(按多田氏公式计算[2]),死亡率11.94%。GCS积分在9~12分者,多在1~3d完全清醒,3~8分者平均7d清醒。43例程度不同肢瘫,治疗后1~3个月内8例肢体由0~Ⅰ级恢复Ⅱ级肌力(上肢3例,下肢5例),其余肢体均恢复Ⅲ级以上肌力;8例语言障碍均恢复。语言、肌力恢复有效率为100%,无植物生存。平均住院12d。
B组:死亡14例,GCS积分3~8分,出血量大于80ml,死亡率为21.88%。GCS积分9~12分,术后3~7d清醒,3~8分存活无植物生存者平均14.87d清醒。46例出现不同程度肢体瘫痪,术后不全瘫加重的19例中,术后3个月13例未恢复;上下肢瘫0级10例,术后仅3例恢复,其余17例术后1~2个月不同程度恢复,总恢复率为56.52%。9例语言障碍中6例恢复,3例仍构音不清,恢复率为66.67%。4例植物生存。平均住院22d。
3 讨论
高血压性脑出血是常见的神经科疾病之一,在我国发病率为(50.6~80.7)/10万,常见于50~70岁[3]。高血压患病率在我国逐年增加,尽管积极降压治疗,但高血压原发性脑实质出血发生率仍有所升高,占全部脑卒中的10%~30%,其病死率和病残率约为50%,居各种卒中的首位[1]。高血压脑出血传统的外科治疗是开颅清除血肿并内外减压术以挽救患者生命。由于高血压脑出血多发生于中老年人,常并发心、肾等重要脏器的高血压性损害,不少患者由于体弱、病重、手术创伤,术后死亡率较高。本研究中开颅术死亡率为21.88%,明显高于CT导引引流组的11.94%。
高血压脑出血症状的产生主要是由于脑组织局部出血后形成血肿,造成局部神经细胞损伤,脑组织受压、软化、坏死;随着血肿的增大,其张力迅速压迫周围脑组织,造成脑组织缺血、缺氧,导致血肿周围脑组织水肿、颅内压增高等[4-5]。
CT导引下超早期引流术创伤小、出血少,采用局麻,可在最小干扰病情的条件下手术,对术前术后意识水平的变化进行对比观察,同时能及时抽吸血肿使其缩小、消失(见图3,4),最大程度解除、减轻脑组织局部受压而发生的颅内高压及脑水肿、充血、坏死、液化的病理改变,很大程度避免了脑组织继发损害,并使受损的神经细胞尽早在解除受压的前提下,经药物治疗尽早恢复。如果血肿较小,可行保守治疗观察,症状加重可及时行CT复查,如果血肿增大应及时行CT导引下引流术。CT导引下超早期引流术不仅可清除颅内浅层血肿,也能清除深达脑干、丘脑或开颅术难达到的区域血肿,除CT外无需特殊设备,且费用少、出院时间缩短,也避免了开颅术中的出血和再损伤。
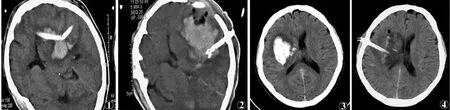
图1,2 同一患者 图1 外科术前CT导引下放置2条引流管 图2 血肿增大,转为外科开颅手术 图3,4 同一患者 图3 右侧放射冠区出血 图4 超早期CT导引引流术后血肿基本消失
CT导引下钻孔引流术的体会:①手术指征及时机,适用于各年龄段、各部位、各种血肿量的患者,特别对65岁以上重危者更适宜,有出凝血机制障碍者也可应用。②术者熟练掌握颅脑的解剖结构及标志,插管方向应避开语言中枢、运动中枢和血管较多的大脑外侧裂池。外囊部血肿应避开丘脑。避开重要功能区,引流管内放入导丝,插入时应缓慢,CT扫描导引下不断调整方向逐渐进入血肿中心;15~30min完成抽吸血肿,抽吸时力量不宜过大。③引流管进入血肿后拔除导丝,达到血肿中心后应固定引流管,抽出血肿体积2/3时,再行CT扫描证实残余量;对于合并破入脑室的出血,可选择血肿的次中心,部分可同时穿入脑室,起到脑室外引流的作用[6]。④尿激酶的应用,根据观察,脑出血多在6h内停止出血,个别患者可在24h内停止,因此6h内手术可抽吸血肿的2/3,颅内压明显缓解,再注入尿激酶溶解血肿效果显著。⑤血肿破入脑室而铸型者(尤其是第三、四脑室),行额角侧脑室引流术,向脑室内注入12万U的尿激酶有利于尽快排空脑室内积血,恢复神经功能。⑥对于术前无高血压史、非基底节区出血,或可疑脑血管畸形的患者术前行脑血管CTA检查[7],可排除脑血管畸形,提高手术的安全性。⑦术后控制血压极为重要,患者躁动及血压波动范围较大,易导致已经停止出血的部位发生再出血[8],对术后高血压患者应用微量泵持续静脉泵入硝酸甘油控制血压,并密切观察病情变化。⑧2组患者入选标准之一是生命体征平稳,而对于术中血肿量增大或发生脑疝可能者,表明有较大血管活动性出血和/(或)颅压增高,使生命体征处于不稳定状态,而CT导引下不能有效止血及迅速解除颅压升高及脑疝,应立即转入外科行开颅手术[1]。
高血压脑出血病死率与出血速度、血肿量、中线结构偏移程度、GCS积分、血肿部位、四脑室受压推挤表现成正相关。综合入院时状况,应尽可能及时行CT导引下引流术清除颅内血肿。超早期CT导引放置引流管创伤小,患者肢体偏瘫恢复快[9],疗效明显好于开颅术,患者生存质量显著提高。
[1]张延平.颅内出血的外科治疗[M].北京:人民军医出版社,2010:35-44.
[2]徐慧平.脑出血患者出血量及GCS评分与中医闭、脱症关系的研究[J].成都医学院学服,2012,7(2):259.
[3]王忠诚.神经外科学[M].北京:人民卫生出版社,2008:163-164.
[4]姚振庆,程建铎.超早期微创手术治疗高血压脑出血的效果[J].齐鲁医学杂志,2004,19(3):211-212.
[5]何二平,王福林,吕爱华,等.超早期小骨窗手术治疗高血压脑出血[J].临床医学,2008,28(10):36-37.
[6]李建荣,魏雨雨,叶世泰,等.CT定位微创穿刺抽吸术治疗高血压脑出血[J].华南国防医学,2013,27(4):266.
[7]李建荣,陈铮立,王胜虎,等.CTA在出血性脑动静脉畸形救治中的应用价值[J].中华神经医学杂志,2011,10(9):948-949.
[8]李德龙,李任重,刘伟,等.高血压脑出血微创穿刺术后再出血治疗体会[J].中国临床神经外科杂志,2008,13(8):495-496.
[9]莫锦卫,欧丹凤.微创颅内血肿清除术治疗高血压脑出血早期康复的临床总结[J].微创医学,2009,4(1):37-38.
